Ursprüngliche Herausgeber – Gaelle De Coster
Top-Mitwirkende – Gaelle De Coster, Rachael Lowe, Claire Knott, Kim Jackson und Wanda van Niekerk
Definition/Beschreibung

Das Os-Trigonum-Syndrom bezieht sich auf Schmerzen hinter dem Knöchel und reduzierte Plantarflexion, die durch „das Nussknacker-Phänomen“ verursacht werden. Wenn ein os trigonum vorhanden ist, kann dieses akzessorische Gehörknöchelchen zusammen mit umgebenden Weichteilen zwischen Tibia, Talus und Kalkaneus eingeklemmt werden. Dies kann zu Entzündungen der beteiligten Strukturen führen.
Das os trigonum Syndrom kann auch als symptomatisches os trigonum, Talarkompressionssyndrom oder posteriores tibiales Talar Impingement Syndrom bezeichnet werden.
Klinisch relevante Anatomie
Embryologisch sind der Taluskörper und der hintere Talusfortsatz getrennte Ossifikationszentren. Zwischen dem 7. und dem 13. Lebensjahr erscheint der hintere Talarfortsatz als separates Gehörknöchelchen: das Os trigonum. Normalerweise verschmilzt es innerhalb eines Jahres nach seinem Auftreten mit dem Talus, aber etwa 7% der erwachsenen Bevölkerung haben immer noch dieses Os trigonum. Es kann einseitig oder bilateral mit glatten oder gezackten Rändern vorhanden sein. Das Os trigonum wird normalerweise als einzelner Knochen gesehen, kann aber auch aus zwei oder mehr Stücken bestehen. Es ist weniger als 1 cm groß, dies kann jedoch variieren.
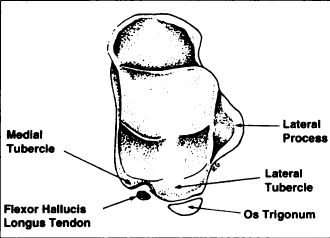
Das Os trigonum ist normalerweise dreieckig mit einer vorderen, unteren und hinteren Oberfläche. Die vordere Oberfläche verbindet sich mit dem lateralen Tuberkel durch knorpelige Synchondrose. Die untere Seite kann mit dem Kalkaneus artikulieren. Die hintere Oberfläche ist nicht artikulär, wird jedoch als Befestigungspunkt für kapsuloligamentöse Strukturen verwendet. Das Os trigonum kann auch rund oder oval sein.
Die Sehne flexor hallucis longus befindet sich medial zum os trigonum, im Sulcus zwischen medialem und lateralem Tuberkel.
Epidemiologie /Ätiologie
Es gibt drei Mechanismen für die Entwicklung eines os trigonum:
- fusionsversagen eines Ossifikationszentrums
- Fraktur des hinteren Randes der Tibia
- Fraktur des hinteren Talusfortsatzes.
Das Vorhandensein eines os-Trigonums reicht nicht aus, um das Syndrom zu erzeugen. Es muss mit einem traumatischen Ereignis kombiniert werden.
Das Os-Trigonum-Syndrom kann durch Überbeanspruchung oder Trauma verursacht werden. Wenn es wegen Überbeanspruchung ist, wird es meistens von Balletttänzern und Läufern gefunden. Die kraftvolle Plantarflexion, die während einer „En Pointe“ – oder „Demi-Pointe“ -Position sowie beim Bergablaufen auftritt, erzeugt eine Kompression der hinteren Seite des Sprunggelenks. Im Falle eines Traumas kann das Os trigonum durch erzwungene Plantarflexion verschoben werden.
Weichteilstrukturen, einschließlich der Sprunggelenkkapsel und der umgebenden Bänder, können durch Bildung einer hypertrophen Masse reagieren.
Merkmale / Klinisches Erscheinungsbild
Ein belastungsabhängiger, anhaltender Schmerz zwischen der Achillessehne und den Peronealsehnen ist der erste Indikator für das Syndrom. Steifheit, Schwäche und Schwellung können auch in dieser Zone beobachtet werden. Das zweite Hauptsymptom ist eine Abnahme der Plantarflexion im Vergleich zum nicht betroffenen Knöchel. In einigen Fällen kann der knöcherne Vorsprung spürbar sein.
Eversions- oder Inversionsbewegungen können Beschwerden verursachen. Schmerzen an der Rückseite des Knöchels werden durch Plantarflexion des Fußes oder Dorsalflexion der großen Zehe erfahren.
Differentialdiagnose
Folgende Diagnose muss berücksichtigt werden:
- Tendinitis flexor hallucis longus;*Tarsaltunnelsyndrom;*Subtalare Pathologie;*Achillessehnenentzündung;* Peroneale Tendinopathie;* Bursitis der Achillessehne;*Osteochondritis Dissecans des Talus.
Diagnostische Verfahren
- Seitliche Röntgenaufnahme, möglicherweise belastend, mit dem Fuß in voller Plantarflexion.
- CT-Scan
- Die MRT ist die bevorzugte Technik zur Feststellung des Vorhandenseins und der Größe des Gehörknöchelchens, koexistierender Pathologien sowie Weichgewebe- und Knochenschäden. Flexion / Extension MRT gibt Auskunft über die Beweglichkeit des os trigonum.
- Der Technetium-Knochenscan zeigt eine erhöhte Aufnahme im Bereich des os trigonum.
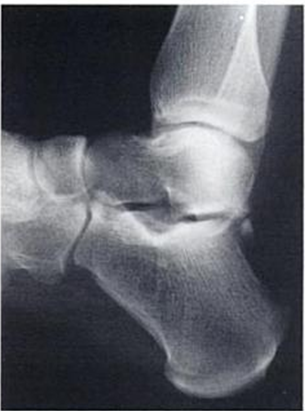
seitliche Röntgenaufnahme des Fußes mit Os trigonum
|
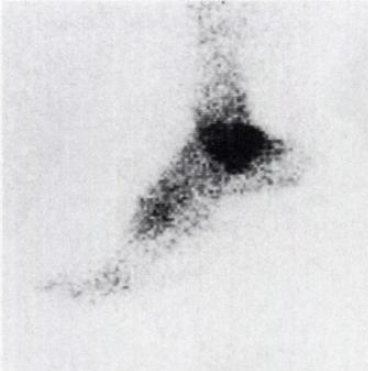
Technetium Knochenscan
|
Untersuchung
Bei posterolateraler Palpation können zwischen Achillessehne und Peronealsehne Schmerzen und Schwellungen auftreten.
Der passive Plantarflexionstest: Es sollte mit sich wiederholenden schnellen und passiven Hyperplantarflexionsbewegungen in einer neutralen Position ausgeführt werden, möglicherweise mit Exo- oder Endorotationsbewegungen am Punkt der maximalen Plantarflexion. Dabei schleift das Gehörknöchelchen zwischen Tibia und Kalkaneus.
Medizinisches Management
Nichtsteroidale entzündungshemmende Medikamente oder Kortikosteroid-Injektionen werden verwendet, um Weichteilentzündungen zu reduzieren.
Im Falle einer Fraktur wird ein Gipsverband unter dem Knie für 4-6 Wochen verwendet.
Bei anhaltenden Symptomen wird operiert. (hohe Evidenz, alle Studien erwähnen gute Ergebnisse.)
Dies beinhaltet die Entfernung des os trigonum. Postoperativ wenden wir einen Gipsverband für 5Tage. Nach der Physiotherapie wird für 4-8 Wochen begonnen. Danach können die sportlichen Aktivitäten wieder aufgenommen werden. Es dauert bis zu 6 Monate bis zur vollständigen Genesung.
Physiotherapie-Management
Ruhe, Eis, Massage und Ultraschallbehandlung reduzieren Entzündungen.
In einer physiotherapeutischen Behandlung werden isometrische und exzentrische Übungen zur Kräftigung und Dehnung der Unterschenkelmuskulatur eingesetzt.
Auch Übungen zur Verbesserung der tiefen Muskelwirkung während der Plantarflexion werden bezeichnet. Die tiefen Muskeln des Unterschenkels, wie Tibialis posterior, Flexor digitorum longus, Flexor hallucis longus und die Peroneale sind die Gegensätze des M.gastrocnemius. Durch die Verwendung der tiefen Muskeln wird der Talus während der Plantarflexion nach vorne verschoben, was den Einfluss des os trigonum auf die hintere Tibia verringert, im Gegensatz zur Verwendung des M.gastrocnemius, was zum Anheben des Kalkaneus und zur Kompression des os trigonum führt.

Abb. 5: Stärkung der tiefen Muskeln. Führen Sie Demipointe (2) und en Pointe (3) aus, während Sie den Kalkaneus mit den Händen festhalten. Kniebeugung bei 90 °, um eine Kontraktion des M.gastrocnemius zu verhindern.
Auch propriozeptive Übungen auf einem Kippbrett werden angewendet, um Fehlstellungen der unteren Extremität zu korrigieren.
Alle diese Übungen wurden in nur einer Studie von 11 Tänzern mit einem hinteren Knöchelaufprall gefunden, darunter 6 Fälle mit einem os trigonum. Neun von ihnen hatten gute Ergebnisse mit diesen Übungen, die anderen beiden wurden chirurgisch entfernt.
siehe Tutorial Referenzen hinzufügen.
- 1.0 1.1 1.2 1.3 Physio-Raum. Os Trigonum Syndrom in der Tiefe. http://www.physioroom.com/injuries/ankle_and_foot/os_trigonum_full.php (Zugriff am 21.November 2011).
- 2.0 2.1 J. A. Russell, D.W. Kruse, Y.I. Koutedakis, I. M. Mcewan, M. A. W. Pathoanatomie des hinteren Knöchelaufpralls bei Balletttänzern. Klinische Anatomie 2010; 23:613-621
- 3.00 3.01 3.02 3.03 3.04 3.05 3.06 3.07 3.08 3.09 3.10 3.11 M. Nyska, G. Mann Instabiler Knöchel. Leeds: Human Kinetics Publishers, 2002.
- 4.0 4.1 4.2 4.3 4.4 4.5 4.6 4.7 D. Karasick, M. E. Schweitzer Das OsTrigonum-Syndrom: Imaging-Funktionen. AJR 1996; 166:125-129
- 5.0 5.1 5.2 5.3 5.4 5.5 5.6 5.7 5.8 5.9 J. Zeichen, E. Schratt, U. Bosch, H. Thermann Das Os-trigonum-Syndrom. Unfallchirurg 1999; 102:320±323
- 6.0 6.1 6.2 6.3 6.4 6.5 6.6 6.7 6.8 6.9 W. Albisetti, M. Ometti, V. Pascale, O. De Bartolomeo Klinische Bewertung und Behandlung des posterioren Impingements bei Tänzern. Amerikanisches Journal für Physikalische Medizin und Rehabilitation 2008; 88: 349-354.
- 7.0 7.1 T. H. Berquist Bildgebung von Fuß und Sprunggelenk. 2010
- 8.0 8.1 8.2 8.3 8.4 8.5 8.6 D. R. Tollafield, L. M. Merriman Klinische Fähigkeiten bei der Behandlung des Fußes. London: Churchill Livingstone, 1997.
- 9.0 9.1 D. B. Thordarson Fuß und Knöchel. Philadelphia: Lippincott Williams & Wilkins, 2004.