Miles F. Greenwald, BS, Brittni A. Scruggs, MD, PhD, Jesse M. Vislisel, MD, Mark A. Greiner, MD
Oktober 19, 2016
Einführung
Bildgebende Verfahren zur Beurteilung der Struktur und Funktion der Hornhaut und des vorderen Segments sind entscheidend für die Diagnose und Behandlung einer Vielzahl von Augenerkrankungen. Es gibt eine Vielzahl von diagnostischen Tests für Augenärzte, und zu lernen, wie man diese Tests interpretiert, kann entmutigend erscheinen. Für diejenigen, die eine Ausbildung in der Augenheilkunde beginnen, bietet die Verwendung gängiger Diagnosetests eine schnellere und genauere Diagnose und Behandlung von Hornhauterkrankungen. Das Ziel dieses Tutorials ist es, die Grundlagen der am häufigsten verwendeten Hornhautbildgebungstechniken an der University of Iowa zu erklären, einschließlich eines Überblicks darüber, wie sie funktionieren und wie jede Modalität in der klinischen Praxis verwendet wird.
Hornhauttopographie und Tomographie
Grundprinzipien
Die Hornhauttopographie wird verwendet, um die Form der Hornhaut zu charakterisieren, ähnlich wie man einen Berg mit einer topografischen Karte charakterisieren würde. Ursprünglich wurde die Hornhauttopographie nur zur Beschreibung der vorderen Hornhautoberfläche verwendet. Die Geräte sind nun in der Lage, sowohl die vordere als auch die hintere Hornhautoberfläche zu charakterisieren und eine dreidimensionale Karte zu erstellen. Fortschritte in der digitalen Fotografie und Computerverarbeitung haben den Nutzen der Hornhauttopographie erheblich erhöht (1).
Die ersten Fortschritte bei der Beurteilung der Form der vorderen Hornhautoberfläche wurden in den späten 1800er Jahren mit der Entwicklung der Placidoscheibe erzielt (Abbildung 1A) (1-2). Diese Technik charakterisiert die Hornhautoberfläche durch Beurteilung der Reflexion eines Satzes konzentrischer Ringe von der vorderen Hornhautoberfläche. Da das Bild von der Placidoscheibe auf die Hornhaut projiziert wird, wird ein Teil des Lichts wie ein Spiegel von der Tränenfilm-Luft-Grenzfläche reflektiert. Das Muster der Lichtreflexion zeigt die Form der vorderen Hornhautoberfläche (1). In ähnlicher Weise sind Handkeratoskope (Abbildung 1B-C) praktische Instrumente, die konzentrische Ringe an der Spaltlampe zur schnellen Beurteilung topografischer Veränderungen (z. B. Astigmatismus durch Nähte) anzeigen. Die hintere Hornhautoberfläche kann nicht mit der Placido Disc-Technologie oder einem Handkeratoskop charakterisiert werden. Viele Topographiemaschinen Ringe (z., Atlas, NIDEK OPD-Scan) verwenden immer noch Placido-Discs, gehen aber noch einen Schritt weiter und bieten eine computergestützte quantitative Beurteilung der Hornhautoberfläche, um detailliertere Informationen zu liefern, als man durch einfaches Betrachten des Bildes erkennen kann.

Abbildung 1. Qualitative Hornhauttopographie. A. Placidoscheibe mit konzentrischen weißen Kreisen. B-C. Das Van Loenen zylindrische Handkeratoskop, wenn es vor dem Auge eines Patienten an der Spaltlampe platziert wird, reflektiert sieben Ringe auf die Hornhautoberfläche, um schnell auf qualitative topographische Veränderungen zu untersuchen
Eine zweite Technik zur topographischen Beurteilung der Hornhaut ist die Scanning-Slit-Technik (z. B. Orbscan). Diese Methode verwendet schnell scannende projizierte Spaltlichtstrahlen und eine Kamera, um die reflektierten Strahlen zu erfassen und eine Karte der vorderen und hinteren Hornhautoberfläche zu erstellen. Eine dritte Technik, bekannt als Scheimpflug Imaging, verwendet eine rotierende Kamera, um Hornhautquerschnitte zu fotografieren, die durch Spaltstrahlen in verschiedenen Winkeln beleuchtet werden (z. B. Pentacam). Diese Methode korrigiert die nicht plane Form der Hornhaut und ermöglicht somit eine höhere Genauigkeit und Auflösung bei der Erstellung einer 3D-Karte der Hornhaut (2-3).
Placido Disc Interpretation
Placido Disc Bilder können sowohl qualitativ als auch quantitativ interpretiert werden. Die projizierten konzentrischen Ringe werden als „Mires“ bezeichnet.“ Die Form der Hornhautoberfläche kann durch Inspektion dieser Moore abgeleitet werden. Ähnlich einer topografischen Karte eines Berges entsprechen Bereiche, in denen die Moore näher beieinander liegen, einer steileren Hornhautkrümmung. Bereiche, in denen die Moore weiter voneinander entfernt sind, sind flacher. Die Sümpfe können auch Auskunft über die Qualität der Oberfläche geben. Deutliche, wohlgeformte Sümpfe werden als „knackig“ bezeichnet und deuten darauf hin, dass die darunter liegende Hornhautoberfläche regelmäßig und glatt ist.
Als ideale Kugel sollte die Hornhaut über ihre gesamte Oberfläche gleichmäßig beabstandete Moore aufweisen (Abbildung 2A). Geringfügige, unbedeutende Variationen sind in jeder Hornhaut vorhanden, können jedoch bei qualitativer Untersuchung eines Placido-Disc-Bildes nicht festgestellt werden. Verzerrte oder gewellte Moore deuten beispielsweise auf Oberflächenunregelmäßigkeiten hin, wie sie durch Oberflächentrockenheit verursacht werden (Abbildung 2B). Regelmäßiger Astigmatismus führt zu Mooren, die eiförmig erscheinen (Abbildung 2C). Wenn ein unregelmäßiger Astigmatismus vorliegt, kann dies als unregelmäßig verzerrte Reflexion des Moores angesehen werden (Abbildung 2D). Placido Disc Evaluation kann auch verwendet werden, um die Nahtentfernung nach penetrierender Keratoplastik zu leiten. Das selektive Entfernen von Nähten kann den postoperativen Astigmatismus reduzieren (Abbildung 2C).
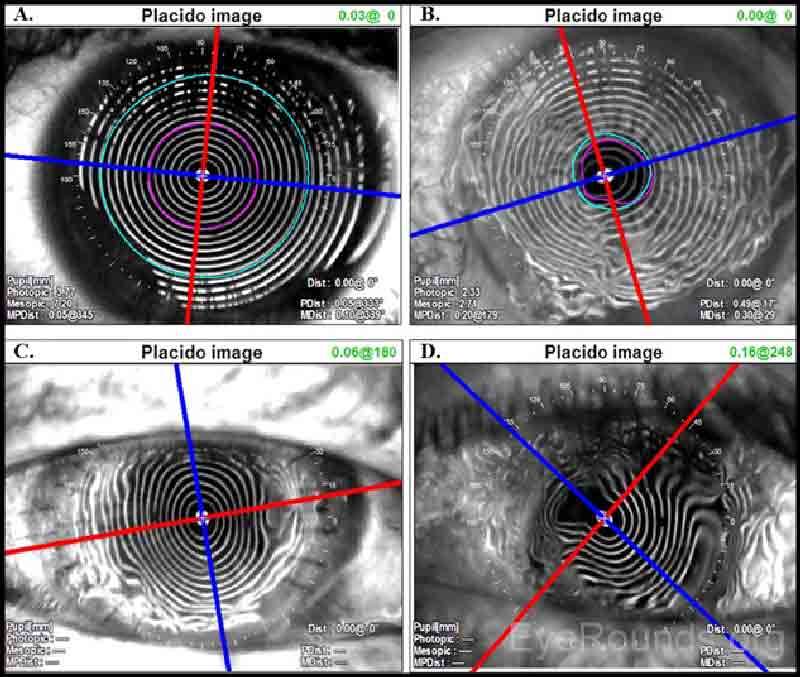
Abbildung 2. Projektion von Placido Disc Mires auf (A) eine normale Hornhaut mit knackigen Mires und minimalem Astigmatismus, (B) eine Hornhaut mit Oberflächentrockenheit, (C) eine Hornhaut mit regelmäßigem Gegen-die-Regel-Astigmatismus innerhalb einer Hornhauttransplantation voller Dicke und (D) eine Hornhaut mit unregelmäßigem Astigmatismus innerhalb einer Hornhauttransplantation voller Dicke. Placido-Bilder können bei der selektiven Nahtentfernung helfen; zum Beispiel könnten die Nähte in (C) bei 3 Uhr und 9 Uhr entfernt werden, wenn der klinische Verlauf dies zulässt, um den postoperativen Astigmatismus zu reduzieren.
Zeiss Atlas und NIDEK OPD-Scan Interpretation
Die Zeiss Atlas und NIDEK OPD-Scan sind Placido Disc-basierte Topographen. Wie in Abbildung 3 dargestellt, enthält der Zeiss Atlas-Bericht ein Placido-Disc-Bild und mehrere Karten, die Informationen zur tangentialen Krümmung, axialen Krümmung und Höhe enthalten. Eine tangentiale oder momentane Karte ist einer axialen Karte sehr ähnlich. Es ist eine etwas genauere Art, die Hornhautkrümmung zu charakterisieren, erscheint jedoch „lauter“ und unregelmäßiger. Axialkarten sind weniger empfindlich bei der Messung der Hornhautkrümmung und werden daher hauptsächlich für Screening-Zwecke verwendet (4-5).
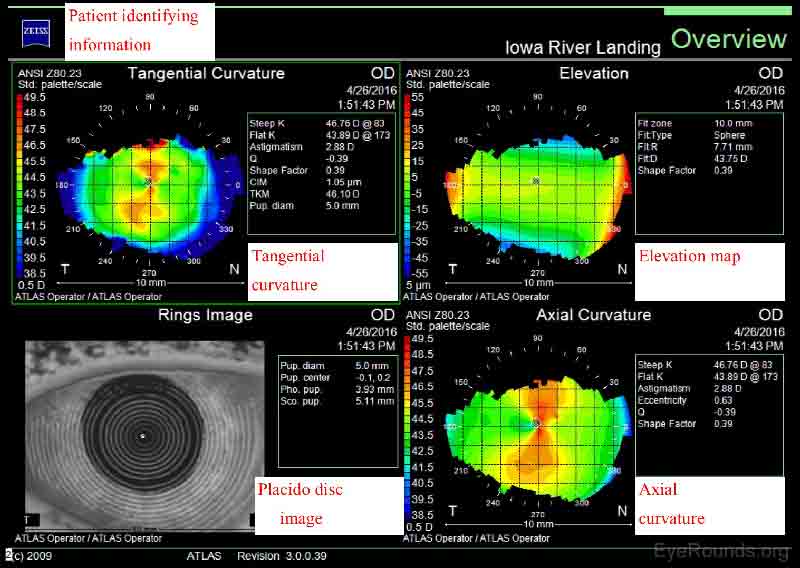
Abbildung 3. In: Zeiss Atlas Report. Die tangentialen und axialen Krümmungskarten zeigen beide mit der Regel Hornhautastigmatismus mit mehr Pluskraft im vertikalen Meridian. Insbesondere liegt der steilste Meridian bei 083 Grad und es gibt 2,88 Dioptrien Astigmatismus. Das Placido Disc-Bild zeigt regelmäßige, konzentrische Sümpfe, was auf eine gesunde Hornhautoberfläche hinweist.
Ähnlich wie ein Zeiss Atlas-Bericht enthält der NIDEK Imaging-Bericht eine Karte der axialen Krümmung und ein Placido Disc-Bild. Das NIDEK-Instrument liefert auch Keratometriedaten, bei denen es sich um simulierte Messungen der dioptrischen Brechkraft in den beiden Primärmeridianen handelt. Der Refraktionsfehler des Patienten wird sowohl mit der Autorefraktion (REF) als auch mit der Wellenfront (WF) angenähert Messungen, und diese Refraktionsschätzung ist im Auto-Refraktionsfenster des NIDEK-Berichts verfügbar. Zwei zusätzliche Karten sind im NIDEK-Test enthalten, die mit anderen Modalitäten nicht verfügbar sind: die optische Wegdifferenz (OPD) und die internen OPD-Karten. Die OPD erfasst spezifisch den Gesamtbrechungsfehler (in Dioptrien) im Auge, einschließlich Aberrationen in Hornhaut, Linse und anderen Strukturen, während die interne OPD-Karte den Brechungsfehler erfasst, der durch interne Strukturen des Auges verursacht wird, indem die Hornhautbrechkraft von der Gesamt-OPD subtrahiert wird. Diese Messung wird auch in Dioptrien gemessen und hilft, die Auswirkungen von Hornhaut- und Oberflächenbrechungsfehlern von inneren Aberrationen (z. B. linsenförmigen Anomalien) zu unterscheiden.
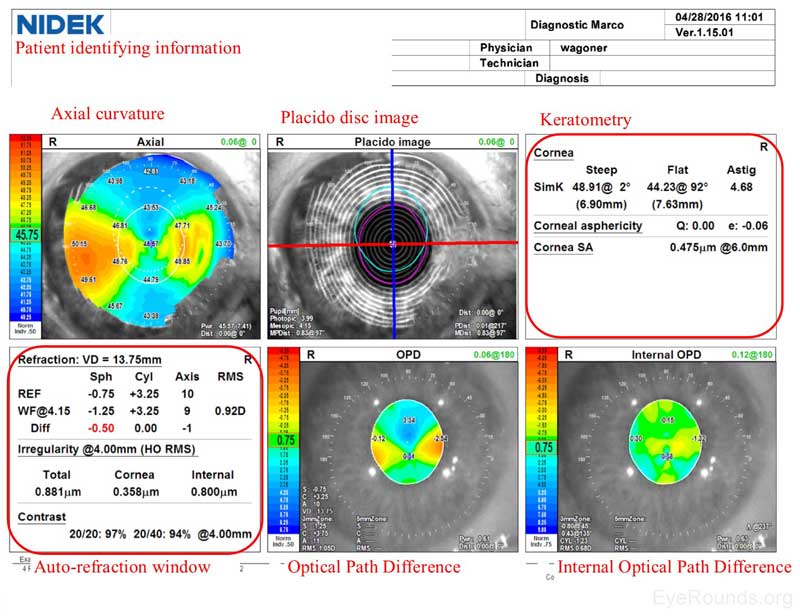
Abbildung 4. NIDEK Bericht. Obere Scheiben: Die Karte der axialen Krümmung zeigt Hornhautastigmatismus gegen die Regel mit mehr Pluskraft im horizontalen Meridian. Das Placido Disc-Bild zeigt konzentrische Sümpfe mit einer gewissen Unregelmäßigkeit in der inferonasalen Region der Hornhaut. Der steilste Meridian liegt bei 002 Grad und es gibt 4,68 Dioptrien Astigmatismus. Untere Scheiben: Sowohl die Autorefraktion (REF) als auch die Wellenfront (WF) Messungen schätzen den Patienten mit leichter Myopie (-0, 75 bis -1, 25) mit signifikanter Astigmatismuskorrektur (+3, 25) im horizontalen Meridian (009 bis 010 Grad). Der Gesamtbrechungsfehler wird unter Verwendung der optischen Wegdifferenz (OPD) auf -0,75 Dioptrien mit +3,25 Astigmatismus auf Achse 010 geschätzt.
Pentacam Interpretation
Die Oculus Pentacam nutzt die Scheimpflug-Technologie, um topografische Berichte zu erstellen. Die Berichte enthalten viele Informationen, und Beispiele für den Übersichtsbericht und den 4-Karten-Bericht finden Sie unten (Abbildung 5A-B). Insbesondere enthält der Übersichtsbericht das Scheimpflug-Bild, ein Querschnittsbild, das die Hornhaut, die Vorderkammer, die Iris und die Linse zeigt. Eine 3D-Darstellung der Hornhautform des Patienten ist ebenfalls vorgesehen. Die Dichte der Hornhaut wird mittels Densitometrie bewertet, einer objektiven Messung der Lichtstreuung in der Hornhaut. Jeder Densitometriewert von weniger als ~ 30 gilt als normal; somit erhöht ein Zustand, der zu einer verminderten Hornhautklarheit führt (z. B. Hornhautödem), den Densitometriewert. Es gibt auch eine praktische Zusammenfassung der Keratometrie, Pachymetrie und andere numerische Messungen in diesem Bericht. Eine Pachymetrie-Farbkarte zeigt die Hornhautdicke an.
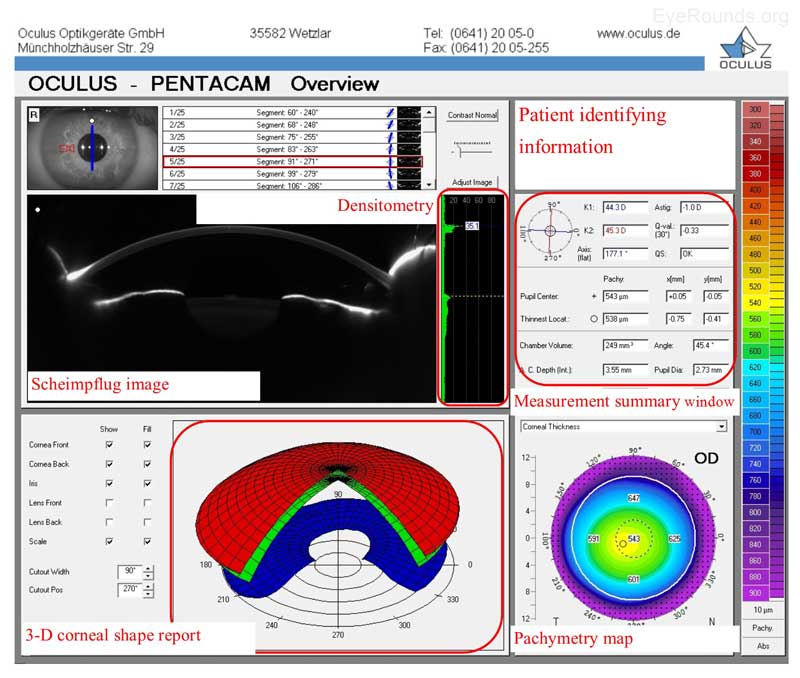
Abbildung 5A. Pentacam-Übersichtsbericht. Obere Scheiben: Das Scheimpflug-Bild ist ein Querschnittsbild, das Hornhaut, Vorderkammer, Iris und Linse zeigt. Densitometrie-Messung schätzt Hornhautklarheit; jeder Wert größer als 30 kann auf eine verminderte Hornhautklarheit hinweisen. Untere Scheiben: Es wird eine 3D-Darstellung der Hornhautform des Patienten bereitgestellt; Die vordere Hornhautoberfläche ist rot, die hintere Hornhautoberfläche grün und die Iris blau dargestellt. Eine Pachymetriekarte ist eine Farbkarte, die die Hornhautdicke anzeigt; kühlere Farben sind dicker und wärmere Farben sind dünner (numerische Skala rechts).
Der Pentacam 4 Maps-Bericht enthält auch eine Zusammenfassung der Keratometrie, der Pachymetrie mit Map und anderer numerischer Messungen. Ähnlich wie der NIDEK-Bericht enthält der Pentacam-Bericht eine axiale Karte, die die Krümmung der vorderen Hornhautoberfläche in dioptrischen Werten für jeden Punkt darstellt.
Anteriore Float- und Posteriore Float-Bilder, bei denen es sich um Höhenkarten handelt, werden im Pentacam-Bericht generiert. Anstatt die Brechkraft der Hornhaut anzuzeigen, zeigen Höhenkarten die Form der Hornhaut an, indem Sie sie mit einer computergenerierten Best-Fit-Kugel vergleichen (d. H. Einer perfekten Kugel, die der Hornhautform im Durchschnitt am besten entspricht). Posterior Float, ähnlich dem anterioren Float, zeigt die Form der posterioren Hornhaut im Vergleich zu einer Best-Fit-Kugel.

Abbildung 5B. Pentacam 4-Kartenbericht. Die axiale Krümmungskarte, auch sagittale Karte genannt, zeigt die Krümmung der vorderen Hornhautoberfläche in dioptrischen Werten für jeden Punkt. Die Farbskala stellt die Leistung in Dioptrien an jedem bestimmten Punkt dar. Wärmere Farben repräsentieren eine steilere Hornhautkrümmung, während kühlere Farben flachere Bereiche darstellen. Für die Höhenkarten (anteriorer und posteriorer Float) bezeichnen wärmere Farben, wo die Hornhaut über die am besten geeignete Kugel angehoben ist, und kühlere Farben, wo die Hornhaut unter die am besten geeignete Kugel gedrückt ist. Eine Pachymetriekarte ist eine Farbkarte, die die Hornhautdicke angibt; kühlere Farben sind dicker und wärmere Farben sind dünner.
Klinische Anwendungen der Hornhauttopographie
- Screening auf Hornhautektasie
Keratokonus, die häufigste Hornhautektasie, ist eine fortschreitende Hornhauterkrankung, die durch zentrale Ausdünnung und Versteifung der Hornhaut gekennzeichnet ist. Der frühe Keratokonus sieht bei der Spaltlampenuntersuchung oft normal aus, und die manuelle Keratometrie, die die zentralen 3 mm bewertet, kann eine unzureichende Beurteilung ergeben. Aus diesem Grund ist die Topographie zum Goldstandard für das Screening von Patienten auf Keratokonus und andere Hornhautektasien geworden (Abbildungen 6-8).
- Überwachung und Behandlung der Hornhautektasie
Sobald eine Ektasie (z. B. Keratokonus, pelluzide marginale Hornhautdegeneration) diagnostiziert wurde, kann die Topographie zur Überwachung des Krankheitsverlaufs nützlich sein. Mit regelmäßiger Überwachungstopographie kann festgestellt werden, wann bei Patienten ein Risiko für Progression und Komplikationen besteht, und diese genaue Überwachung ermöglicht ein frühzeitiges Eingreifen bei Behandlungen wie Kollagenvernetzung oder Keratoplastik. Topographische Warnzeichen sind eine hohe zentrale Hornhautstärke, ein großer Unterschied zwischen den beiden Hornhäuten eines Patienten und eine große Diskrepanz zwischen der Brechkraft an der Spitze und der Peripherie (Abbildungen 6-8) (5).
- Screening und Überwachung der refraktiven Chirurgie
Laser-refraktive Operationen wie photorefraktive Keratektomie (PRK) und laserunterstützte In-situ-Keratomileusis (LASIK) verwenden Excimer-Laser, um Gewebe abzutragen und die Hornhaut neu zu formen, um den Refraktionsfehler eines Individuums zu korrigieren. Nicht jeder Patient kann sich diesen Verfahren jedoch sicher unterziehen. Ein Screening muss durchgeführt werden, um die Hornhautform und die Astigmatismusmuster in der Topographie zu bestimmen, bevor eine refraktive Operation sicher durchgeführt werden kann. Die Topographie kann auch postoperativ verwendet werden, um die Ätiologie für unbefriedigende visuelle Ergebnisse wie dezentrierte oder unvollständige Ablation zu bewerten.
- Präoperative Intraokularlinsenauswahl
Während der Kataraktoperation wird eine Intraokularlinse in das Auge eingesetzt, um das gewünschte refraktive Ergebnis zu erzielen. Standard-Intraokularlinsen enthalten nur eine sphärische Korrektur. Wenn ein Patient regelmäßigen Hornhautastigmatismus hat, kann jedoch eine astigmatismuskorrigierende torische Linse verwendet werden. Die Hornhauttopographie ist ein nützlicher präoperativer Test zur Beurteilung der Größe und Regelmäßigkeit des Hornhautzylinders bei der Auswahl eines Intraokularlinsenimplantats vor einer Kataraktoperation.
- Bewertung und Management des Astigmatismus nach Keratoplastik
Nach Keratoplastik kann der Hornhautastigmatismus topographisch beurteilt werden. Diese Technologie ermöglicht die selektive Nahtentfernung und andere Eingriffe, um den Astigmatismus zu reduzieren.
- Bewertung der Augenoberflächenstörung
Erkrankungen der Augenoberfläche wie Pterygie, Hornhautnarben und Salzmann-Knötchen können zu unregelmäßigem Hornhautastigmatismus führen. Die Hornhauttopographie kann verwendet werden, um die refraktiven Auswirkungen dieser Probleme zu bewerten und bei der Krankheitsüberwachung und chirurgischen Planung zu helfen.
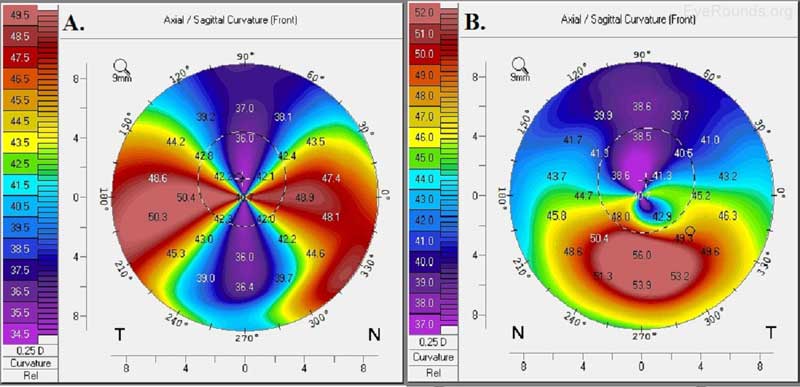
Abbildung 6. Pelluzide marginale Hornhautdegeneration (A) und Keratonkonus (B). Anteriore axiale Karten, die mit der Oculus Pentacam-Technologie erstellt wurden, zeigen den hohen gegen die Regel gerichteten Astigmatismus in einem „Krabbenkrallen“ -Muster der pelluziden marginalen Hornhautdegeneration und das inferiore Steilheitsmuster des Keratonkonus.
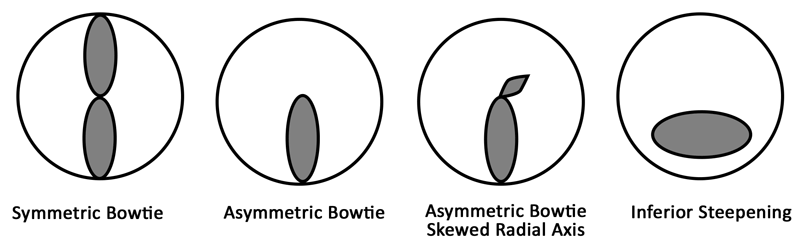
Abbildung 7. Fortschreiten des Keratokonus. Häufig zeigt die Topographie das Fortschreiten des Keratokonus von symmetrischem Astigmatismus zu asymmetrischem Astigmatismus, gefolgt von einem asymmetrischen Astigmatismusmuster mit einer schiefen Radialachse. Bei fortschreitendem Keratokonus kann sich letztendlich eine minderwertige Steilheit entwickeln.
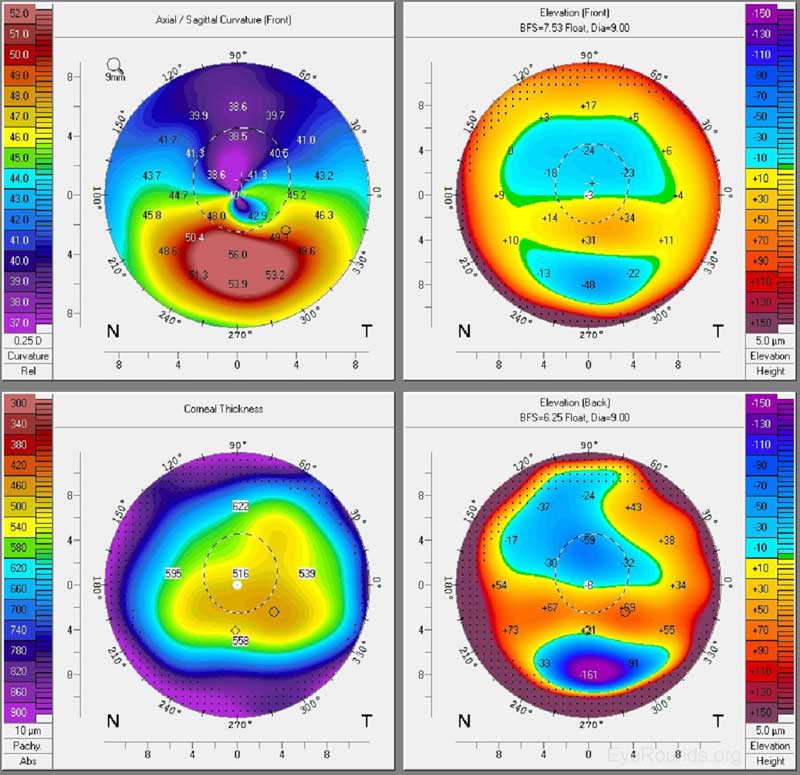
Abbildung 8. Keratokonus auf Pentacam. Die anteriore axiale Karte zeigt eine signifikante untere parazentrale Steilheit, während die pachymetrische Karte eine Ausdünnung im Bereich der Steilheit zeigt. Die vorderen und hinteren Floats zeigen eine parazentrische Ausbuchtung, was auf eine fokale Elevation im Vergleich zu einer idealen, sphärischen Oberfläche hindeutet.
Optische Kohärenztomographie des vorderen Segments (AS-OCT)
Grundprinzipien
Die optische Kohärenztomographie des vorderen Segments (AS-OCT) erzeugt eine hochauflösende Bildgebung der Hornhaut, der Iris und der Vorderkammer (z. B. Visante). Es ist analog zu Ultraschall, verwendet jedoch Lichtwellen anstelle von Schall, um extrem hochauflösende Bilder sehr kleiner Augenstrukturen zu erzeugen (Abbildungen 9 und 10). AS-OCT verwendet zwei Abtastlichtstrahlen, die von einer Augenstruktur reflektiert und dann detektiert und mit einem Referenzstrahl verglichen werden, um ein Querschnittsbild zu erzeugen (6).
Interpretationsleitfaden
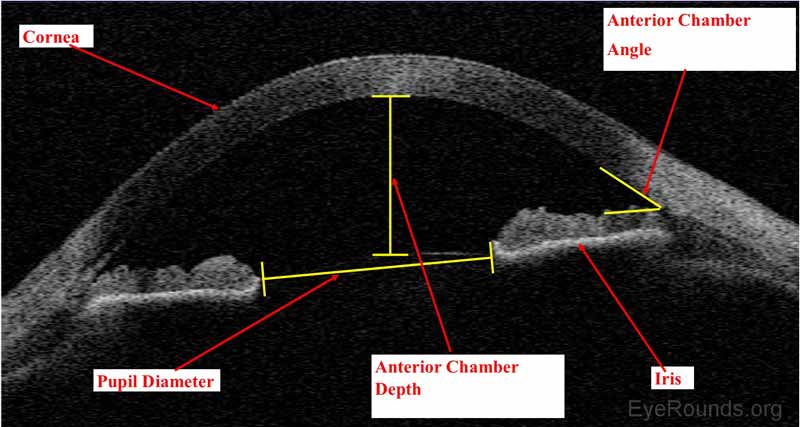
Abbildung 9. Visante AS-OCT zeigt normale Vorderkammeranatomie, einschließlich Hornhaut, Iris, Iridocornealwinkel, Vorderkammertiefe und Pupillendurchmesser.
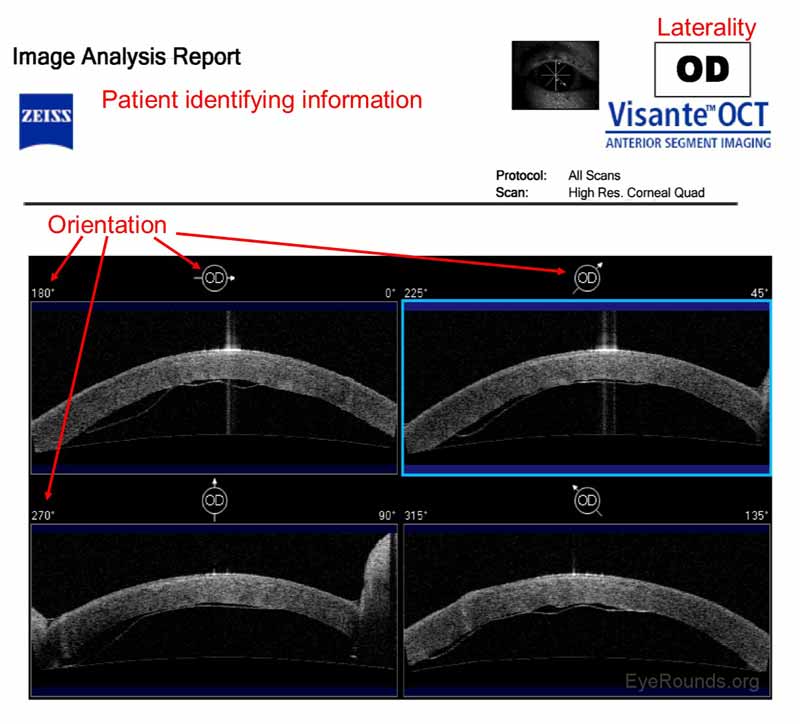
Abbildung 10. Visante-Bericht zeigt ein schlecht haftendes Descemets-Membran-Endothelkeratoplastik-Transplantat (DMEK). Das Transplantat haftete erfolgreich an, nachdem eine weitere Luftblase in die Vorderkammer eingebracht worden war. Jedes OCT-Bild ist ein zweidimensionaler Schnitt durch die Vorderkammer. Die vier Orientierungspfeile, die sich über jedem OCT-Bild befinden, zeigen die linke Seite (Pfeilschwanz) und die rechte Seite (Pfeilspitze) des Bildes an. Der Orientierungswinkel wird ebenfalls angezeigt.
Klinische Anwendungen
- Beurteilung des Vorderkammerwinkels
AS-OCT ermöglicht sowohl eine qualitative als auch eine quantitative Beurteilung des iridocornealen Winkels. Es kann als Ergänzung zur Gonioskopie zur Glaukomdiagnose und -behandlung verwendet werden.
- Chirurgische Planung für LASIK-Verbesserungen
AS-OCT kann verwendet werden, um das verbleibende Strombett unter einem LASIK-Lappen zu messen, wenn festgestellt wird, ob genügend Stroma vorhanden ist oder nicht, um einen Lappenlift und eine Lappenverbesserung durchzuführen (Abbildung 11).
- Chirurgische Planung für phake Intraokularlinsenimplantate
Phake Intraokularlinsenimplantate (z. B. Verisyse ™) können zur Korrektur hoher Myopie in Reihe mit der natürlichen kristallinen Linse platziert werden. Das AS-OCT ermöglicht detaillierte Messungen der Vorderkammerabmessungen, um zu beurteilen, ob ausreichend Vorderkammerraum für eines dieser Linsenimplantate zur Verfügung steht (Abbildung 12) (7).
- Beurteilung der Transplantatposition nach Keratoplastik
AS-OCT ist eine nützliche Ergänzung zur Spaltlampenuntersuchung zur Beurteilung der Adhäsion des Endotheltransplantats während der unmittelbaren postoperativen Phase.
- Keratoprothese postoperatives Management
AS-OCT kann zusätzliche Informationen zur strukturellen Integrität von prothetischen Hornhäuten wie der Typ-I-Boston-Keratoprothese liefern (Abbildung 14).
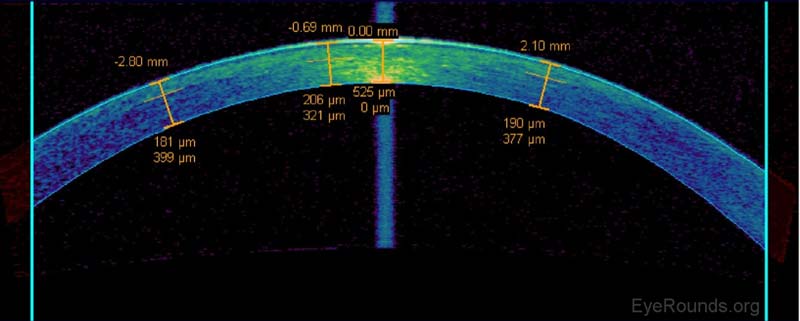
Abbildung 11. Messung des verbleibenden Strombetts unter einem LASIK-Lappen auf AS-OCT. Die zentrale Hornhautdicke wird auf 525 µm geschätzt, und das verbleibende Strombett wird auf 321 µm zentral und 377-399 µm in Richtung der peripheren Hornhaut gemessen. An der University of Iowa gilt ein Patient als kein Kandidat für LASIK oder Enhancement, wenn das endgültig berechnete Reststrombett weniger als 300 µm beträgt.
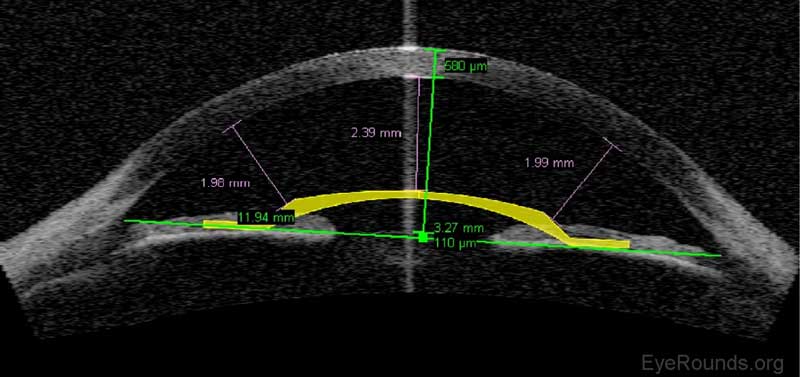
Abbildung 12. Phake Intraokularlinse (IOL) chirurgische Planung am AS-OKT. Das Visante-Gerät ist in der Lage, eine digitale phakische IOL in die Vorderkammer einzulegen, um sicherzustellen, dass ausreichend Platz für eine sichere Implantation des Geräts vorhanden ist.
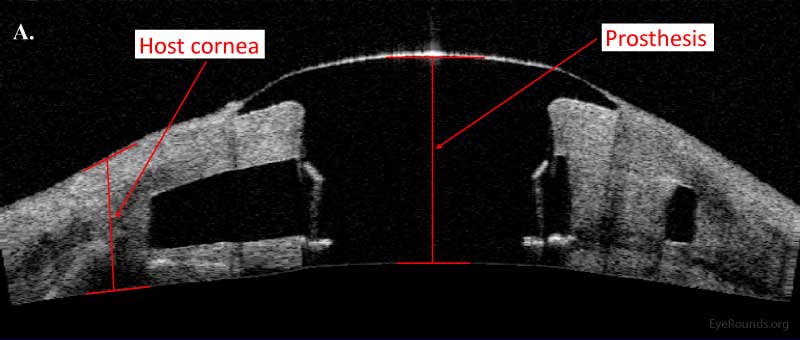
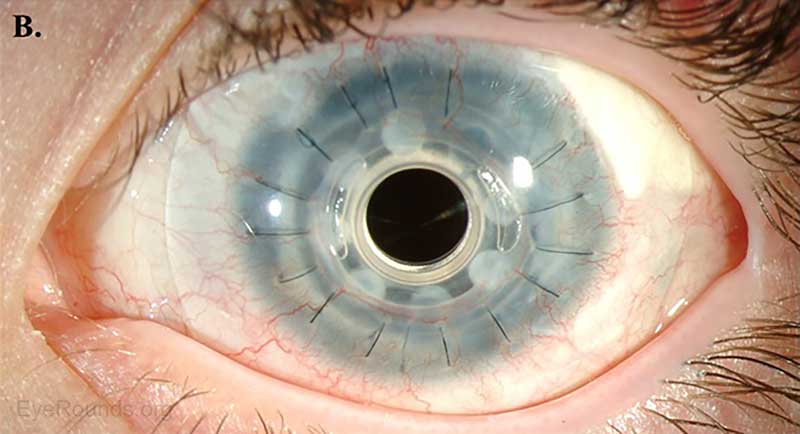
Abbildung 13. Typ-I-Boston-Keratoprothesenvorrichtung, wie sie mit (A) AS-OCT und (B) einer Spaltlampe (8) untersucht wurde.
Konfokale Mikroskopie
Grundprinzipien
Die konfokale Mikroskopie ist ein bildgebendes Verfahren, das die in vivo Untersuchung von Hornhautstrukturen mit hoher Vergrößerung und Auflösung ermöglicht. Aufbauend auf Bildgebungsprinzipien, die für die neuronale Bildgebung entwickelt wurden, wurde die konfokale Mikroskopie erstmals in den 1990er Jahren zur Untersuchung der Hornhaut eingesetzt (9-10). Das Gerät (z.B., NIDEK Confoscan, Heidelberg HRTII) ermöglicht die Charakterisierung jeder der fünf Hornhautschichten durch gleichzeitige Beleuchtung und Abbildung eines einzelnen Gewebepunktes (Abbildung 14) (11). Die Punktlichtquelle und die Kamera befinden sich in derselben Ebene, daher der Name „konfokal.“ Moderne konfokale Mikroskope scannen kleine Gewebebereiche, beleuchten und bilden Tausende von Gewebepunkten ab, um das endgültige konfokale Bild zu erstellen (10). Durch das Scannen verschiedener Dickenniveaus bestimmter Gewebe im vorderen Segment können signifikante Informationen über Struktur und Funktion auf zellulärer Ebene gewonnen werden.
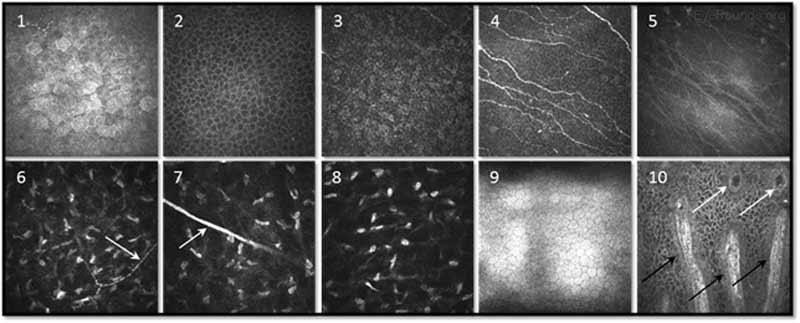
Abbildung 14. Konfokale Mikroskopie Bildgebung der verschiedenen Hornhautschichten mittels Laser-Scanning in vivo Konfokaltechnologie. 1-3. Oberflächliches Epithel, epitheliale Flügelzellschicht und Basalepithel; 4. Subbasaler Nervenplexus; 5. Bowmans Schicht; 6-8. vorderes Stroma mit Nerv (Pfeil), mittleres Stroma mit Nervenstamm (Pfeil) und hinteres Stroma; 9. Endothel; und 10. Untere limbale Palisadenrücken (schwarze Pfeile) mit fokalen Stromavorsprüngen (weiße Pfeile). Bild mit freundlicher Genehmigung von Dr. Neil Lagali (Linköping University, Linköping, Schweden) (11).
Interpretationsleitfaden
Bei der Beurteilung der Gesundheit von Endothelzellen müssen sowohl eine qualitative Inspektion des Endothels als auch eine quantitative Beurteilung der Endothelzelldichte durchgeführt werden. Normale Endothelzellen sollten klein, sechseckig und einheitlich erscheinen. Pleomorphismus ist das Vorhandensein einer hohen Variation der Zellform, während Polymegathismus eine Variation der Zellgröße ist. Die Endothelzelldichte kann automatisch oder durch manuelle Zählung ermittelt werden und wird als Zellen/mm2 ausgedrückt (Abbildung 15).

Abbildung 15. Konfokale Mikroskopie zeigt normales Hornhautendothel. Beachten Sie die kleinen, sechseckigen Zellen mit minimalen Abweichungen in der Zellengröße oder -form.
Klinische Anwendungen
- Beurteilung des Hornhautendothels
Die Untersuchung des Hornhautendothels auf zellulärer Ebene ermöglicht eine qualitative und quantitative Bewertung der Zellen. Größe, Form und Dichte der Endothelzellen können alle charakterisiert werden, was wichtige Informationen für die Diagnose und Behandlung von posterioren Hornhautdystrophien wie Fuchs-Dystrophie (Abbildung 16), Iridocorneal-Endothel-Syndrom (ICE) und posteriorer polymorpher Dystrophie liefert. Das konfokale Mikroskop kann bei diagnostischen Entscheidungen helfen, z. B. ob ein Ödem nach der Keratoplastik auf eine Hornhauttransplantatabstoßung (nachgewiesen durch sichtbare Entzündungszellen) oder eine endotheliale Dekompensation (nachgewiesen durch eine niedrige Endothelzelldichte) zurückzuführen ist (Abbildung 17) (7, 10).
- Identifizierung von infektiöser Keratitis
Infektiöse Keratitis ist eine sehbedrohliche Erkrankung, bei der eine sofortige Diagnose unerlässlich ist, um das Sehvermögen und das Auge zu erhalten. Die konfokale Mikroskopie ist eine nützliche Ergänzung, um den Erreger in vivo, wie Pilze oder Akanthamöben, schnell zu identifizieren, so dass eine geeignete Behandlung eingeleitet werden kann. Akanthamöben erscheinen in ihrer zystischen Form als hochreflektierende eiförmige Strukturen (Abbildungen 18 und 19). Pilze können als hell reflektierende Filamente erscheinen und Anzeichen von Septationen aufweisen (Abbildung 20) (9).
- Bewertung der Morphologie des Hornhautnervs
Die konfokale Mikroskopie kann bei Patienten mit neurotropher Keratopathie und diabetischer Neuropathie, die die Hornhaut betreffen, zur Quantifizierung der Pathologie des subbasalen Nervenplexus beitragen.
- Hornhauttiefenmessung
Ähnlich wie bei der OCT kann die konfokale Mikroskopie die Tiefe von Strukturen wie Ablagerungen, Narben oder LASIK-Lappen innerhalb der Hornhaut messen, um die chirurgische Planung zu unterstützen.
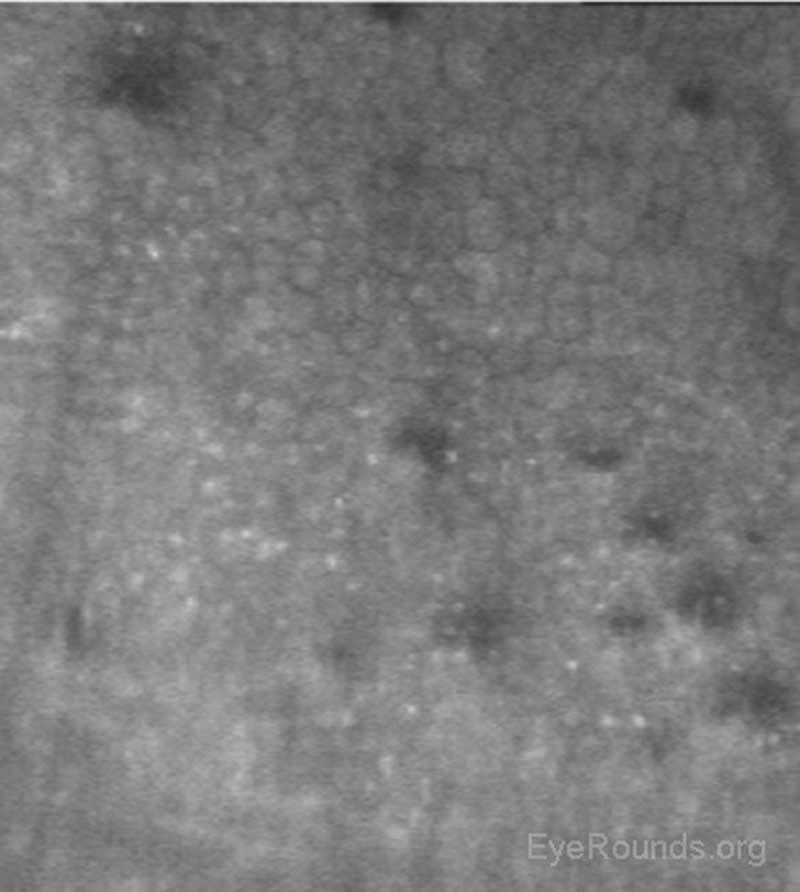
Abbildung 16. Fuchs-Endotheldystrophie mit charakteristischen Guttae (dunkle Bereiche) und reduzierter Endothelzelldichte auf konfokaler Mikroskopie.
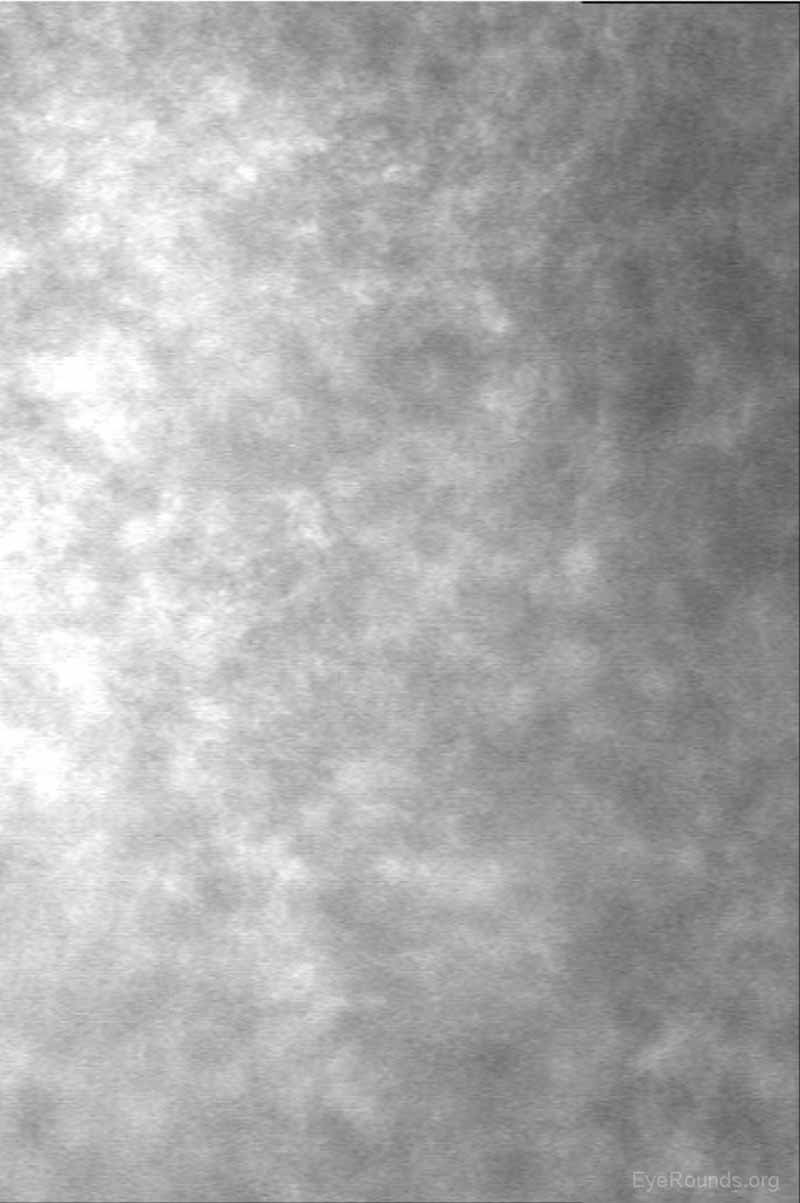
Abbildung 17. Endotheliale Dekompensation innerhalb eines penetrierenden Keratoplastik-Transplantats. Es gibt keine identifizierbaren Endothelzellen auf konfokaler Mikroskopie.

Abbildung 18. Acanthamoeba Keratitis wie auf konfokaler Mikroskopie gesehen. Die Zysten erscheinen als kontrastreiche runde Objekte, während die Trophozoiten als unregelmäßige Formen erscheinen.
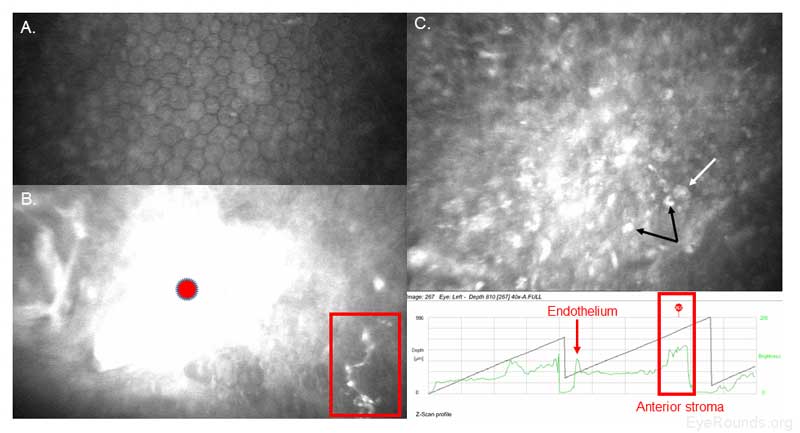
Abbildung 19. Konfokaler mikroskopischer Nachweis von Akanthamöben und Pilzkeratitis bei einem Kontaktlinsenbenutzer. A. Der endotheliale Polymegathismus, der ein Zeichen für Hornhautstress ist, ist wahrscheinlich eine Folge der langfristigen Verwendung von Kontaktlinsen durch den Patienten. In der Endothelschicht sind keine Zysten oder Trophozoiten vorhanden. B. Die Rekrutierung weißer Blutkörperchen (roter Kreis) ist im vorderen Stroma direkt neben Akanthamöbenzysten (weißer Pfeil) und Pilzelementen (rotes Feld) erkennbar. Die Akanthamöben-Trophozoiten ernähren sich von Hyphen, wenn beide Infektionen nicht sofort behandelt werden. C. Acanthamoeba doppelwandige Zysten (weißer Pfeil) und Trophozoiten (schwarze Pfeile) sind im gesamten vorderen Stroma vorhanden. Das Z-Scan-Profil zeigt die Rückstreuung (d. H. Die Helligkeit der einzelnen konfokalen Scans), was eine schnelle Beurteilung der Hornhautposition (rote Box) und der Zelldichte in der spezifischen Region ermöglicht.
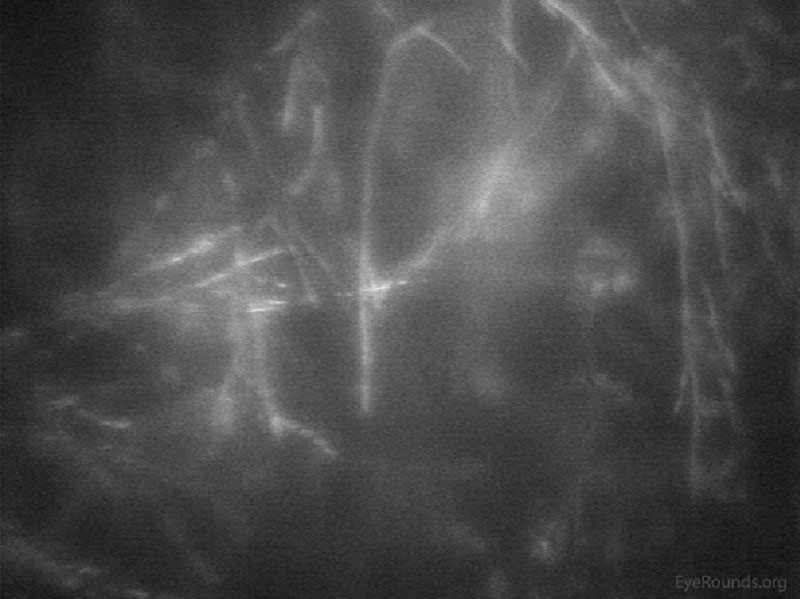
Abbildung 20. Pilzkeratitis auf konfokaler Mikroskopie gesehen. Verzweigungshyphen helfen, die Diagnose einer Fusariumkeratitis zu bestätigen.
Zusammenfassung
Die Augenheilkunde ist ein schnell fortschreitendes Gebiet, in dem jedes Jahr neue Technologien für Diagnose und Behandlung entwickelt und implementiert werden. Mit der Entwicklung fortschrittlicherer Techniken (z. B. LASIK, Endothelkeratoplastik) wächst der Nutzen fortschrittlicher Hornhautbildgebungsverfahren weiter. Ziel dieses Tutorials ist es, einen Überblick über die Themen der Hornhautbildgebung zu geben und den Auszubildenden eine Grundlage zu geben, auf der sie aufbauen können, wenn sie die Verwendung dieser grundlegenden Werkzeuge der modernen klinischen Augenheilkunde beherrschen.
- Brody J, Waller S, Wagoner M. Hornhauttopographie: Geschichte, Technik und klinische Anwendungen. Internationale Augenkliniken. 1994;34(3):197-207.
- Prakash G. Topographie der Hornhaut. 2015. ; Verfügbar ab http://eyewiki.org/Corneal_topography
- Hashemi H, Mehravaran S. Tag für Tag klinisch relevante Parameter für Hornhauthöhe, -dicke und -krümmung mit dem Orbscan II-Scan-Schlitztopographen und dem Pentacam Scheimpflug-Bildgebungsgerät. Mittlerer Osten Afr J Ophthalmol. 2010;17(1):44-55.
- Friedman N. Verfahren zur Interpretation von Hornhauttopographiekarten. 2013. ; Verfügbar ab http://www.ophthalmologyweb.com/Featured-Articles/142292-Pearls-for-Interpreting-Corneal-Topography-Maps/
- Lopes, B, Ramos, I, Dawson, D, et. Al. Nachweis von ektatischen Hornhauterkrankungen basierend auf Pentacam. Dr. Med. Phys. 2016; 26(2): 136–142.
- Radhakrishnana S. Optische Kohärenztomographie des vorderen Segments. 2014. ; Verfügbar ab http://eyewiki.aao.org/Anterior_Segment_Optical_Coherence_Tomography
- Kent C. Das Beste aus dem vorderen Segment machen OKT. 2011. ; Erhältlich ab http://www.reviewofophthalmology.com/content/i/1471/c/27717/
- http://webeye.ophth.uiowa.edu/eyeforum/cases-i/case211/L/5a-kpro.jpg
- Tavakoli M, Hossain P, Malik RA. Klinische Anwendungen der konfokalen Hornhautmikroskopie. In: Clin Ophthalmol. 2008;2(2):435-45.
- Erie JC, Mclaren JW, Patel SV. Konfokale Mikroskopie in der Augenheilkunde. In: Am J Ophthalmol. 2009;148(5):639-46.
- Lagali N, Bourghardt Peebo B, Germundsson J, et al. Al. (2013). Laser-Scanning in vivo konfokale Mikroskopie der Hornhaut: Bildgebungs- und Analysemethoden für präklinische und klinische Anwendungen, Konfokale Lasermikroskopie. Prinzipien und Anwendungen in Medizin, Biologie und Lebensmittelwissenschaften, Neil Lagali (Hrsg.), InTech, Erhältlich ab: http://www.intechopen.com/books/confocal-laser-microscopy-principles-and-applications-in-medicine-biology-and-the-food-sciences/laser-scanning-in-vivo-confocal-microscopy-of-the-cornea-imaging-and-analysis-methods-for-preclinica
Vorgeschlagenes Zitat
Greenwald MF, Scruggs BA, Vislisel JM, Greiner MA. Hornhautbildgebung: Eine Einführung. EyeRounds.org . Veröffentlicht Oktober 19, 2016; Verfügbar ab: http://EyeRounds.org/tutorials/corneal-imaging/index.htm