
Ein 56-jähriger hispanischer Mann präsentierte sich für ein aktualisiertes Spektakel Rx. Er berichtete über eine 10-jährige Geschichte der verminderten Sehschärfe in seinem rechten Auge; Sein linkes Auge war jedoch nicht betroffen. Auf die Frage nach der Ursache seiner verminderten Sehschärfe sagte er, dass er sich nicht sicher sei, erinnerte sich aber daran, mehrmals einen Augenarzt gesehen zu haben, als seine Sehkraft nachließ. Seine Krankengeschichte war unauffällig und er berichtete, keine Medikamente eingenommen zu haben.
Seine am besten korrigierte Sehschärfe betrug 20/400 O.D. und 20/20 O.S. Extraokulare Motilitätstests waren normal. Seine Gesichtsfelder waren bis zur sorgfältigen Fingerzählung O.U. voll und seine Pupillen waren gleichermaßen rund und reaktiv, ohne afferenten Defekt. Amsler Grid-Tests zeigten ein dichtes zentrales Skotom in seinem rechten Auge. Die Untersuchung des vorderen Segments war unauffällig O.U.
Bei der Untersuchung des erweiterten Fundus war der Glaskörper in beiden Augen klar. Er hatte kleine Becher mit guter Randfärbung und Perfusion in beiden Augen. Die Untersuchung der rechten Makula zeigte eine unspezifische Fleckung des retinalen Pigmentepithels (RPE) (Abbildung 1).
Es war keine offensichtliche subretinale Flüssigkeit vorhanden, und die periphere Netzhautuntersuchung war unauffällig. Das linke Auge war normal. Wir führten einen Spektraldomänen-OCT-Scan (SD-OCT) durch (Abbildung 2) sowie Fundus-Autofloreszenz (FAF) (Abbildung 3).
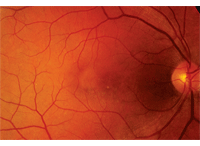
1. Fundusfoto des rechten Auges unseres Patienten zeigt ungewöhnliche Veränderungen in seiner Makula. Was bedeuten diese Änderungen?
Nehmen Sie das Retina Quiz
1. Was zeigt das SD-OCT?
a. Okkulte neurosensorische Ablösung.
b. Okkulte choroidale Neovaskularisation (CNV).
c. Polypoidale Aderhautläsionen.
d. Verlust der Photorezeptor-Integritätslinie (PIL).
2. Was verrät die FAF?
a. Okkultes CNV.
b. Unspezifische RPE-Atrophie.
c. Trog Demarkationslinie.
d. Verlust des RPE infolge Lipofuszinakkumulation.
3. Was ist die wahrscheinlichste Diagnose?
a. Stargardts Makuladystrophie (SMD).

2. Ein horizontaler Schnitt durch die Makula des rechten Auges unseres Patienten auf SD-OCT.
b. Gelöste idiopathische zentrale seröse Choroidopathie (ICSC).
c. Okkultes CNV.
d. Polypoidale choroidale Vaskulopathie.
4. Wie sollte dieser Patient behandelt werden?
a. Beobachtung zusammen mit Schutzbrille.
b. Avastin (Bevacizumab, Genentech) oder Lucentis (Ranibizumab, Genentech).
c. Photodynamische Therapie (PDT).
d. Lasertherapie.
Für Antworten, siehe unten.
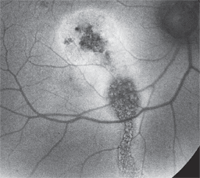
3. Die Fundus-Autofloreszenzergebnisse der rechten Makula unseres Patienten. Was fällt Ihnen auf?
Diskussion
Basierend auf der Fundusuntersuchung des rechten Auges unseres Patienten war es schwierig zu erklären, warum er nicht besser als 20/400 sehen konnte. In der Tat schien es sich nicht um eine 20/400-Makula zu handeln; Es gab keine offensichtliche subretinale Flüssigkeit oder ein Makulaödem, das aufgrund der klinischen Untersuchung erkannt werden konnte. Wir bemerkten jedoch einige unspezifische RPE-Veränderungen, einschließlich einer kreisförmigen, gelb erscheinenden Veränderung temporal zur Fovea. Diese Präsentation sah auch flach aus und passte in keine erkennbare klinische Diagnose. Ohne klare Antworten führten wir ein
SD-OCT und FAF durch. Die diagnostischen Tests ergaben einige überraschende Ergebnisse.
Das SD-OCT lieferte den ersten wirklichen Hinweis darauf, was diesen Patienten betraf. Zuerst schlossen wir die relevanten Negative aus; Wir sahen keine subretinale Flüssigkeit, Netzhautablösungen, CME oder andere offensichtliche Veränderungen. Tatsächlich sah das SD-OCT auf den ersten Blick ganz normal aus.
Bei näherer Betrachtung erscheint es jedoch alles andere als normal. Direkt über (oder vor) dem RPE befindet sich eine dunklere weiße Linie, die die Verbindung der inneren und äußeren Segmente des Photorezeptors darstellt. Diese Linie wird als Photorezeptor-Integritätslinie bezeichnet und ist im rechten Auge unseres Patienten unvollständig. Beginnend an beiden Rändern des SD-OCT-Scans ist der PIL leicht zu lokalisieren und kann bis knapp außerhalb der Fovea verfolgt werden. Dann hört es auf. Dies erklärt, warum unser Patient 20/400 OD sieht – er hat keine Photorezeptoren in seiner Makula. Aber warum?
Die FAF liefert den letzten Hinweis. FAF ist eine nicht-invasive fotografische Methode zur Dokumentation pathologischer Netzhautveränderungen. Genauer gesagt nutzt es die fluoreszierenden Eigenschaften von Lipofuszin, um Netzhauterkrankungen in vivo zu untersuchen. Es wird am häufigsten bei Patienten mit AMD angewendet, bei denen die Akkumulation von Lopofuscin ein Marker für die Toxizität der Netzhaut und das Fortschreiten der Krankheit ist. Andere Erkrankungen können je nach Netzhautzustand auch hypo- oder hyperfluoreszente Veränderungen aufweisen.
Bei unserem Patienten ist das FAF-Bild ziemlich auffällig. Es gibt eine zentrale Zone der RPE-Atrophie, die dem Bereich auf dem SD-OCT entspricht, in dem der PIL fehlte. Zusätzlich gibt es eine lineare Zone der RPE-Atrophie, die sich posterior bis zur unteren Netzhaut erstreckt. Dies stellt eine alte Fluidrinnenleitung dar. Wir können postulieren, dass unser Patient eine chronische seröse Ablösung seiner Makula hatte. Dann dehnte sich die Flüssigkeit im Laufe der Zeit minderwertig aus. Die Flüssigkeit trocknete schließlich aus, aber nicht bevor sie Narben und Atrophie seiner Makula verursachte und die Troglinie erzeugte, die auf der FAF zu sehen ist. Bemerkenswerterweise ist dieser Befund in der klinischen Untersuchung praktisch unsichtbar.
Also, was verursacht die Flüssigkeit und Makula Narben? Mehr als wahrscheinlich, Diese Ergebnisse wurden von ICSC verursacht. Klinisch ist das Markenzeichen von ICSC eine neurosensorische Netzhautablösung, die normalerweise die Makula betrifft.1 Typischerweise betrifft es ansonsten gesunde Patienten im Alter zwischen 20 und 45 Jahren. Außerdem entwickeln Männer fünf- bis 10-mal häufiger ICSC als Frauen. Der Zustand ist normalerweise mit emotionalem Stress verbunden und wird häufig bei Patienten beobachtet, die leistungsorientierte „Typ A“ -Persönlichkeiten aufweisen.1 Die Krankheit ist in der Regel selbstlimitierend mit einer ausgezeichneten visuellen Prognose. Aber nicht jeder reagiert mit einem erfolgreichen Ergebnis, wie es bei unserem Patienten der Fall war. In der Tat entwickeln sich Rezidive bei einem Drittel bis zur Hälfte der Patienten mit ICSC (normalerweise innerhalb eines Jahres), und bei 10% der Patienten treten drei oder mehr Episoden auf.
Zu diesem Zeitpunkt konnten wir für unseren Patienten nicht viel anderes tun, als eine schützende Augenmaske für sein gutes Auge zu empfehlen. Der Schaden durch die Krankheit ist angerichtet, und leider kann nichts die Photorezeptoren wiederherstellen. Wir erklärten die Ergebnisse und baten ihn, zu jährlichen Follow-ups zurückzukehren.
Retina Quiz Antworten: 1) d; 2) c; 3) b; 4) ein.
1. Gass JD. Stereoskopischer Atlas der Makuladegeneration: diagnose und Behandlung, 4. Aufl. St. Louis: Mosby; 1997:52-70.