Le dépistage du cancer du col utérin a pour but de détecter la maladie tôt, alors qu’elle est encore hautement traitable. Les recommandations pour le dépistage du cancer du col de l’utérus diffèrent selon l’âge de la femme, mais les deux modes de dépistage les plus courants sont le test Pap (pour la cytologie) et le test HPV.
Recommandations de dépistage du cancer du col de l’utérus
Les recommandations de dépistage actuelles de l’American Cancer Society, soutenues par l’American College of Obstetricians and Gynecologists (ACOG), sont les suivantes:
- 21-29 ans : dépistage par cytologie tous les 3 ans.
- 30-65 ans: dépistage par cytologie et test HPV tous les 5 ans, ou par cytologie seule tous les 3 ans.
- 65 ans et plus: aucun dépistage à moins d’antécédents personnels de cancer du col de l’utérus, tant que les tests les plus récents sont négatifs.
L’ACOG ne recommande pas le dépistage du VPH chez les femmes en bonne santé de moins de 29 ans, car les infections au VPH sont normalement éliminées par un système immunitaire sain. Selon l’American Cancer Society, bien que les femmes de plus de 65 ans représentent 15% des nouveaux cas, il est peu probable que ces femmes soient diagnostiquées avec ce type de cancer si elles ont subi des dépistages réguliers avant l’âge de 65 ans.
Comme le souligne le Journal of Clinical Medicine, de nombreuses femmes ont des cellules cervicales suspectes qui ne deviendront jamais cancéreuses, et des dépistages plus fréquents pourraient entraîner une utilisation excessive des biopsies. Les procédures de biopsie telles que la LEEP et la conisation peuvent affaiblir le col de l’utérus, ce qui est une considération importante chez les femmes en âge de procréer.
L’échographie comme outil pré-chirurgical dans le traitement du cancer du col de l’utérus
Si des cellules cancéreuses ont été identifiées, le patient doit subir une évaluation approfondie pour déterminer l’étendue de la maladie. Une étude publiée dans Gynecologic Oncology a comparé l’échographie à l’IRM pour évaluer le cancer du col de l’utérus à un stade précoce, par rapport aux résultats pathologiques. Cette étude a révélé que l’échographie et l’IRM étaient très précises dans leurs évaluations préopératoires des patients, mais a également révélé que l’échographie pourrait mieux évaluer les tumeurs résiduelles et l’invasion paramétriale.
Cette conclusion a été corroborée par une étude publiée dans Ultrasound in Obstetrics & Gynecology comparant les ultrasons 2D et 3D à l’IRM pour évaluer l’infiltration paramétriale. L’étude a révélé que les deux modalités de l’échographie « présentaient un accord modéré similaire avec l’IRM. »
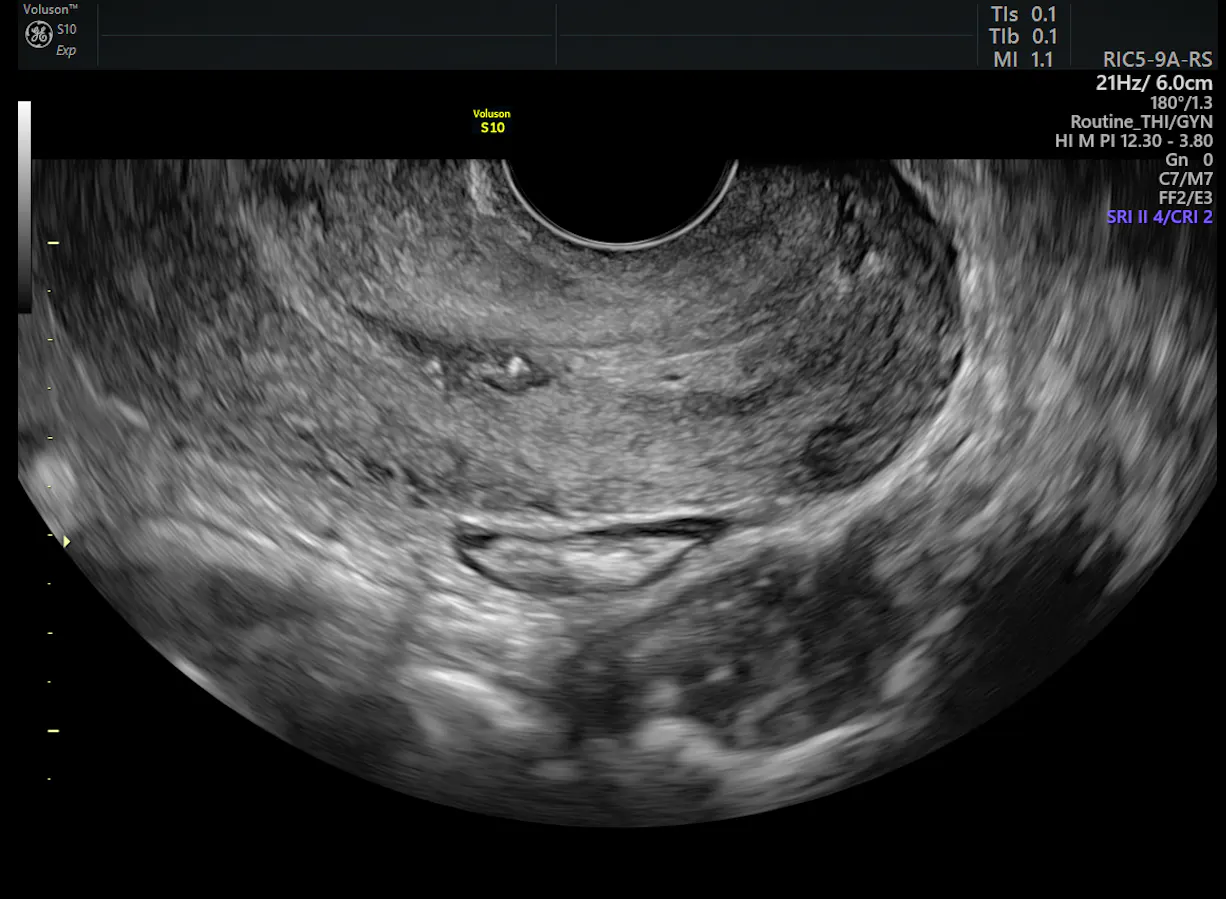
Col de l’Utérus Normal
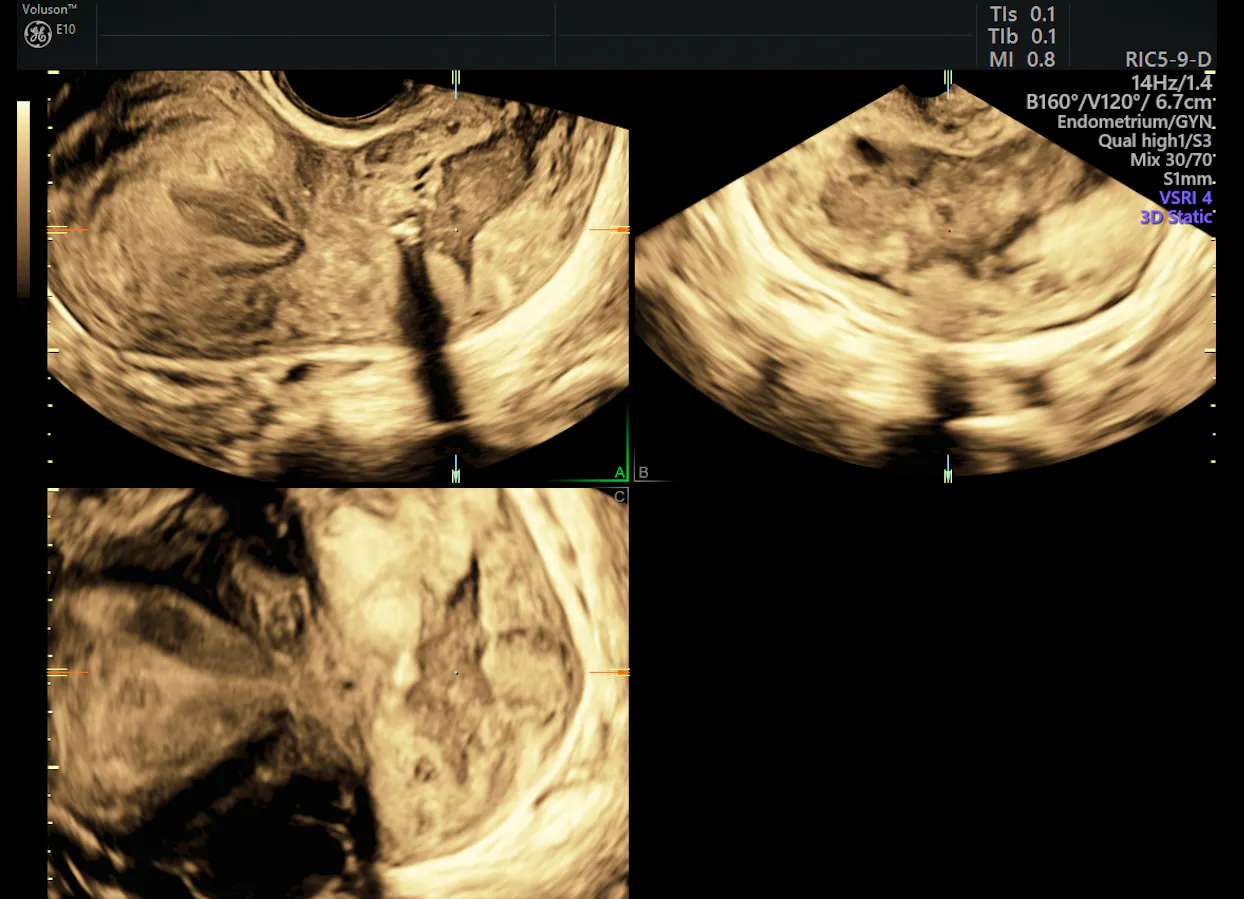
3D de lésion cervicale avancée
Avec l’ajout du Doppler à l’imagerie échographique 3D, un médecin est en mesure d’évaluer le flux sanguin dans le col de l’utérus, ainsi que les caractéristiques morphologiques et la vascularisation au sein des masses ou des lésions. Une autre étude comparant l’échographie 3D et l’IRM dans l’International Journal of Gynecologic Cancer indique que l’échographie est supérieure à l’IRM pour évaluer le volume tumoral et la vélocimétrie Doppler.
Si une biopsie est réalisée, l’utilisation ultérieure de l’échographie permet non seulement au gynécologue d’avoir une image immédiate des structures cervicales et pelviennes, mais offre également une évaluation sans rayonnement à moindre coût pour le patient.
Utilisations appropriées de l’IRM et de l’échographie
Bien qu’il ait de nombreuses applications bénéfiques, l’échographie n’est pas utile pour identifier les métastases et ne peut pas remplacer les analyses qui évaluent la propagation étendue de la maladie. Comme le note le Journal of Obstetrics and Gynecology of India, l’échographie est utile pour identifier les maladies locales, mais limitée pour évaluer les ganglions lymphatiques. L’utilisation de l’échographie dans le dépistage du cancer du col utérin, cependant, est une méthode qui peut éliminer le besoin de tests plus invasifs, et elle offre une expérience plus confortable et rentable pour le patient.