Miles F. Greenwald, BS, Brittni A. Scruggs, MD, PhD, Jesse M. Vislisel, MD, Mark A. Greiner, MD
19 octobre 2016
Introduction
Les techniques d’imagerie pour évaluer la structure et la fonction de la cornée et du segment antérieur sont cruciales pour diagnostiquer et traiter une grande variété de maladies oculaires. Il existe une grande variété de tests diagnostiques disponibles pour les ophtalmologistes, et apprendre à interpréter ces tests peut sembler intimidant. Pour ceux qui commencent une formation en ophtalmologie, l’utilisation de tests de diagnostic courants permet un diagnostic et une prise en charge plus rapides et plus précises des maladies de la cornée. L’objectif de ce tutoriel est d’expliquer les bases des techniques d’imagerie cornéenne les plus couramment utilisées à l’Université de l’Iowa, y compris un aperçu de leur fonctionnement et de la façon dont chaque modalité est utilisée dans la pratique clinique.
Topographie et tomographie cornéennes
Principes de base
La topographie cornéenne est utilisée pour caractériser la forme de la cornée, de la même manière que l’on caractériserait une montagne à l’aide d’une carte topographique. À l’origine, la topographie cornéenne n’était utilisée que pour décrire la surface antérieure de la cornée. Les appareils sont maintenant capables de caractériser à la fois les surfaces cornéennes antérieure et postérieure, créant ainsi une carte tridimensionnelle. Les progrès de la photographie numérique et du traitement informatique ont considérablement accru l’utilité de la topographie cornéenne (1).
Les premiers progrès dans l’évaluation de la forme de la surface cornéenne antérieure ont été réalisés à la fin des années 1800 avec le développement du disque de Placido (Figure 1A) (1-2). Cette technique caractérise la surface cornéenne en évaluant la réflexion d’un ensemble d’anneaux concentriques sur la surface cornéenne antérieure. Lorsque l’image du disque de Placido est projetée sur la cornée, une partie de la lumière est réfléchie par l’interface film lacrymal-air comme un miroir. Le motif de réflexion de la lumière révèle la forme de la surface antérieure de la cornée (1). De même, les kératoscopes portatifs (Figure 1B-C) sont des instruments pratiques qui affichent des anneaux concentriques au niveau de la lampe à fente pour une évaluation rapide des changements topographiques (par exemple, l’astigmatisme induit par les sutures). La surface cornéenne postérieure ne peut pas être caractérisée à l’aide de la technologie Placido disc ou d’un kératoscope portatif. De nombreux anneaux de machines de topographie (p.ex., Atlas, NIDEK OPD-Scan) utilisent toujours des disques de Placido mais poussent la technique un peu plus loin, en fournissant une évaluation quantitative informatisée de la surface cornéenne pour fournir des informations plus détaillées que ce que l’on peut apprécier en regardant simplement la surface réfléchie.

Figure 1. Topographie cornéenne qualitative. A. Disque Placido avec cercles blancs concentriques. B-C. Le kératoscope à main cylindrique Van Loenen placé devant l’œil du patient au niveau de la lampe à fente réfléchira sept anneaux sur la surface cornéenne pour évaluer rapidement les changements topographiques qualitatifs
Une deuxième technique d’évaluation topographique cornéenne est la technique de fente de balayage (par exemple, Orbscan). Cette méthode utilise un balayage rapide des faisceaux de lumière fendus projetés et une caméra pour capturer les faisceaux réfléchis afin de créer une carte de la surface cornéenne antérieure et postérieure. Une troisième technique, connue sous le nom d’imagerie de Scheimpflug, utilise une caméra rotative pour photographier des sections cornéennes éclairées par des faisceaux de fentes sous différents angles (par exemple, Pentacam). Cette méthode corrige la forme non plane de la cornée et permet ainsi une plus grande précision et résolution dans la création d’une carte 3D de la cornée (2-3).
Interprétation du disque Placido
Les images du disque Placido peuvent être interprétées à la fois qualitativement et quantitativement. Les anneaux concentriques projetés sont appelés « tourbières. »La forme de la surface cornéenne peut être déduite par l’inspection de ces tourbières. Semblable à une carte topographique d’une montagne, les zones où les tourbières semblent plus rapprochées correspondent à une courbure cornéenne plus raide. Les zones où les tourbières sont plus espacées sont plus plates. Les tourbières peuvent également donner des informations sur la qualité de la surface. Des tourbières distinctes et bien formées sont appelées « croquantes » et suggèrent que la surface cornéenne sous-jacente est régulière et lisse.
En tant que sphère idéale, la cornée devrait avoir des miroirs également espacés sur toute sa surface (Figure 2A). Des variations mineures et insignifiantes sont présentes dans chaque cornée, mais peuvent ne pas être détectables lors d’une inspection qualitative d’une image de disque de Placido. Par exemple, les tourbières déformées ou ondulées suggèrent des irrégularités de surface, telles que celles causées par la sécheresse de la surface (figure 2B). Un astigmatisme régulier entraîne des tourbières qui apparaissent ovoïdes (Figure 2C). Si un astigmatisme irrégulier est présent, cela peut être vu comme une réflexion déformée irrégulièrement des tourbières (Figure 2D). L’évaluation du disque Placido peut également être utilisée pour guider l’élimination des sutures après une kératoplastie pénétrante. Le retrait sélectif des sutures peut réduire l’astigmatisme postopératoire (figure 2C).
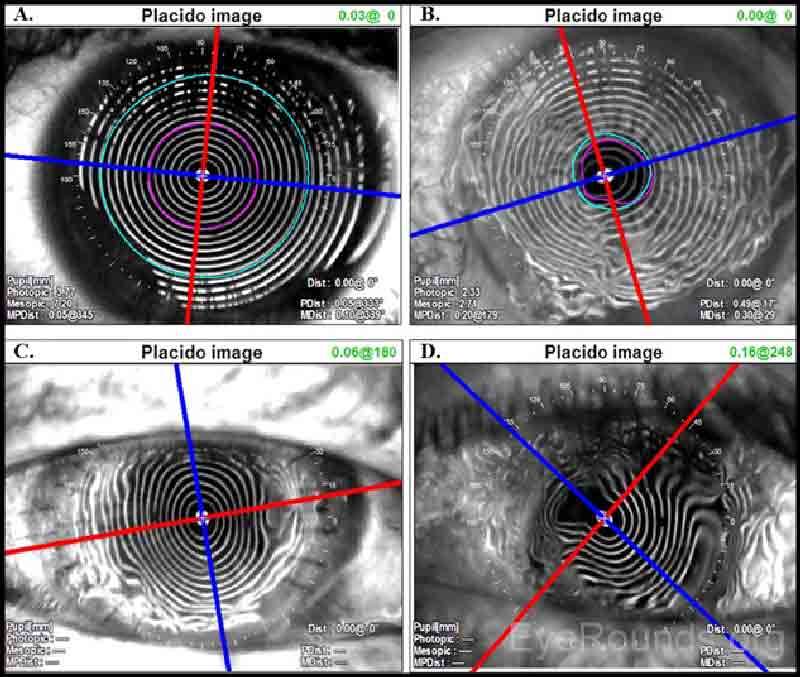
Figure 2. Projection de miroirs Placido-discaux sur (A) une cornée normale avec des miroirs croquants et un astigmatisme minimal, (B) une cornée avec sécheresse de surface, (C) une cornée avec un astigmatisme régulier contre la règle dans une greffe de cornée de pleine épaisseur, et (D) une cornée avec un astigmatisme irrégulier dans une greffe de cornée de pleine épaisseur. Les images Placido peuvent aider à guider l’élimination sélective des sutures; par exemple, les sutures en (C) pourraient être retirées à 3h et 9h, si l’évolution clinique le permet, pour réduire l’astigmatisme postopératoire.
Interprétation du Zeiss Atlas et du NIDEK OPD-Scan
Le Zeiss Atlas et le NIDEK OPD-Scan sont des topographes à disques Placido. Comme le montre la figure 3, le rapport de l’Atlas Zeiss comprend une image Placido disc et plusieurs cartes qui fournissent des informations sur la courbure tangentielle, la courbure axiale et l’élévation. Une carte tangentielle, ou instantanée, est très similaire à une carte axiale. C’est une façon un peu plus précise de caractériser la courbure cornéenne, mais elle apparaît plus « bruyante » et irrégulière. Les cartes axiales sont moins sensibles à la mesure de la courbure cornéenne et sont donc principalement utilisées à des fins de criblage (4-5).
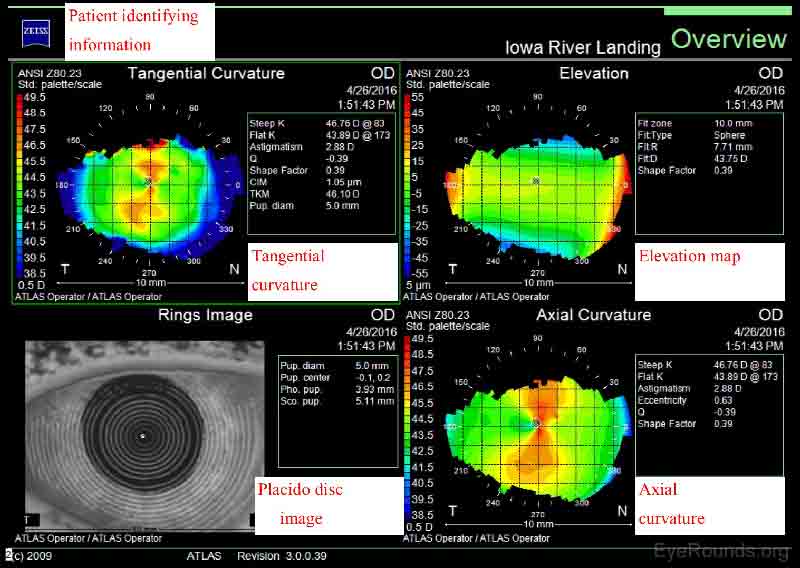
Figure 3. Rapport de Zeiss Atlas. Les cartes de courbure tangentielle et axiale montrent toutes deux un astigmatisme cornéen conforme à la règle avec plus de puissance dans le méridien vertical. Plus précisément, le méridien le plus raide est à 083 degrés et il y a 2,88 dioptries d’astigmatisme. L’image du disque Placido montre des mirages réguliers et concentriques, indiquant une surface cornéenne saine.
Semblable à un rapport Zeiss Atlas, le rapport d’imagerie NIDEK fournit une carte de courbure axiale et une image de disque de Placido. L’instrument NIDEK fournit également des données de kératométrie, qui sont des mesures simulées fournissant le pouvoir de réfraction dioptrique dans les deux méridiens primaires. L’erreur de réfraction du patient est approximée à l’aide des mesures d’autorefraction (REF) et de front d’onde (WF), et cette estimation de réfraction est disponible dans la fenêtre d’auto-réfraction du rapport NIDEK. Deux cartes supplémentaires sont incluses dans le test NIDEK qui ne sont pas disponibles par d’autres modalités: la Différence de chemin optique (OPD) et les cartes OPD internes. L’OPD détecte spécifiquement l’erreur de réfraction totale (en dioptries) dans l’œil, y compris les aberrations dans la cornée, le cristallin et d’autres structures, tandis que la carte OPD interne capture l’erreur de réfraction apportée par les structures internes de l’œil en soustrayant le pouvoir de réfraction cornéen de l’OPD total. Également mesurée en dioptries, cette mesure permet de différencier les effets de l’erreur de réfraction de la cornée et de la surface des aberrations internes (par exemple, anomalies lenticulaires).
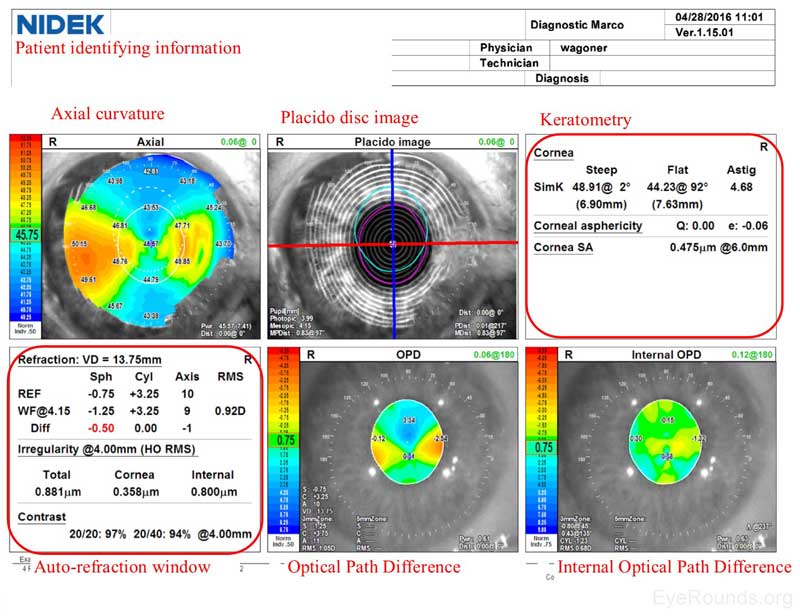
Figure 4. Rapport NIDEK. Vitres supérieures : La carte de courbure axiale montre un astigmatisme cornéen contraire à la règle avec plus de puissance dans le méridien horizontal. L’image du disque de Placido montre des tourbières concentriques avec une certaine irrégularité dans la région inféronasale de la cornée. Le méridien le plus raide est à 002 degrés et il y a 4,68 dioptries d’astigmatisme. Vitres inférieures: Les mesures d’autoréfraction (REF) et de front d’onde (WF) estiment que le patient présente une myopie légère (-0,75 à -1,25) avec une correction significative de l’astigmatisme (+3,25) dans le méridien horizontal (009 à 010 degrés). L’erreur de réfraction totale est estimée en utilisant la différence de chemin optique (OPD) à -0,75 dioptries avec +3,25 d’astigmatisme à l’axe 010.
Interprétation du Pentacam
L’Oculus Pentacam utilise la technologie Scheimpflug pour créer des rapports topographiques. Les rapports contiennent de nombreuses informations, et des exemples du rapport d’ensemble et du rapport sur les 4 cartes sont fournis ci-dessous (figure 5A-B). Plus précisément, le rapport d’aperçu fournit l’image de Scheimpflug, qui est une image en coupe transversale montrant la cornée, la chambre antérieure, l’iris et le cristallin. Une représentation en 3D de la forme cornéenne du patient est également fournie. La densité de la cornée est évaluée à l’aide de la densitométrie, qui est une mesure objective de la diffusion de la lumière dans la cornée. Toute valeur de densitométrie inférieure à ~ 30 est considérée comme normale; ainsi, une condition entraînant une diminution de la clarté cornéenne (par exemple, un œdème cornéen) augmentera la valeur de la densitométrie. Il y a aussi un résumé pratique de la kératométrie, de la pachymétrie et d’autres mesures numériques dans ce rapport. Une carte de couleur pachymétrique indique l’épaisseur de la cornée.
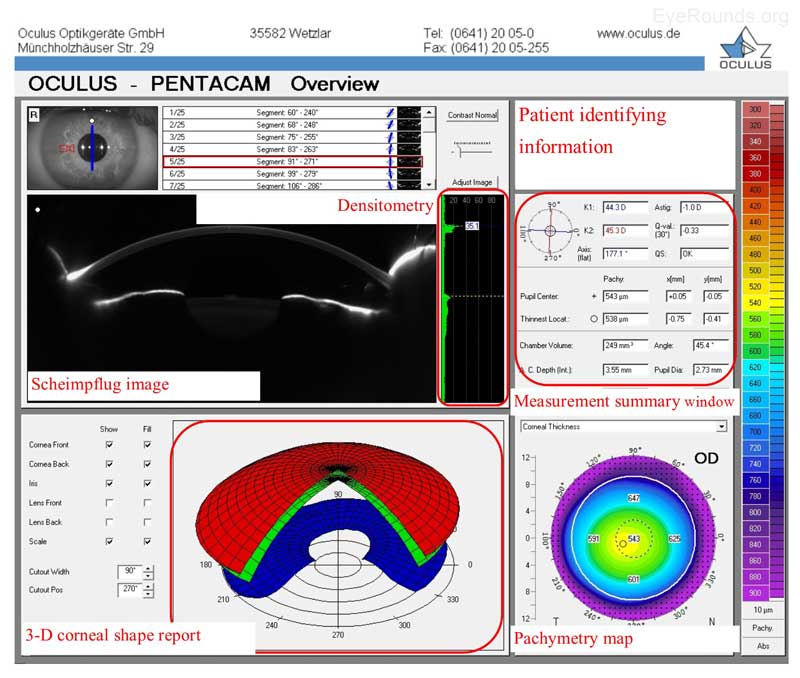
Figure 5A. Rapport d’aperçu de Pentacam. Vitres supérieures: l’image de Scheimpflug est une image en coupe transversale montrant la cornée, la chambre antérieure, l’iris et le cristallin. La mesure de la densitométrie estime la clarté cornéenne; toute valeur supérieure à 30 peut indiquer une diminution de la clarté cornéenne. Vitres inférieures: Une représentation en 3D de la forme cornéenne du patient est fournie; la surface cornéenne antérieure est représentée en rouge, la surface cornéenne postérieure en vert et l’iris en bleu. Une carte de pachymétrie est une carte de couleur qui indique l’épaisseur de la cornée; les couleurs plus froides sont plus épaisses et les couleurs plus chaudes sont plus minces (échelle numérique à droite).
Le rapport de cartes Pentacam 4 fournit également un résumé de la kératométrie, de la pachymétrie avec carte et d’autres mesures numériques. Semblable au rapport NIDEK, le rapport Pentacam comprend une carte axiale qui représente la courbure de la surface cornéenne antérieure en valeurs dioptriques pour chaque point.
Les images du flotteur antérieur et du flotteur postérieur, qui sont des cartes d’élévation, sont générées sur le rapport Pentacam. Au lieu d’afficher le pouvoir de réfraction de la cornée, les cartes d’élévation affichent la forme de la cornée en la comparant à une sphère de meilleur ajustement générée par ordinateur (c’est-à-dire une sphère parfaite qui se rapproche le mieux de la forme cornéenne en moyenne). Le flotteur postérieur, semblable au flotteur antérieur, montre la forme de la cornée postérieure par rapport à une sphère mieux ajustée.

Figure 5B. Rapport cartographique du Pentacam 4. La carte de courbure axiale, également appelée carte sagittale, représente la courbure de la surface cornéenne antérieure en valeurs dioptriques pour chaque point. L’échelle de couleurs représente la puissance en dioptries en chaque point particulier. Les couleurs plus chaudes représentent une courbure cornéenne plus raide tandis que les couleurs plus froides représentent des zones plus plates. Pour les cartes d’élévation (flotteur antérieur et postérieur), les couleurs plus chaudes indiquent l’endroit où la cornée est élevée au-dessus de la sphère de meilleur ajustement et les couleurs plus froides indiquent l’endroit où la cornée est enfoncée en dessous de la sphère de meilleur ajustement. Une carte de pachymétrie est une carte de couleur qui indique l’épaisseur de la cornée; les couleurs plus froides sont plus épaisses et les couleurs plus chaudes sont plus minces.
Utilisations cliniques de la topographie cornéenne
- Dépistage de l’ectasie cornéenne
Le kératocône, l’ectasie cornéenne la plus courante, est une affection cornéenne progressive caractérisée par un amincissement central et un raidissement de la cornée. Le kératocône précoce semble souvent normal lors de l’examen à la lampe à fente, et la kératométrie manuelle, qui évalue le 3 mm central, peut donner une évaluation insuffisante. Pour cette raison, la topographie est devenue la norme de référence pour le dépistage du kératocône et d’autres ectasies cornéennes chez les patients (figures 6-8).
- Surveillance et traitement de l’ectasie cornéenne
Une fois qu’une ectasie (par exemple, kératocône, dégénérescence cornéenne marginale pellucide) est diagnostiquée, la topographie peut être utile pour surveiller la progression de la maladie. Avec une topographie de surveillance régulière, il est possible de déterminer lorsque les patients sont à risque de progression et de complications, et ce suivi précis permet une intervention précoce avec des traitements tels que la réticulation du collagène ou la kératoplastie. Les signes d’alerte topographiques incluent un pouvoir cornéen central élevé, une grande différence entre les deux cornées d’un patient et une grande disparité entre le pouvoir réfractif au sommet et à la périphérie (Figures 6-8) (5).
- Dépistage et surveillance de la chirurgie réfractive
Les chirurgies réfractives au laser telles que la kératectomie photoréfractive (PRK) et la kératomileusie in situ assistée par laser (LASIK) utilisent le laser excimer pour ablater les tissus et remodeler la cornée afin de corriger l’erreur de réfraction d’un individu. Cependant, tous les patients ne peuvent pas subir ces procédures en toute sécurité. Le dépistage doit être effectué pour déterminer la forme de la cornée et les schémas d’astigmatisme sur la topographie avant que la chirurgie réfractive puisse être effectuée en toute sécurité. La topographie peut également être utilisée postopératoire pour évaluer l’étiologie pour des résultats visuels insatisfaisants tels que des ablations décentrées ou incomplètes.
- Sélection préopératoire du cristallin intraoculaire
Pendant la chirurgie de la cataracte, un cristallin intraoculaire est placé dans l’œil pour obtenir le résultat de réfraction souhaité. Les lentilles intraoculaires standard contiennent uniquement une correction sphérique. Cependant, si un patient présente un astigmatisme cornéen régulier, un cristallin torique correcteur d’astigmatisme peut être utilisé. La topographie cornéenne est un test préopératoire utile pour évaluer l’ampleur et la régularité du cylindre cornéen lors de la sélection d’un implant de lentille intraoculaire avant la chirurgie de la cataracte.
- Évaluation et prise en charge de l’astigmatisme post-kératoplastie
Après la kératoplastie, l’astigmatisme cornéen peut être évalué par topographie. Cette technologie guide le retrait sélectif des sutures et d’autres interventions pour réduire les niveaux d’astigmatisme.
- Évaluation des troubles de la surface oculaire
Les troubles de la surface oculaire, tels que la ptérygie, les cicatrices cornéennes et les nodules de Salzmann, peuvent induire un astigmatisme cornéen irrégulier. La topographie cornéenne peut être utilisée pour évaluer les effets de réfraction de ces problèmes et pour faciliter la surveillance de la maladie et la planification chirurgicale.
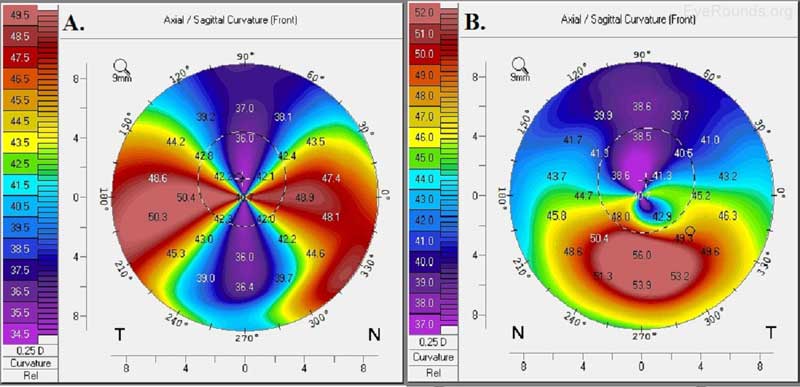
Figure 6. Dégénérescence cornéenne marginale pellucide (A) et kératoncône (B). Les cartes axiales antérieures générées avec la technologie Oculus Pentacam montrent l’astigmatisme élevé contre la règle dans un schéma de « griffe de crabe » de dégénérescence cornéenne marginale pellucide et le schéma de raidissement inférieur du kératoncône.
Figure 7. Progression du kératocône. Fréquemment, la topographie montrera une progression du kératocône de l’astigmatisme symétrique à l’astigmatisme asymétrique, suivie d’un schéma d’astigmatisme asymétrique avec un axe radial asymétrique. Avec le kératocône progressif, un raidissement inférieur peut finalement se développer.
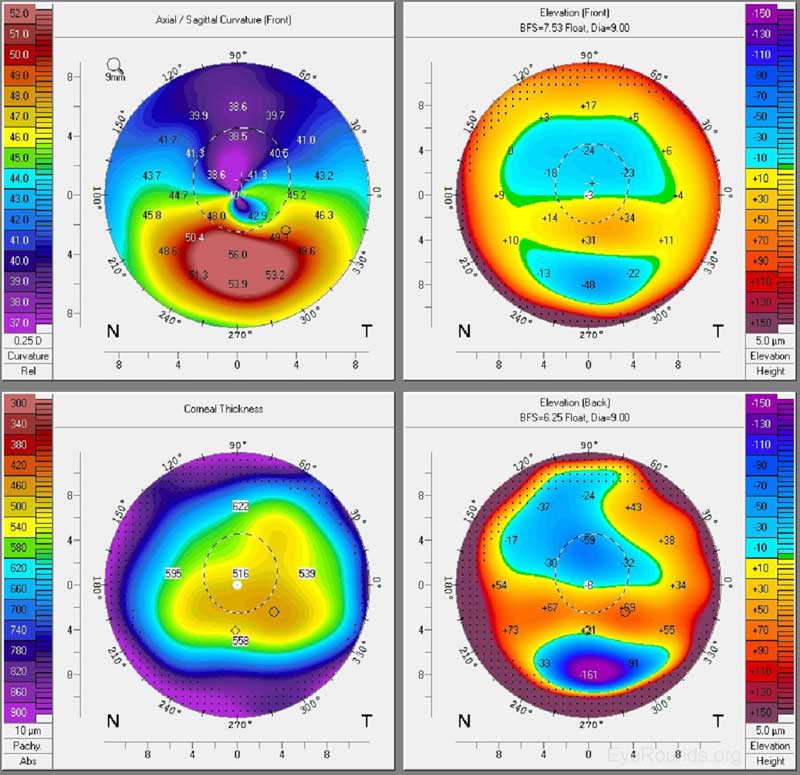
Figure 8. Kératocône sur Pentacame. La carte axiale antérieure montre un raidissement paracentral inférieur significatif, tandis que la carte pachymétrique montre un amincissement dans la zone de raidissement. Les flotteurs antérieur et postérieur révèlent un renflement paracentral, ce qui suggère une élévation focale par rapport à une surface sphérique idéale.
Tomographie par Cohérence optique du segment Antérieur (AS-OCT)
Principes de base
La tomographie par cohérence optique du segment antérieur (AS-OCT) produit une imagerie à haute résolution de la cornée, de l’iris et de la chambre antérieure (par exemple, Visante). Il est analogue aux ultrasons, mais il utilise des ondes lumineuses au lieu du son pour produire des images à très haute résolution de très petites structures oculaires (figures 9 et 10). AS-OCT utilise deux faisceaux lumineux de balayage qui sont réfléchis par une structure oculaire, puis détectés et comparés à un faisceau de référence pour créer une image en coupe transversale (6).
Guide d’interprétation
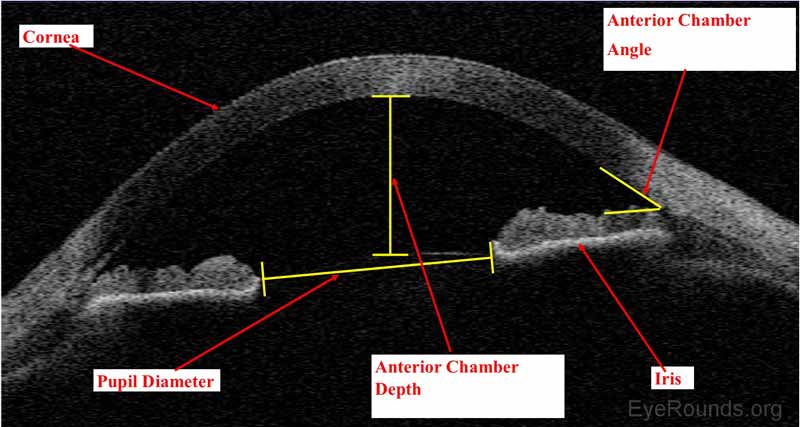
Figure 9. Visante AS-OCT montrant l’anatomie normale de la chambre antérieure, y compris la cornée, l’iris, l’angle iridocornéen, la profondeur de la chambre antérieure et le diamètre de la pupille.
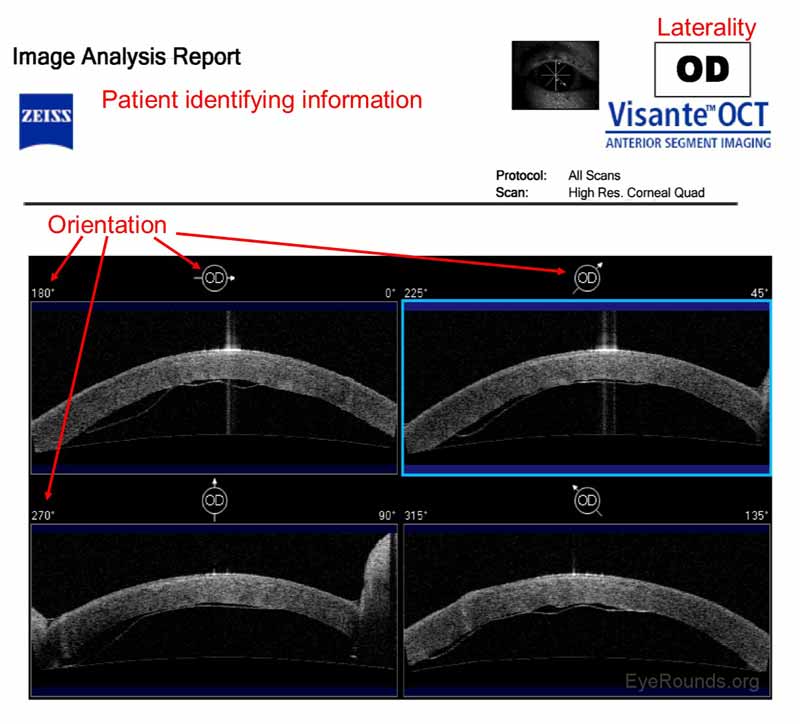
Figure 10. Rapport Visible montrant une greffe de kératoplastie endothéliale membranaire de Descemets (DMEK) peu adhérente. La greffe a adhéré avec succès après qu’une autre bulle d’air a été placée dans la chambre antérieure. Chaque image OCT est une tranche bidimensionnelle à travers la chambre antérieure. Les quatre flèches d’orientation, situées au-dessus de chaque image OCT, indiquent le côté gauche (queue de flèche) et le côté droit (pointe de flèche) de l’image. L’angle d’orientation est également affiché.
Utilisations cliniques
- Évaluation de l’angle de la chambre antérieure
AS-OCT permet une évaluation qualitative et quantitative de l’angle iridocornaire. Il peut être utilisé en complément de la gonioscopie pour le diagnostic et la prise en charge du glaucome.
- Planification chirurgicale pour les améliorations au LASIK
AS-OCT peut être utilisé pour mesurer le lit stromal résiduel sous un lambeau au LASIK pour déterminer s’il reste suffisamment de stroma pour effectuer un lifting et une amélioration du lambeau (figure 11).
- Planification chirurgicale pour les implants de lentilles intraoculaires phaques
Les implants de lentilles intraoculaires phaques (par exemple, Verisyse™) peuvent être placés en série avec le cristallin naturel pour corriger une myopie élevée. L’AS-OCT permet des mesures détaillées des dimensions de la chambre antérieure pour évaluer si un espace suffisant de la chambre antérieure est disponible pour l’un de ces implants de lentille (figure 12) (7).
- Évaluation de la position du greffon après une kératoplastie
AS-OCT est un complément utile à l’examen à la lampe à fente pour l’évaluation de l’adhérence du greffon endothélial pendant la période postopératoire immédiate.
- Kératoprothèse prise en charge post-chirurgicale
AS-OCT peut fournir des informations supplémentaires sur l’intégrité structurelle des cornées prothétiques, telles que la kératoprothèse Boston de type I (Figure 14).
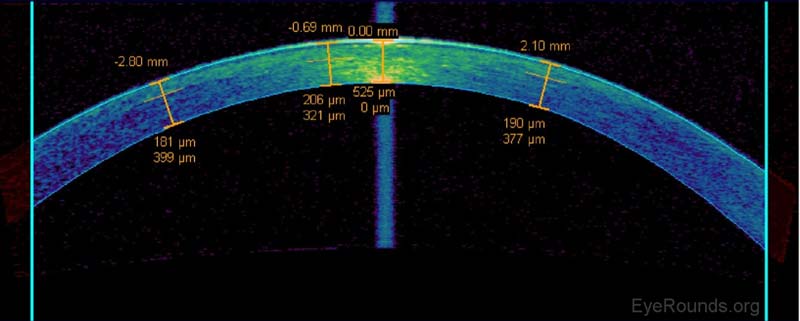
Figure 11. Mesure du lit stromal résiduel sous un volet LASIK sur AS-OCT. L’épaisseur de la cornée centrale est estimée à 525 µm, et le lit stromal résiduel est mesuré à 321 µm au centre et à 377-399 µm vers la cornée périphérique. À l’Université de l’Iowa, un patient n’est pas considéré comme candidat au LASIK ou à l’amélioration si le lit stromal résiduel calculé final est inférieur à 300 µm.
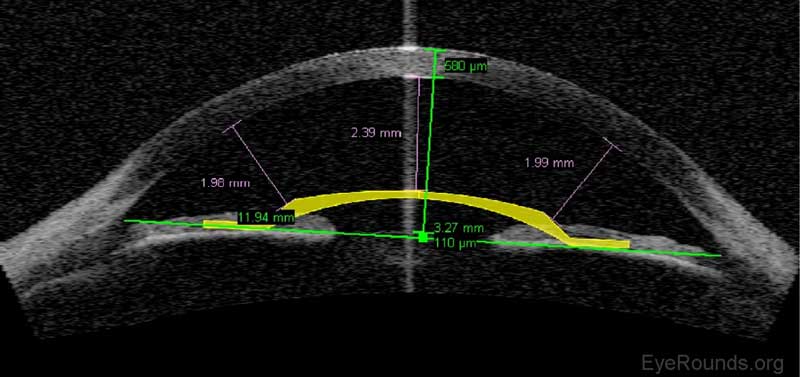
Figure 12. Planification chirurgicale de la lentille intraoculaire phakique (LIO) sur AS-OCT. Le dispositif Visante est capable de superposer une IOL phakique numérique dans la chambre antérieure pour assurer un espace suffisant pour une implantation sûre du dispositif.
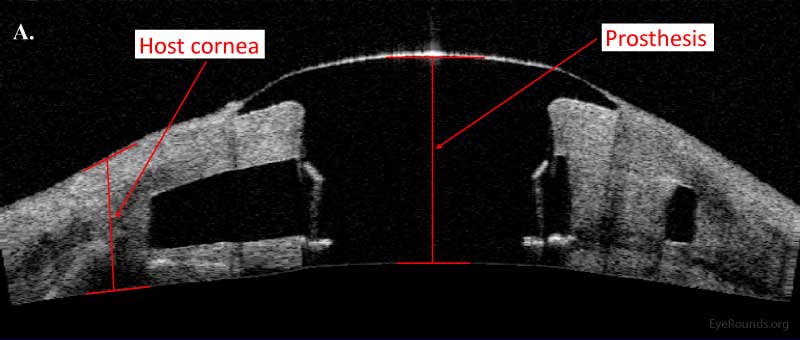
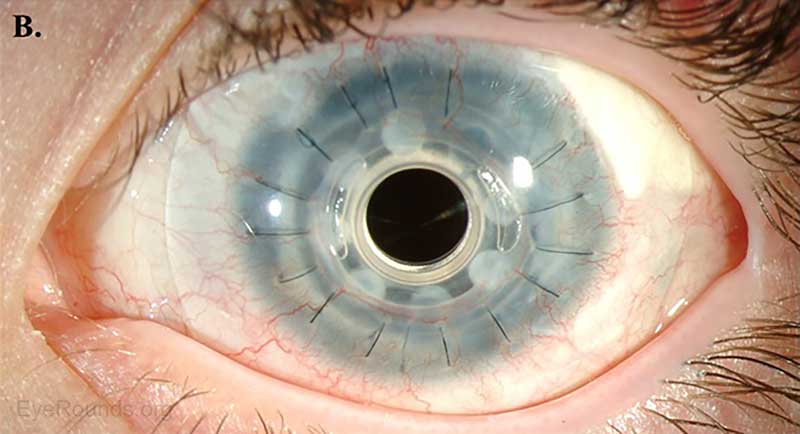
Figure 13. Dispositif de kératoprothèse Boston de type I tel qu’examiné à l’aide (A) d’AS-OCT et (B) d’une lampe à fente (8).
Microscopie confocale
Principes de base
La microscopie confocale est une technique d’imagerie qui permet d’examiner in vivo les structures cornéennes à fort grossissement et résolution. S’appuyant sur les principes d’imagerie développés pour l’imagerie neuronale, la microscopie confocale a été utilisée pour la première fois pour étudier la cornée dans les années 1990 (9-10). L’appareil (p. ex., NIDEK Confoscan, Heidelberg HRTII) permet de caractériser chacune des cinq couches cornéennes en éclairant et en imitant simultanément un seul point de tissu (Figure 14) (11). La source lumineuse ponctuelle et la caméra sont dans le même plan, d’où le nom » confocal. »Les microscopes confocaux modernes scannent de petites régions de tissus, éclairant et imitant des milliers de points de tissus pour créer l’image confocale finale (10). En balayant différents niveaux d’épaisseur de certains tissus du segment antérieur, des informations significatives sur la structure et la fonction au niveau cellulaire peuvent être obtenues.
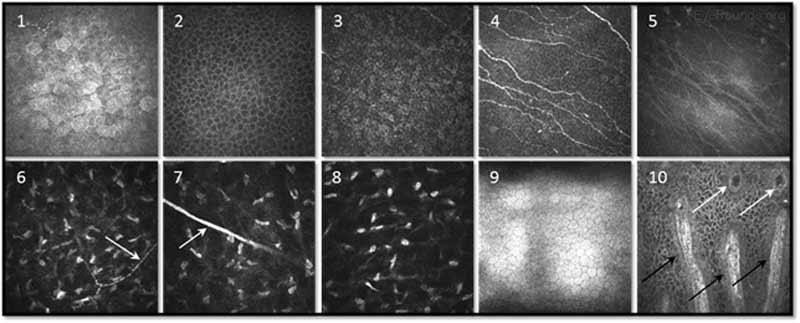
Figure 14. Imagerie par microscopie confocale des différentes couches cornéennes à l’aide de la technologie confocale in vivo à balayage laser. 1-3. Épithélium superficiel, couche de cellules épithéliales de l’aile et épithélium basal; 4. Plexus nerveux sous-basal; 5. Couche de Bowman; 6-8. stroma antérieur avec nerf (flèche), stroma médian avec tronc nerveux (flèche) et stroma postérieur; 9. Endothélium; et 10. Crêtes de la palissade limbale inférieure (flèches noires) avec projections stromales focales (flèches blanches). Image reproduite avec l’aimable autorisation du Dr Neil Lagali (Université de Linköping, Linköping, Suède) (11).
Guide d’interprétation
Lorsqu’il est utilisé pour évaluer la santé des cellules endothéliales, une inspection qualitative de l’endothélium et une évaluation quantitative de la densité des cellules endothéliales doivent être effectuées. Les cellules endothéliales normales doivent apparaître petites, hexagonales et uniformes. Le pléomorphisme est la présence d’une forte variation de la forme des cellules, tandis que le polymégathisme est une variation de la taille des cellules. La densité des cellules endothéliales peut être obtenue automatiquement ou par comptage manuel et est exprimée en cellules/mm2 (Figure 15).

Figure 15. Microscopie confocale montrant un endothélium cornéen normal. Notez les petites cellules hexagonales avec une variation minimale de la taille ou de la forme des cellules.
Utilisations cliniques
- Évaluation endothéliale cornéenne
L’examen de l’endothélium cornéen au niveau cellulaire permet une évaluation qualitative et quantitative des cellules. La taille, la forme et la densité des cellules endothéliales peuvent toutes être caractérisées, ce qui fournit des informations importantes pour diagnostiquer et gérer les dystrophies cornéennes postérieures, telles que la dystrophie de Fuchs (figure 16), le syndrome endothélial iridocornéen (ICE) et la dystrophie polymorphe postérieure. Le microscope confocal peut aider à prendre des décisions diagnostiques, par exemple si l’œdème post-kératoplastie est dû à un rejet de greffe cornéenne (mis en évidence par des cellules inflammatoires visualisées) ou à une décompensation endothéliale (mise en évidence par une faible densité de cellules endothéliales) (Figure 17) (7, 10).
- Identification de la kératite infectieuse
La kératite infectieuse est une affection menaçant la vision dans laquelle un diagnostic rapide est impératif pour préserver la vision et l’œil. La microscopie confocale est un complément utile pour aider à identifier rapidement l’agent causal in vivo, tel que les champignons ou les Acanthamibes, afin de pouvoir initier un traitement approprié. Les acanthamoeba apparaissent sous leur forme kystique sous forme de structures ovoïdes hautement réfléchissantes (Figures 18 et 19). Les champignons peuvent apparaître sous forme de filaments réfléchissants et présenter des signes de cloisonnements (Figure 20) (9).
- Évaluation de la morphologie du nerf cornéen
La microscopie confocale peut aider à quantifier la pathologie du plexus nerveux sous-basal chez les patients atteints de kératopathie neurotrophique et de neuropathie diabétique impliquant la cornée.
- Mesure de la profondeur cornéenne
Semblable à l’OCT, la microscopie confocale peut mesurer la profondeur de structures, telles que des dépôts, des cicatrices ou des lambeaux de LASIK dans la cornée pour faciliter la planification chirurgicale.
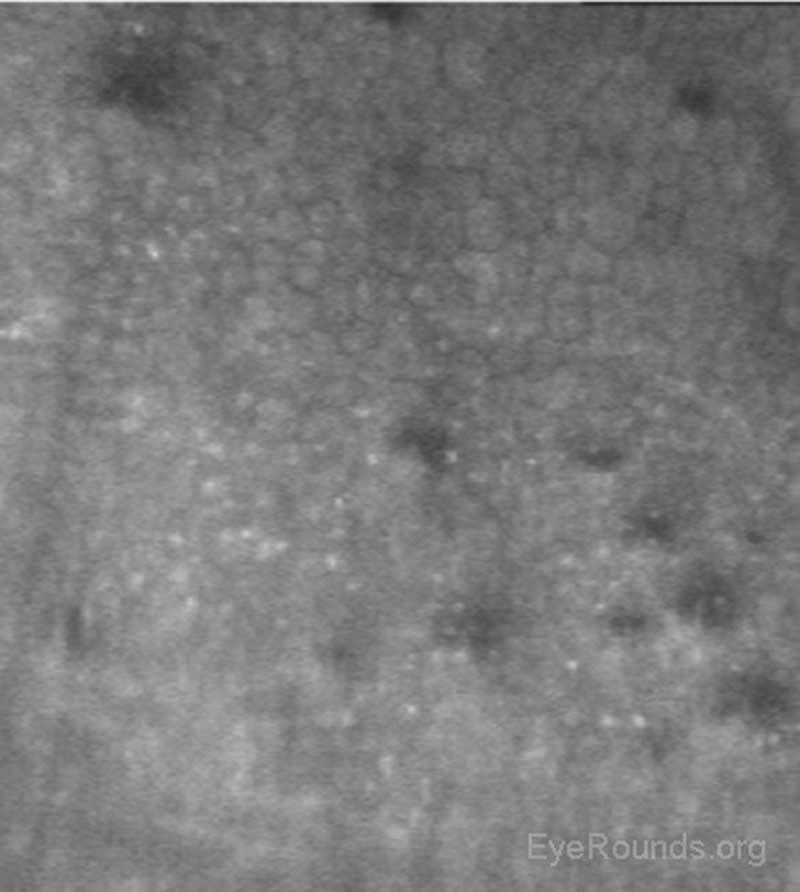
Figure 16. Dystrophie endothéliale de Fuchs présentant des guttae caractéristiques (zones sombres) et une densité cellulaire endothéliale réduite en microscopie confocale.
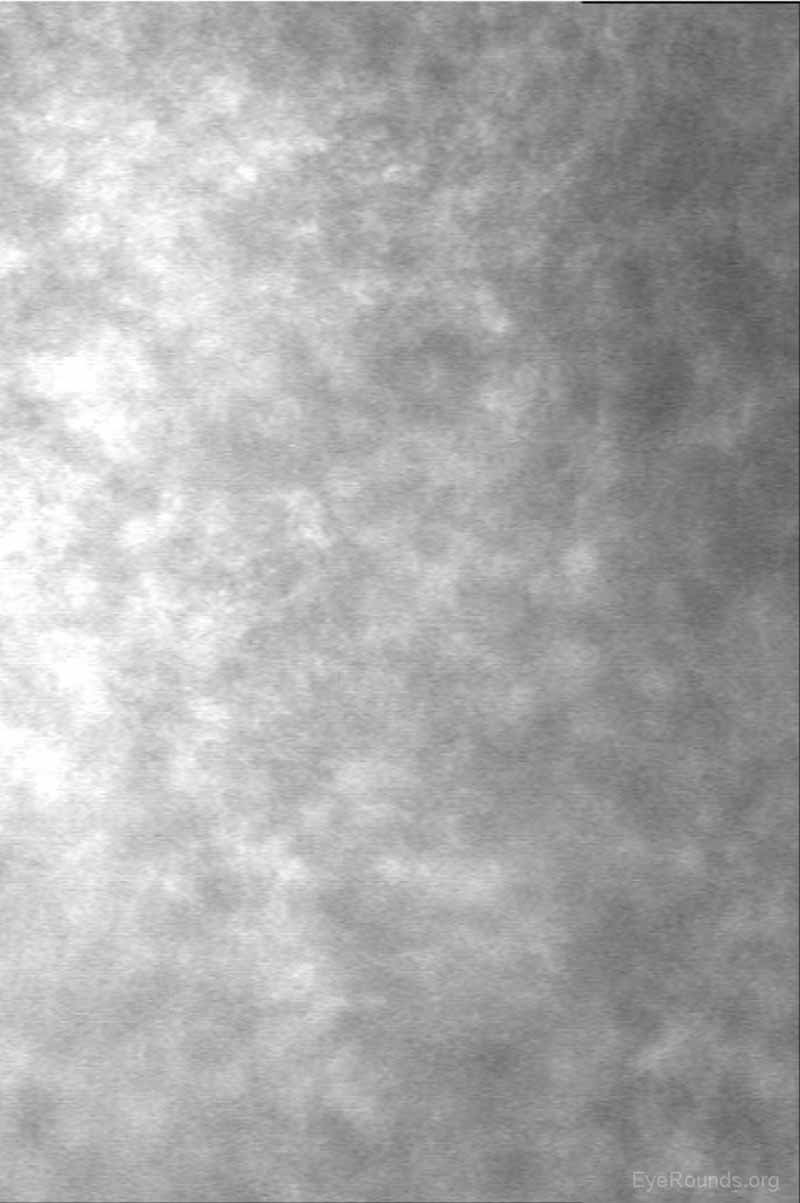
Figure 17. Décompensation endothéliale dans une greffe de kératoplastie pénétrante. Il n’y a pas de cellules endothéliales identifiables en microscopie confocale.

Figure 18. Kératite à Acanthamoeba vue en microscopie confocale. Les kystes apparaissent sous la forme d’objets ronds à contraste élevé tandis que les trophozoïtes apparaissent sous la forme de formes irrégulières.
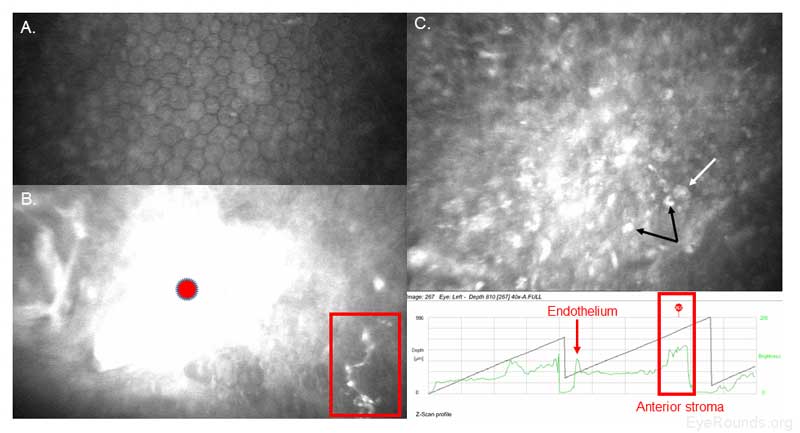
Figure 19. Détection par microscopie confocale d’Acanthamoeba et de kératite fongique chez un utilisateur de lentilles de contact. A. Le polymégathisme endothélial, qui est un signe de stress cornéen, est probablement le résultat de l’utilisation à long terme de lentilles de contact du patient. Aucun kyste ou trophozoïte n’est présent dans la couche endothéliale. B. Le recrutement de globules blancs (cercle rouge) est évident dans le stroma antérieur directement adjacent aux kystes d’Acanthamoeba (flèche blanche) et aux éléments fongiques (boîte rouge). Les trophozoïtes d’Acanthamoeba se nourrissent d’hyphes si les deux infections ne sont pas traitées rapidement. Les kystes à double paroi de C. Acanthamoeba (flèche blanche) et les trophozoïtes (flèches noires) sont présents dans tout le stroma antérieur. Le profil de balayage en Z représente la rétrodiffusion (c’est-à-dire la luminosité des scans confocaux individuels), ce qui permet une évaluation rapide de la localisation cornéenne (boîte rouge) et de la densité cellulaire dans la région spécifique.
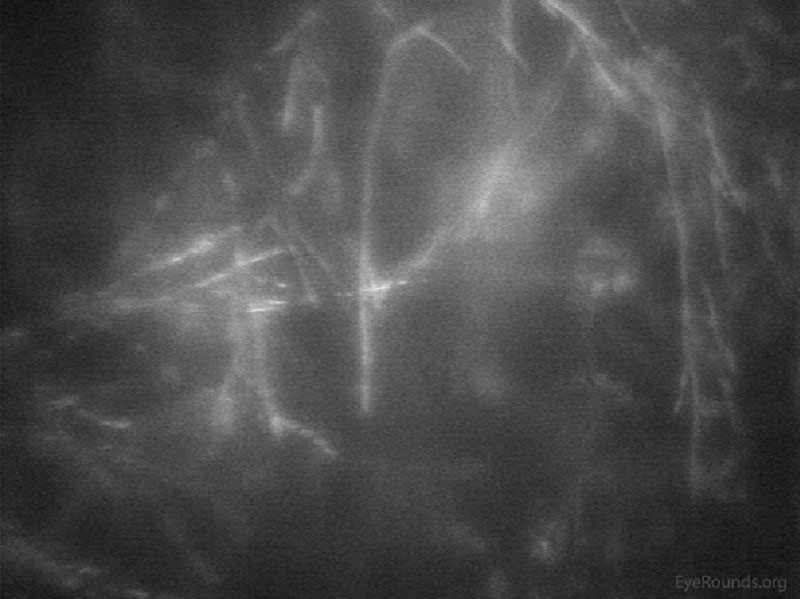
Figure 20. Kératite fongique observée en microscopie confocale. Les hyphes ramifiés aident à confirmer le diagnostic de kératite fusarienne.
Résumé
L’ophtalmologie est un domaine qui progresse rapidement et de nouvelles technologies de diagnostic et de traitement sont développées et mises en œuvre chaque année. À mesure que des techniques plus avancées (par exemple, LASIK, kératoplastie endothéliale) se développent, l’utilité de la technique d’imagerie cornéenne avancée continue de croître. Ce tutoriel a pour but de donner un aperçu des sujets d’imagerie cornéenne et de donner aux stagiaires une base sur laquelle s’appuyer lorsqu’ils maîtrisent l’utilisation de ces outils fondamentaux de l’ophtalmologie clinique moderne.
- Brody J, Waller S, Wagoner M. Topographie cornéenne: Histoire, Technique et utilisations cliniques. Cliniques Internationales d’ophtalmologie. 1994;34(3):197-207.
- Prakash G. Topographie cornéenne. 2015. ; Disponible auprès de http://eyewiki.org/Corneal_topography
- Hashemi H, Mehravaran S. Paramètres d’Élévation, d’Épaisseur et de Courbure Cornéennes Cliniquement Pertinents Au quotidien À l’aide du Topographe à Fente à balayage Orbscan II et du Dispositif d’imagerie Pentacam Scheimpflug. Moyen-Orient Afr J Ophthalmol. 2010;17(1):44-55.
- Friedman N. Pearls pour l’interprétation des Cartes Topographiques Cornéennes. 2013. ; Disponible à partir de http://www.ophthalmologyweb.com/Featured-Articles/142292-Pearls-for-Interpreting-Corneal-Topography-Maps/
- Lopes, B, Ramos, I, Dawson, D, et. Al. Détection des Maladies Cornéennes Ectatiques Basées sur le Pentacam. Z. Med. Phys. 2016; 26(2): 136–142.
- Radhakrishnana S. Tomographie par Cohérence Optique du Segment Antérieur. 2014. ; Disponible auprès de http://eyewiki.aao.org/Anterior_Segment_Optical_Coherence_Tomography
- Kent C. Tirer le meilleur parti du segment antérieur OCT. 2011. ; Disponible à partir de http://www.reviewofophthalmology.com/content/i/1471/c/27717/
- http://webeye.ophth.uiowa.edu/eyeforum/cases-i/case211/L/5a-kpro.jpg
- Tavakoli M, Hossain P, Malik RA. Applications cliniques de la microscopie confocale cornéenne. Clin Ophthalmol. 2008;2(2):435-45.
- Erie JC, Mclaren JW, Patel SV. Microscopie confocale en ophtalmologie. Am J Ophthalmol. 2009;148(5):639-46.
- Lagali N, Bourghardt Peebo B, Germundsson J, et. Al. (2013). Microscopie confocale in vivo à balayage laser de la Cornée: Méthodes d’Imagerie et d’Analyse pour Applications Précliniques et Cliniques, Microscopie Laser Confocale. Principes et applications en Médecine, Biologie et Sciences de l’alimentation, Neil Lagali (Ed.), InTech, Disponible à partir de: http://www.intechopen.com/books/confocal-laser-microscopy-principles-and-applications-in-medicine-biology-and-the-food-sciences/laser-scanning-in-vivo-confocal-microscopy-of-the-cornea-imaging-and-analysis-methods-for-preclinica
Citation suggérée
Greenwald MF, Scruggs BA, Vislisel JM, Greiner MA. Imagerie Cornéenne: Une Introduction. EyeRounds.org . Publié le 19 octobre 2016; Disponible à partir de: http://EyeRounds.org/tutorials/corneal-imaging/index.htm