Le cas
Vous êtes dans la dernière ligne droite d’un quart de travail accéléré de nuit à votre service d’urgence local et vous envisagez facilement d’investir dans une autre boisson énergisante lorsque vous jetez un coup d’œil au bureau de triage et que vos endorphines naturelles entrent en action.
Un homme de 25 ans présentant une plainte de douleur à l’épaule gauche est vu – et le mec a une pathologie évidente.
(Photo de fichier non réelle – cette image montre un patient similaire avec une pathologie sur le bras opposé – De Imagine courtesy: http://thesportsphysio.wordpress.com/2013/08/20/shoulder-instability-part-2-trauma/)
Vous soupçonnez immédiatement une luxation de l’épaule antérieure et tentez joyeusement une réduction de Cunningham tout en prenant vos antécédents. Le patient note une histoire d’une semaine d’instabilité croissante de l’épaule gauche. Ses antécédents médicaux sont significatifs pour des luxations antérieures des deux épaules. Il va autrement bien et ne prend aucun médicament. Il s’est réveillé avec l’inconfort de l’épaule et est entré tout de suite.
Malheureusement, votre réduction n’est pas réussie et vous recommencez à penser à cette boisson énergisante. Vous vous élancez pour commander une série de films d’épaule.
Jouez! Pour les images suivantes (photos de fichiers réelles), nommez la vue et notez la présence d’anomalies. Discussion ci-dessous.

Quel est ce point de vue? Des anomalies ?
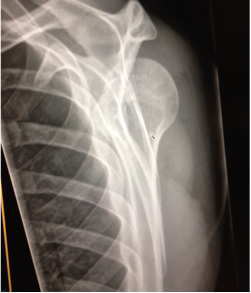
Quel est ce point de vue? Quelle anatomie osseuse comprend les points de repère importants?

Comment s’appelle cette vue ? Comment savons-nous quelle direction est antérieure et laquelle est postérieure?
Luxations postérieures aiguës de l’épaule
Ce patient présente une luxation postérieure aiguë de l’épaule.
Informations générales & Incidence
Les luxations postérieures de l’épaule sont rares, ne représentant que 2 à 4% de toutes les luxations de l’épaule (les luxations antérieures constituent la grande majorité). Le soutien de l’épaule fourni par les omoplates et leurs associations musculaires épaisses est ce qui rend ce type de luxation si rare. Les luxations postérieures de l’épaule sont généralement associées aux « 3 Es »: éthanol, épilepsie et électricité. Le mécanisme de la blessure est presque toujours une force traumatique indirecte, telle qu’une chute ou une crise.
Les retards dans le diagnostic de luxation postérieure de l’épaule sont fréquents en raison de résultats cliniques et radiographiques subtils. Les médecins de l’urgence doivent être vigilants et les rechercher.
Évaluation clinique & Présentation
Ce patient s’est présenté de manière classique, avec un bras tourné intérieurement maintenu en adduction, avec réticence et douleur lors de la rotation externe.
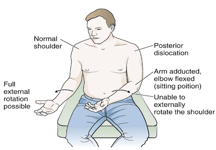
Image reproduite avec l’aimable autorisation de Roberts & Hedges Clinical Procedures in Emergency Medicine (6e édition) 2014. Philadelphie. Elsevier Saunders Inc. – Chapitre 49
D’autres résultats dans la luxation postérieure peuvent inclure:
- Contour antérieur de l’épaule absent (épaule antérieure aplatie),
- Coracoïde et acromion proéminents,
- Épaule postérieure arrondie,
- Tête humérale postérieure palpable
Examen radiographique
Dans le cadre d’une luxation présumée de l’épaule postérieure, les radiographies doivent être examinées pour plusieurs résultats subtils. En particulier, une série complète d’épaules (vues antérieure-postérieure (AP), scapulaire ‘Y’ et axillaire) est une partie essentielle du travail de diagnostic. Parfois, l’incapacité d’un patient à tourner à l’extérieur pour les vues ordonnées (comme l’a noté le technicien en radiologie) peut être un indice utile dans le cas d’une luxation postérieure insoupçonnée.
Vue AP
Les signes subtils sur la radiographie AP comprennent:
- ‘ Le signe de l’ampoule ‘
- La tête humérale tournée intérieurement apparaît symétrique sur le film AP (en raison de la rotation de la plus grande tubérosité).
- ‘ Signe glénoïde vide ‘
- Espace élargi entre la surface articulaire de la tête humérale et le bord glénoïde antérieur.
- Signe creux
- Ligne verticale dense sur AP indiquant une fracture par compression de l’aspect médial de la tête humérale.
| Image anormale A | Vue AP normale | Découverte Non ennuyeuse |
|---|---|---|
 |
 |
 |
| Fosse glénoïde vide et espace articulaire élargi | Tête humérale bien positionnée et chevauche la fosse glénoïde | ‘Signe de l’ampoule’ en raison de la rotation d’une plus grande tubérosité de la tête humérale; ‘Signe creux’ sur la tête humérale |
Vue scapulaire
La vue scapulaire est générée en superposant la tête humérale sur le coracoïde, l’acromion, le corps scapulaire et la colonne vertébrale. Une luxation postérieure est représentée par la tête humérale située en arrière de la fosse glénoïde.
| Image anormale B | Vue « Y » Scapulaire normale | Découverte Non ennuyeuse |
|---|---|---|
 |
 |
 |
| La tête humérale semble indûment bien positionnée dans cette vue – c’est pourquoi plusieurs vues sont essentielles! | Tête humérale point d’intersection sus-jacent de la colonne vertébrale coracoïde, acromion et scapulaire | Luxation postérieure de la tête humérale (tête HH-humérale; G- glénoïde, SP- omoplate) |
Vue Axillaire
| Image anormale C | Vue Axillaire normale | Découverte Non ennuyeuse |
|---|---|---|
 |
 |
 |
| Tête humérale déplacée postérieurement avec lésion de Hill-Sachs inversée | Tête humérale bien positionnée par rapport à la fosse glénoïde | Points de processus coracoïdes en avant; notez le déplacement postérieur de la tête humérale; la flèche montre la lésion inverse de Hill-Sachs |
La vue axillaire est générée en plaçant le bras en abduction, avec l’image prise à travers l’aisselle à 45 degrés. C’est sans doute la vue la plus importante pour les luxations postérieures, car elle visualise facilement une tête humérale située en arrière. Il peut également révéler la présence d’une lésion inverse de Hill-Sachs (également connue sous le nom de défaut de McLaughlin), qui est une fracture d’impaction de la tête humérale suite à une luxation postérieure.
Astuce: Utilisez le processus coracoïde pour vous orienter vers la direction antérieure du film!
Technique de réduction

De Roberts & Hedges Procédures cliniques en médecine d’urgence (6e édition) – Chapitre 49
Comme pour toute luxation, assurez-vous de vérifier l’état neurovasculaire avant la réduction! Heureusement, les lésions neurovasculaires sont rares dans la luxation postérieure car les nerfs et les vaisseaux desservant la zone sont protégés en raison de leur emplacement antérieur. Considérez l’atteinte ortho car les luxations postérieures sont rares et elles peuvent vouloir être impliquées dans la réduction. Les lésions de Hill-Sachs inversées surviennent dans > 20 à 25% des luxations postérieures et peuvent nécessiter une réduction ouverte et une fixation interne (ORIF) sous anesthésie générale, ce qui est une autre bonne raison de consulter une chirurgie orthopédique. Les patients chez lesquels vous suspectez une lésion inverse de Hill-Sachs peuvent nécessiter une imagerie supplémentaire (TDM) avant la réduction.
Pour réduire une luxation postérieure, appliquer une traction sur le bras en rotation interne et adduit en conjonction avec une pression directe sur la face postérieure de la tête humérale. La mécanique est relativement similaire à la technique de traction-contre-traction parfois utilisée pour réduire une luxation antérieure.
Analgésie
Envisager une sédation procédurale avec ou sans bloc intra-articulaire pour une relaxation musculaire adéquate et une anxiolyse du patient.
Soins post-réduction
Un examen neurovasculaire répété et des radiographies post-réduction sont essentiels. Lors de l’évaluation de la ROM de l’épaule, le patient devrait maintenant pouvoir placer la paume du bras blessé sur l’épaule opposée. Le patient aura besoin d’une surveillance post-sédation, d’une immobilisation de l’épaule et d’un suivi avec ortho.
Résolution du cas
Après votre boisson énergisante rafraîchissante, vous examinez le cas avec votre assistant. Vous constatez la présence d’un signe glénoïde vide subtil sur le film AP, et d’une tête humérale déplacée vers l’arrière avec une lésion de Hill-Sachs inversée sur la vue axillaire. Vous soupçonnez une luxation de l’épaule postérieure.
Après une discussion plus approfondie avec le patient, il confie qu’il craint qu’il ne se soit saisi avant la présentation, car lorsqu’il s’est réveillé avec la douleur à l’épaule, il s’est senti groggy et sa literie et ses articles de chevet étaient par terre. Apparemment, il en a déjà eu quelques-uns avec des examens neurologiques peu remarquables.
L’épaule s’est réduite sans problème et le patient est dirigé vers la neurologie pour un examen plus approfondi de ses crises éventuellement récurrentes.
Évalué par les pairs par la Dre Sarah Luckett-Gatopoulos (@SLuckettG) et le personnel examiné par le Dr. Heather Murray (@HeatherM211)
- Roberts & Hedges Procédures cliniques en médecine d’urgence (6e édition) 2014. Philadelphie. Elsevier Saunders Inc. – Chapitre 49
- La Médecine d’urgence de Tintinalli : Guide d’étude approfondie (7e édition) 2011. New York. Sociétés McGraw Hill Inc. – Chapitre 268
- Médecine d’urgence de Rosen: Concepts et pratique clinique (8e édition) 2014. Philadelphie. Elsevier Saunders Inc. – Chapitre 53
Luxations plus postérieures sur MOUSse..
- Vie dans la Voie rapide – Luxation postérieure de l’épaule (Superbes images des signes radiographiques mentionnés ci-dessus)
- La Dissection émoussée – ‘Dedans ou dehors?’
- Blog des résidents des URGENCES – Discussion de cas
- Radiopaiedia – Luxations postérieures de l’épaule
- Bio
- Derniers articles
Jean-Jacques Delpech
Derniers articles de Corey Veldman (tout voir)
- Luxation postérieure de l’Épaule: Preuves radiographiques – Octobre 6, 2014
- Bio
- Derniers messages



Derniers articles de BoringEM (tout voir)
- Avant le match: Préparation à l’entrevue avec CaRMS – 20 décembre 2017
- Conseils minuscules: SALTR pour la croissance pédiatrique – Fractures des plaques – 20 mai 2016
- Cette condition nécessite-t-elle une enquête? – Mai 10, 2016