Il caso
Sei nel tratto finale in un turno di fast track durante la notte al tuo pronto soccorso locale e stai pensando con calma se investire in un’altra bevanda energetica quando guardi la scrivania del triage e le tue endorfine naturali entrano in gioco.
Si vede un maschio di 25 anni con la lamentela del dolore alla spalla sinistra-e il tizio ha una patologia ovvia.
(Foto non reale del file-questa immagine mostra un paziente simile con patologia sul braccio opposto-Da Imagine courtesy: http://thesportsphysio.wordpress.com/2013/08/20/shoulder-instability-part-2-trauma/)
Sospetti immediatamente una lussazione della spalla anteriore e cerchi allegramente una riduzione di Cunningham mentre prendi la tua storia. Il paziente nota una storia di una settimana di aumento dell’instabilità della spalla sinistra. La sua storia medica passata è significativa per precedenti lussazioni di entrambe le spalle. Altrimenti sta bene e non prende farmaci. Si svegliò con il disagio alla spalla ed entrò subito.
Sfortunatamente, la tua riduzione non ha successo e inizi a pensare di nuovo a quella bevanda energetica. Si slink off per ordinare una serie di pellicole di spalla.
Gioca insieme! Per le seguenti immagini (foto di file reali), assegnare un nome alla vista e notare la presenza di eventuali anomalie. Discussione qui sotto.

Qual è questa vista? Qualche anomalia?
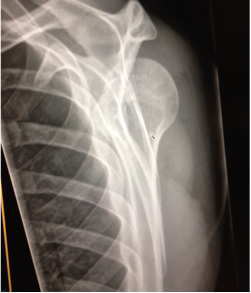
Cos’è questa vista? Quale anatomia ossea comprende i punti di riferimento importanti?

Come si chiama questa vista? Come facciamo a sapere quale direzione è anteriore e quale è posteriore?
Dislocazioni posteriori acute della spalla
Questo paziente presenta una dislocazione posteriore acuta della spalla.
Informazioni generali& Incidenza
Le dislocazioni posteriori della spalla sono rare, rappresentando solo il 2-4% di tutte le dislocazioni della spalla (le dislocazioni anteriori costituiscono la stragrande maggioranza). Il supporto della spalla fornito dalle scapole e dalle loro spesse associazioni muscolari è ciò che rende questo tipo di dislocazione così raro. Le dislocazioni posteriori della spalla sono generalmente associate alle “3 Es”: etanolo, epilessia ed elettricità. Il meccanismo della lesione è quasi sempre una forza traumatica indiretta, come una caduta o un attacco.
I ritardi nella diagnosi di lussazione posteriore della spalla sono comuni a causa di sottili risultati clinici e radiografici. I medici devono essere vigili e cercarli.
Valutazione clinica& Presentazione
Questo paziente si presentava classicamente, con un braccio ruotato internamente tenuto in adduzione, con riluttanza e dolore alla rotazione esterna.
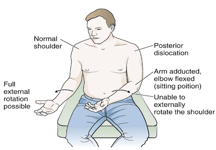
Immagine gentilmente concessa da Roberts & Hedges Clinical Procedures in Emergency Medicine (6th ed) 2014. Philadelphia. Elsevier Saunders Inc. – Capitolo 49
Altri risultati nell’lussazioni posteriori possono includere:
- Anteriore contorno della spalla assenti (appiattito anteriore della spalla),
- Prominente distacco e acromion,
- posteriore Arrotondato spalla,
- Palpabile posteriore della testa omerale
Esame Radiografico
Nella cornice di un sospetto posteriore lussazione della spalla, le radiografie devono essere monitorati per diversi sottile risultati. In particolare, una serie completa della spalla (anteriore-posteriore (AP), scapolare ‘Y’, e ascellare viste) è una parte essenziale del workup diagnostico. Occasionalmente, l’incapacità di un paziente di ruotare esternamente per le viste ordinate (come notato dal tecnico di radiologia) può essere un indizio utile nel caso di una dislocazione posteriore insospettata.
AP View
Segni sottili sulla radiografia AP includono:
- ‘Lampadina segno’
- La testa omerale ruotata internamente appare simmetrica sulla pellicola AP (a causa della rotazione della maggiore tuberosità).
- ‘Segno glenoideo vuoto’
- Spazio allargato tra la superficie articolare della testa omerale e il bordo glenoideo anteriore.
- Segno di depressione
- Linea verticale densa su AP che indica la frattura da compressione dell’aspetto mediale della testa omerale.
| Immagine Anomala di Un | Normale AP Vista | Onu Noioso Ricerca |
|---|---|---|
 |
 |
 |
| Vuoto fossa glenoide e ampliato spazio articolare | testa Omerale ben posizionato e si sovrappone con fossa glenoide | ‘Lampadina Segno’ a causa della rotazione di una maggiore bozze di testa omerale; ‘Trogolo segno’ sulla testa omerale |
Vista scapolare
La vista scapolare è generata sovrapponendo la testa omerale sopra il coracoide, l’acromion e il corpo scapolare e la colonna vertebrale. Una dislocazione posteriore è rappresentata dalla testa omerale che giace posteriormente alla fossa glenoidea.
| Immagine Anomala B | Normale Scapolare ‘Y’ Vista | Onu Noioso Ricerca |
|---|---|---|
 |
 |
 |
| Testa omerale appare fuorviante, è ben posizionato in questo punto di vista – questo è il motivo per cui più viste sono essenziali! | Testa omerale sovrastante punto di intersezione della colonna vertebrale coracoide, acromion e scapolare | Dislocazione posteriore della testa omerale (HH – testa omerale; G – glenoidea, SP – scapola) |
Ascellare Vista
| Immagine Anomala C | Normale Ascellare Vista | Onu Noioso Ricerca |
|---|---|---|
 |
 |
 |
| Posteriormente sfollati testa omerale con inversione di Hill-Sachs lesione | testa Omerale ben posizionato rispetto alla fossa glenoide | processo di Distacco punti anteriormente; nota posteriore spostamento della testa omerale; freccia mostra Collina inversa-Sachs lesione |
La vista ascellare viene generata posizionando il braccio in abduzione, con l’immagine scattata attraverso l’ascella a 45 gradi. Questa è probabilmente la vista più importante per le dislocazioni posteriori, in quanto visualizza facilmente una testa omerale situata posteriormente. Può anche rivelare la presenza di una lesione inversa di Hill-Sachs (anche conosciuta come difetto di McLaughlin), che è una frattura dell’urto della testa omerale dopo la dislocazione posteriore.
Suggerimento: Usa il processo coracoide per orientarti nella direzione anteriore del film!
Tecnica di riduzione

Da Roberts & Hedges Procedure cliniche in medicina d’urgenza – 6a ed) – Capitolo 49
Come con qualsiasi dislocazione, assicurati di controllare lo stato neurovascolare prima della riduzione! Fortunatamente, la lesione neurovascolare è rara nella dislocazione posteriore perché i nervi e le navi che servono l’area sono protetti a causa della loro posizione anteriore. Considerare il coinvolgimento ortho poiché le dislocazioni posteriori sono rare e potrebbero voler essere coinvolte nella riduzione. Le lesioni di Reverse Hill-Sachs si verificano in >20-25% delle lussazioni posteriori e possono richiedere una riduzione aperta e una fissazione interna (ORIF) in anestesia generale, che è un altro buon motivo per consultare la chirurgia ortopedica. I pazienti nei quali si sospetta una lesione inversa di Hill-Sachs possono richiedere un’ulteriore imaging (TC) prima della riduzione.
Per ridurre una dislocazione posteriore, applicare la trazione al braccio ruotato internamente e addotto in combinazione con una pressione diretta sull’aspetto posteriore della testa omerale. La meccanica è relativamente simile alla tecnica di trazione-controtrazione a volte utilizzata per ridurre una dislocazione anteriore.
Analgesia
Considerare la sedazione procedurale con o senza blocco intraarticolare per un adeguato rilassamento muscolare e l’ansiolisi del paziente.
Cura post-riduzione
Ripetere l’esame neurovascolare e le radiografie post-riduzione sono fondamentali. Sulla valutazione della spalla ROM il paziente dovrebbe ora essere in grado di posizionare il palmo del braccio ferito sulla spalla opposta. Il paziente richiederà il monitoraggio post-sedazione, l’immobilizzazione della spalla e il follow-up con ortho.
Risoluzione del caso
Dopo la tua bevanda energetica rinfrescante, rivedi il caso con il tuo assistito. Si nota la presenza di un sottile segno glenoide vuoto sulla pellicola AP, e la testa omerale spostata posteriormente con una lesione Hill-Sachs inversa sulla vista ascellare. Si sospetta una lussazione posteriore della spalla.
Dopo un’ulteriore discussione con il paziente, confida di essere preoccupato di aver afferrato prima della presentazione perché quando si è svegliato con il dolore alla spalla si è sentito intontito e i suoi articoli da letto e da comodino erano sul pavimento. A quanto pare ne ha gia ‘ avute alcune di queste, con inutili esami neurologici.
La spalla ridotta senza problemi e il paziente viene indirizzato alla neurologia per un ulteriore workup di per le sue crisi epilettiche eventualmente ricorrenti.
Peer reviewed by Dr. Sarah Luckett-Gatopoulos (@SLuckettG) e personale recensito dal Dr. Heather Murray (@HeatherM211)
- Roberts & Hedges Procedure cliniche in medicina d’urgenza (6th ed) 2014. Philadelphia. Elsevier Saunders Inc. – Capitolo 49
- Medicina di emergenza di Tintinalli: una guida completa allo studio (7th ed) 2011. NY. McGraw Hill Companies Inc. – Capitolo 268
- Medicina di emergenza di Rosen: concetti e pratica clinica (8th ed) 2014. Philadelphia. Elsevier Saunders Inc. – Capitolo 53
Più dislocazioni posteriori su schiumato..
- Vita nella corsia di sorpasso – Lussazione posteriore della spalla (Grandi immagini dei segni radiografici sopra menzionati)
- La dissezione smussata – ‘Dentro o fuori?’
- EM Residente Blog – Discussione di un Caso
- Radiopaiedia – Posteriore della Spalla Lussazioni
- Bio
- Ultimi Post
Corey Veldman
Ultimi messaggi di Corey Veldman (vedi tutti)
- Posteriore Lussazione della Spalla: Prove radiografiche-Ottobre 6, 2014
- Bio
- Ultimi messaggi



Ultimi messaggi di BoringEM (vedi tutti)
- Pre-Partita: CaRMS Preparazione per il Colloquio – 20 dicembre 2017
- Piccoli Consigli: SALTR Pediatrica per la Crescita-piastra di Fratture – 20 Maggio, 2016
- non Fa che condizione necessitano di approfondimenti? – Maggio 10, 2016