Background
La discontinuità è una realtà sfortunata ma necessaria dell’assistenza ospedaliera. Nessun fornitore può rimanere in ospedale tutto il giorno, quindi i pazienti saranno inevitabilmente curati da molti fornitori diversi durante il ricovero. Gli infermieri cambiano turno ogni 8-12 ore, e, in particolare presso gli istituti di insegnamento, più medici possono essere responsabili per la cura di un paziente in diversi momenti della giornata. Questa discontinuità crea opportunità di errore quando le informazioni cliniche non vengono trasferite con precisione tra i fornitori. Come ha detto un autore, “per chiunque abbia visto i bambini giocare al “Telefono”the il potenziale intrinseco di errore nelle iscrizioni è ovvio.”I problemi posti da handoffs di cura hanno guadagnato più attenzione dal 2003 attuazione dei regolamenti che limitano housestaff ore di servizio, che ha portato a una maggiore discontinuità tra i medici residenti.
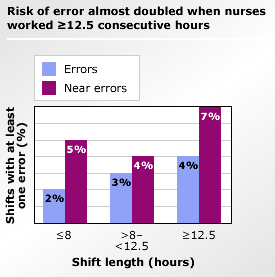
Fonte: Scott LD, Rogers AE, Hwang WT, Zhang Y. Effetti delle ore di lavoro degli infermieri di assistenza critica sulla vigilanza e sulla sicurezza dei pazienti. Am J Crit Cura. 2006;15:30-37.
Il processo di trasferimento della responsabilità per l’assistenza è indicato come “handoff”, con il termine “signout” usato per riferirsi all’atto di trasmissione di informazioni sul paziente. (Questo Primer discuterà handoffs e signouts nel contesto dei trasferimenti di cura durante il ricovero in ospedale. Per informazioni sui problemi di sicurezza al momento della dimissione dall’ospedale, consultare gli eventi avversi relativi alla sicurezza del paziente dopo la dimissione dall’ospedale.)
I trasferimenti e le iscrizioni sono stati collegati a eventi clinici avversi in contesti che vanno dal pronto soccorso all’unità di terapia intensiva. Uno studio ha rilevato che essere curato da un residente di copertura era un fattore di rischio per eventi avversi prevenibili; più recentemente, errori di comunicazione tra i fornitori sono stati trovati per essere una delle principali cause di errore prevenibile in studi di richieste di negligenza chiusa che interessano i medici di emergenza e tirocinanti. L’atto apparentemente semplice di comunicare un elenco accurato dei farmaci è una fonte di errore ben riconosciuta. Per evitare questo problema, gli ospedali sono tenuti a” conciliare ” i farmaci attraverso il continuum di cura. (Per ulteriori informazioni, vedere il relativo Primer ” Riconciliazione dei farmaci.”)
Implementazione di protocolli di handoff e signout efficaci
Le linee guida per handoff sicuri si concentrano sulla standardizzazione del meccanismo di signout. Gli sforzi per migliorare la qualità delle consegne cliniche devono migliorare la qualità delle iscrizioni scritte e verbali. Oltre alle iscrizioni scritte accurate e complete, gli handoff efficaci richiedono un ambiente privo di interruzioni e distrazioni, consentendo al medico che riceve la firma di ascoltare attivamente e di impegnarsi in una discussione quando necessario. Lo studio seminale I-PASS ha dimostrato che in un ambiente ospedaliero didattico, l’implementazione di un pacchetto handoff standardizzato—che includeva un mnemonico per iscrizioni orali e scritte standardizzate, formazione nella comunicazione handoff, sviluppo della facoltà e sforzi per garantire la sostenibilità—ha notevolmente ridotto l’incidenza di eventi avversi prevenibili associati a handoff. Il mnemonico I-PASS sta per:
- Gravità della malattia: riassunto di una parola dell’acuità del paziente (“stabile”,” osservatore “o”instabile”)
- Riassunto del paziente: breve riassunto delle diagnosi e del piano di trattamento del paziente
- Lista delle azioni: elementi da fare da completare dal clinico che riceve il signout
- Consapevolezza della situazione e piani di emergenza: indicazioni da seguire in caso di cambiamenti nello stato del paziente, spesso in formato “if—then”
- Sintesi da parte del ricevente: un’opportunità per il ricevitore di porre domande e confermare il piano di cura
Il formato di signout I-PASS è considerato il gold standard per un’efficace comunicazione di signout tra medici ed è stato anche dimostrato di migliorare la qualità dei handoff infermieristici.
Contesto attuale
La Commissione congiunta richiede a tutti gli operatori sanitari di “attuare un approccio standardizzato alle comunicazioni handoff, compresa l’opportunità di porre e rispondere alle domande” (Obiettivo nazionale 2E sulla sicurezza dei pazienti 2006). La Commissione paritetica Nazionale per la Sicurezza del Paziente Obiettivo contiene anche specifiche linee guida per il passaggio del processo, molti tratti da altre industrie ad alto rischio:
- comunicazione interattiva
- up-to-date informazioni precise e
- limitate interruzioni
- un processo di verifica
- un’occasione per rivedere tutti i dati storici di
Il Consiglio di Accreditamento per Graduate Medical Education richiede anche che i programmi di residenza e mantenere programmi di educazione formale in passaggi e transizioni di cura.