Lo scopo dello screening del cancro cervicale è quello di rilevare precocemente la condizione, mentre è ancora altamente curabile. Le raccomandazioni per lo screening del cancro cervicale differiscono a seconda dell’età di una donna, ma le due modalità più comuni di screening sono il Pap test (per citologia) e il test HPV.
Raccomandazioni per lo screening del cancro cervicale
Le attuali raccomandazioni per lo screening dell’American Cancer Society, supportate dall’American College of Obstetricians and Gynecologists (ACOG), sono le seguenti:
- Età 21-29: screening citologico ogni 3 anni.
- Età 30-65: screening con citologia e test HPV ogni 5 anni, o con citologia da sola ogni 3 anni.
- Età 65 e oltre: nessuno screening a meno che non ci sia una storia personale di cancro cervicale, purché i test più recenti siano negativi.
ACOG non raccomanda lo screening per l’HPV in donne sane sotto i 29 anni perché le infezioni da HPV sono normalmente eliminate da un sistema immunitario sano. Secondo l’American Cancer Society, anche se le donne sopra i 65 anni rappresentano il 15% dei nuovi casi, è improbabile che queste donne vengano diagnosticate con questo tipo di cancro se hanno avuto screening regolari prima dei 65 anni.
Come sottolinea il Journal of Clinical Medicine, molte donne hanno cellule cervicali sospette che non diventeranno mai cancerose e screening più frequenti potrebbero portare a un uso eccessivo di biopsie. Le procedure di biopsia come il LEEP e la conizzazione possono indebolire la cervice, che è una considerazione importante nelle donne in età riproduttiva.
Ultrasuoni come strumento pre-chirurgico nel trattamento del cancro cervicale
Se sono state identificate cellule cancerose, il paziente deve ricevere una valutazione approfondita per determinare l’estensione della malattia. Uno studio pubblicato su Gynecologic Oncology ha confrontato gli ultrasuoni con la risonanza magnetica nella valutazione del cancro cervicale in fase iniziale, contro i risultati patologici. Questo studio ha rilevato che sia l’ecografia che la risonanza magnetica erano altamente accurate nelle loro valutazioni pre-operatorie dei pazienti, ma hanno anche scoperto che l’ecografia potrebbe valutare meglio i tumori residui e l’invasione parametriale.
Questa scoperta è stata supportata da uno studio pubblicato su Ultrasound in Obstetrics & Gynecology confrontando sia gli ultrasuoni 2D che 3D con la risonanza magnetica nella valutazione dell’infiltrazione parametriale. Lo studio ha rilevato che entrambe le modalità di ultrasuoni ” hanno mostrato un accordo moderato simile con la risonanza magnetica.”
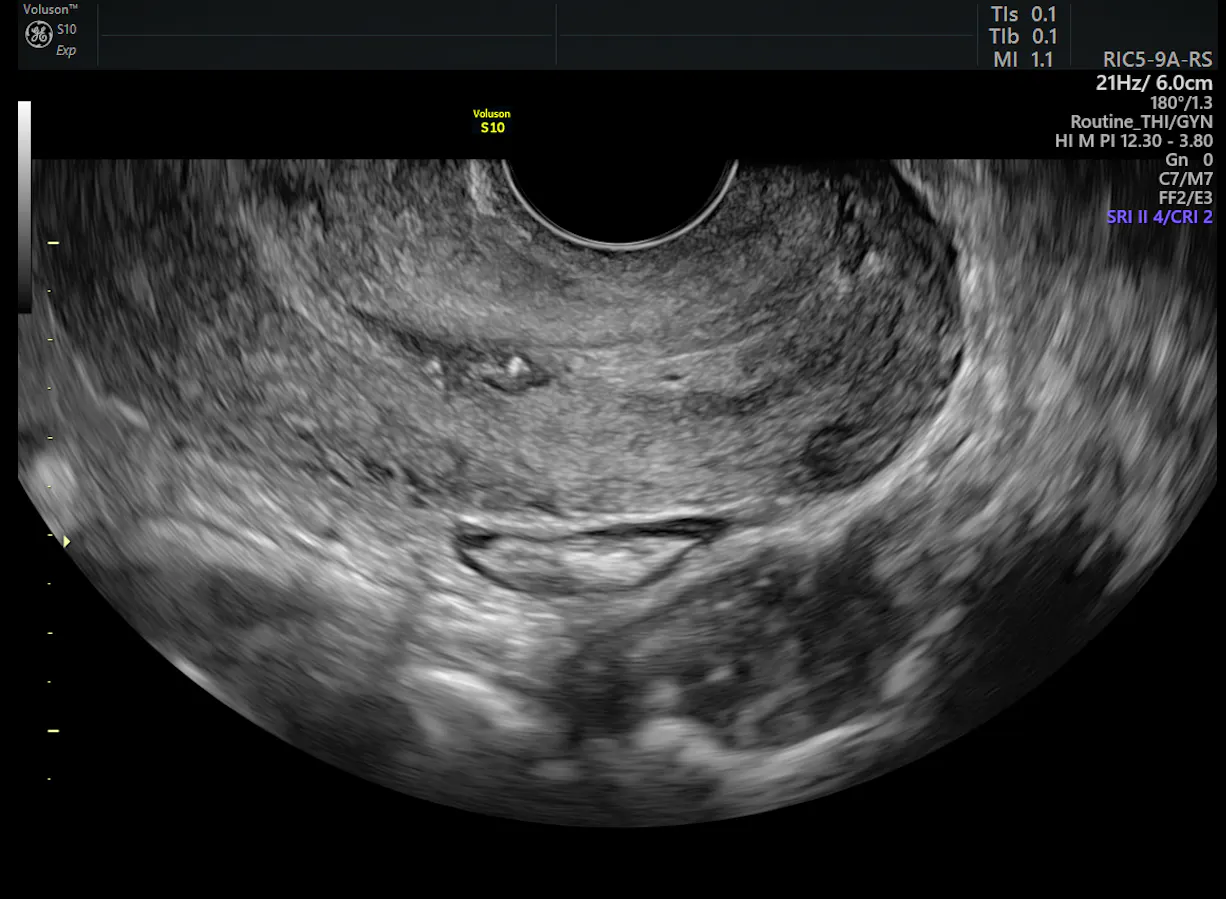
Normale Cervice
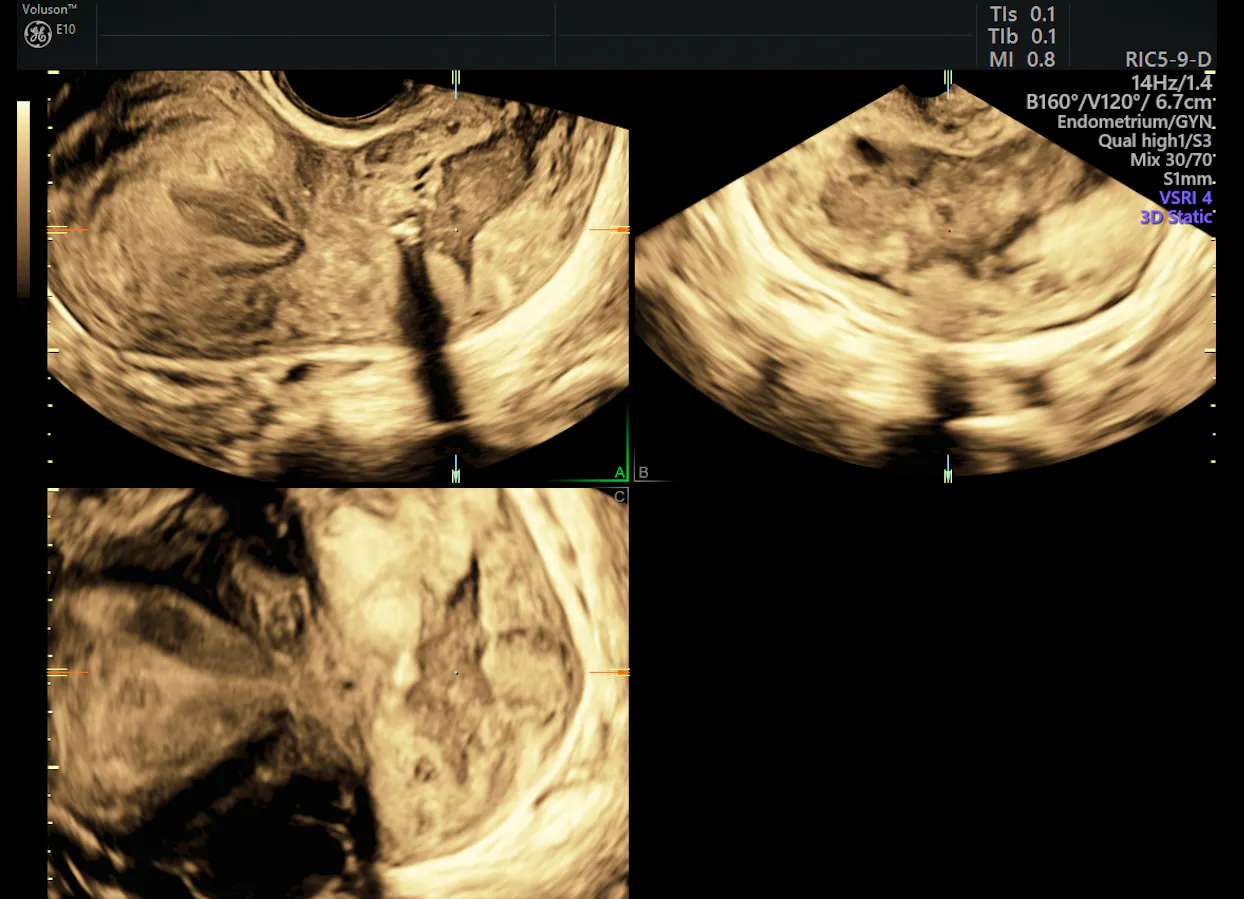
3D avanzate lesione cervicale
Con l’aggiunta di Doppler di ultrasuono 3D imaging, un medico è in grado di valutare il flusso di sangue all’interno della cervice, così come le caratteristiche morfologiche e la vascolarizzazione all’interno di masse o lesioni. Ancora un altro studio che confronta l’ecografia 3D e la risonanza magnetica nell’International Journal of Gynecologic Cancer afferma che l’ecografia è superiore alla risonanza magnetica nel valutare il volume del tumore e la velocimetria Doppler.
Se viene eseguita una biopsia, l’uso successivo degli ultrasuoni non solo consente al ginecologo di avere un’immagine immediata delle strutture cervicali e pelviche, ma offre anche una valutazione senza radiazioni ad un costo inferiore per il paziente.
Usi appropriati della risonanza magnetica e degli ultrasuoni
Sebbene abbia molte applicazioni benefiche, l’ecografia non è utile per identificare le metastasi e non può servire come sostituto delle scansioni che valutano l’ampia diffusione della malattia. Come osserva il Journal of Obstetrics and Gynecology of India, l’ecografia è utile per identificare la malattia locale, ma limitata nella valutazione dei linfonodi. L’uso degli ultrasuoni nello screening del cancro cervicale, tuttavia, è un metodo che può eliminare la necessità di test più invasivi e fornisce un’esperienza più confortevole ed economica per il paziente.