
Un 56-year-old maschio ispanico presentato per un Rx spettacolo aggiornato. Ha riportato una storia di 10 anni di ridotta acuità visiva nell’occhio destro; tuttavia, il suo occhio sinistro non è stato influenzato. Quando è stato interrogato sulla causa della sua ridotta acuità, ha detto che non era sicuro, ma ricordava di aver visto un oculista più volte quando la sua visione ha iniziato a declinare. La sua storia medica era insignificante, e ha riferito di non prendere farmaci.
La sua acuità visiva meglio corretta misurava 20/400 O. D. e 20/20 O. S. Il test della motilità extraoculare era normale. I campi visivi di confronto erano pieni di un attento conteggio delle dita e le sue pupille erano ugualmente rotonde e reattive, senza difetti afferenti. I test della griglia di Amsler hanno mostrato uno scotoma centrale denso nell’occhio destro. L’esame del segmento anteriore era insignificante OU
All’esame del fondo dilatato, il vitreo era chiaro in entrambi gli occhi. Aveva piccole tazze con una buona colorazione del bordo e perfusione in entrambi gli occhi. L’esame della macula destra ha mostrato screziature non specifiche dell’epitelio pigmentato retinico (RPE) (figura 1).
Non era presente un liquido sottoretinico evidente e l’esame retinico periferico era insignificante. L’occhio sinistro era normale. Abbiamo eseguito una scansione OCT spettrale (SD-OCT) (figura 2) e autoflorescenza del fondo (FAF) (figura 3).
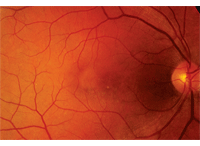
1. La fotografia del fondo dell’occhio destro del nostro paziente mostra cambiamenti insoliti nella sua macula. Cosa rappresentano questi cambiamenti?
Prendi il quiz Retina
1. Cosa mostra la SD-OCT?
a. Distacco neurosensoriale occulto.
b. Neovascolarizzazione coroidale occulta (CNV).
c. Lesioni coroidali polipoidali.
d. Perdita della linea di integrità del fotorecettore (PIL).
2. Cosa rivela il FAF?
a. CNV occulto.
b. Atrofia RPE non specifica.
c. Linea di demarcazione della depressione.
d. Perdita dell’RPE secondaria all’accumulo di lipofuscina.
3. Qual è la diagnosi più probabile?
a. Distrofia maculare di Stargardt (SMD).

2. Una fetta orizzontale attraverso la macula dell’occhio destro del nostro paziente su SD-OTT.
b. Coroidopatia sierosa centrale idiopatica risolta (ICSC).
c. CNV occulto.
d. Vasculopatia coroidale polipoidale.
4. Come deve essere gestito questo paziente?
a. Osservazione insieme all’usura protettiva degli occhi.
b. Avastin (bevacizumab, Genentech) o Lucentis (ranibizumab, Genentech).
c. Terapia fotodinamica (PDT).
d. Terapia laser.
Per le risposte, vedi sotto.
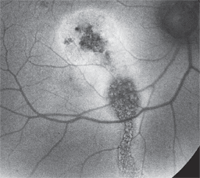
3. I risultati dell’autoflorescenza del fondo della macula destra del nostro paziente. Cosa noti?
Discussione
Sulla base dell’esame del fondo dell’occhio destro del nostro paziente, era difficile spiegare perché non poteva vedere meglio di 20/400. In effetti, non sembrava essere una macula 20/400; non c’era liquido subretinico evidente né alcun edema maculare che potesse essere apprezzato in base all’esame clinico. Tuttavia, abbiamo notato alcune alterazioni RPE non specifiche, tra cui un cambiamento circolare, che appare giallo situato temporale alla fovea. Anche questa presentazione sembrava piatta e non si adattava a nessuna diagnosi clinica riconoscibile. Senza risposte chiare, abbiamo eseguito un
SD-OCT e FAF. I test diagnostici hanno rivelato alcuni risultati sorprendenti.
L’SD-OCT ha fornito il primo vero indizio su ciò che stava interessando questo paziente. In primo luogo, abbiamo escluso i negativi pertinenti; non abbiamo visto liquido subretinico, distacchi retinici, CME o altri cambiamenti evidenti. In effetti, a prima vista, l’SD-OCT sembrava abbastanza normale.
Tuttavia, a un esame più attento, sembra tutt’altro che normale. Appena sopra (o anteriore a) l’RPE, c’è una linea bianca più scura che rappresenta la giunzione dei segmenti interno ed esterno del fotorecettore. Questa linea è chiamata linea di integrità del fotorecettore ed è incompleta nell’occhio destro del nostro paziente. Partendo da entrambi i lati della scansione SD-OCT, il PIL si trova facilmente e può essere seguito appena fuori dalla fovea. Poi, si ferma. Questo spiega perché il nostro paziente vede 20/400 O. D. no non ha fotorecettori nella sua macula. Ma perché?
Il FAF fornisce l’indizio finale. FAF è un metodo fotografico non invasivo per documentare i cambiamenti patologici della retina. Più specificamente, utilizza le proprietà fluorescenti della lipofuscina per studiare la malattia della retina in vivo. È più comunemente usato nei pazienti con AMD in cui l’accumulo di lopofuscina è un marker per la tossicità retinica e la progressione della malattia. Altre malattie possono anche mostrare cambiamenti ipo-o iperfluorescenti, a seconda della condizione della retina.
Nel nostro paziente, l’immagine FAF è piuttosto sorprendente. C’è una zona centrale di atrofia RPE, che corrisponde all’area vista sulla SD-OCT dove mancava il PIL. Inoltre, c’è una zona lineare di atrofia RPE che si estende posteriormente alla retina inferiore. Questo rappresenta una vecchia linea di trogolo fluido. Possiamo postulare che il nostro paziente ha avuto un distacco sieroso cronico che coinvolge la sua macula. Poi, nel tempo, il fluido si è esteso inferiormente. Il fluido alla fine si prosciugò, ma non prima che causasse cicatrici e atrofia della sua macula, oltre a creare la linea di depressione che può essere vista sul FAF. Sorprendentemente, questa scoperta è praticamente invisibile all’esame clinico.
Così che cosa ha causato il fluido e macula cicatrici? Più che probabile, questi risultati sono stati causati da ICSC. Clinicamente, il segno distintivo di ICSC è un distacco neurosensoriale della retina che di solito coinvolge la macula.1 In genere, colpisce pazienti altrimenti sani tra i 20 ei 45 anni di età. Inoltre, gli uomini hanno da cinque a 10 volte più probabilità di sviluppare ICSC rispetto alle donne. La circostanza è associata solitamente con sforzo emotivo ed è veduta frequentemente in pazienti che esibiscono la realizzazione-orientata,” tipo A ” personalità.1 La malattia è solitamente autolimitante con un’eccellente prognosi visiva. Tuttavia, non tutti rispondono con un esito positivo, come nel caso del nostro paziente. Infatti, le recidive si sviluppano da un terzo a metà dei pazienti con ICSC (di solito entro un anno) e il 10% dei pazienti sperimenta tre o più episodi.
A questo punto, non potremmo fare molto per il nostro paziente se non raccomandare l’usura protettiva degli occhi per il suo buon occhio. Il danno della malattia è stato fatto e, sfortunatamente, nulla può ripristinare i fotorecettori. Abbiamo spiegato i risultati e gli abbiamo chiesto di tornare per i follow-up annuali.
Risposte Retina Quiz: 1) d; 2) c; 3) b; 4) a.
1. Gass JD. Atlante stereoscopico della malattia maculare: diagnosi e trattamento, 4 ° ed. St. Louis: Mosby; 1997:52-70.