overzicht
slokdarmontsteking is een ontsteking die het weefsel van de slokdarm kan beschadigen, de spierbuis die voedsel van de mond naar de maag voert.
als u slokdarmontsteking heeft, kunt u moeite hebben met slikken en pijn voelen tijdens het slikken, ook in uw borst. Oorzaken van slokdarmontsteking zijn maagzuur terug te keren naar de slokdarm, een infectie, het nemen van medicijnen via de mond, en allergieën.
de behandeling van oesofagitis is afhankelijk van de onderliggende oorzaak en de ernst van weefselschade. Onbehandeld, kan slokdarmontsteking de bekleding van de slokdarm beschadigen en interfereren met de normale functie, die is om voedsel en vloeistoffen van de mond naar de maag te vervoeren. Slokdarmontsteking kan ook leiden tot complicaties zoals littekens of vernauwing van de slokdarm en moeite met slikken.
symptomen
vaak voorkomende tekenen en symptomen van oesofagitis zijn::
- Moeite met slikken
- Pijn bij het slikken
- pijn op de Borst, vooral achter het borstbeen, die optreedt bij het eten
- Ingeslikt voedsel dat vast komt te zitten in de slokdarm
- Zuren
- Zure oprispingen
Bij zuigelingen en jonge kinderen, vooral degenen die te jong te kunnen verklaren ongemak of pijn, tekenen van oesofagitis kunnen zijn:
- problemen met eten
- gebrek aan groei
Wanneer moet u naar uw arts
de oorzaak van de meeste klachten en symptomen van oesofagitis kan een verscheidenheid van verschillende aandoeningen zijn die het spijsverteringsstelsel beïnvloeden. Raadpleeg uw arts als klachten en symptomen:
- langer dan enkele dagen
- verbeter niet of ga niet weg met antacida otc
- zijn zo ernstig dat u moeite heeft met eten
- gaan gepaard met klachten en symptomen van griep, zoals hoofdpijn, koorts en spierpijn
zoeken naar spoedeisende hulp in de volgende gevallen:
- Indien u pijn voelt in de borst die langer duurt dan een paar minuten
- Als u vermoedt dat u voedsel vast te zitten in de slokdarm
- Als u een geschiedenis van hart-en vaatziekten en u voelt pijn in de borst
- Indien u pijn voelt in uw mond of keel wanneer je eet
- Als u kortademig wordt of pijn op de borst dat optreedt kort na het eten van
- Als je overgeven, je de neiging om er een projectiel braken, moeite hebben met ademhalen na overgeven of braken is gelig of groenig van kleur, kunnen worden vergeleken met het sediment van de koffie of bevat bloed
oorzaken
oesofagitis wordt over het algemeen gecategoriseerd volgens de factoren die het veroorzaken. In sommige gevallen is er meer dan één factor die kan worden veroorzaakt slokdarmontsteking.
Reflux-oesofagitis
een klepachtige structuur, de onderste slokdarmsluitspier genaamd, houdt normaal gesproken het zuurgehalte van de maag uit de slokdarm. Als deze klep wordt geopend wanneer het niet moet, of als het niet goed sluit, kan de inhoud van de maag terugvloeien in de slokdarm (gastro-oesofageale reflux). Gastro-oesofageale refluxziekte is een aandoening waarbij deze zure regurgitatie is een frequent of voortdurend probleem. Een complicatie van deze ziekte is chronische ontsteking en schade aan de weefsels van de slokdarm.
eosinofiele oesofagitis
eosinofielen zijn witte bloedcellen die een sleutelrol spelen bij allergische reacties. Eosinofiele oesofagitis treedt op wanneer er een hoge concentratie van deze witte bloedcellen in de slokdarm, waarschijnlijk in reactie op een allergie-veroorzakende agent (allergeen), zure reflux, of beide.
in veel gevallen kan dit type slokdarmontsteking worden veroorzaakt door voedsel zoals melk, eieren, tarwe, soja, pinda ‘ s, bonen, rogge en rundvlees. Echter, conventionele allergietests niet betrouwbaar identificeren van deze voedingsmiddelen.
mensen met eosinofiele oesofagitis kunnen andere allergieën hebben die geen verband houden met voedsel. Bijvoorbeeld, soms geïnhaleerde allergenen, zoals pollen, kunnen de oorzaak zijn.
lymfocytaire oesofagitis
lymfocytaire oesofagitis is een zeldzame aandoening van de slokdarm waarbij het aantal lymfocyten in het slijmvlies van de slokdarm toeneemt. Lymfocytaire oesofagitis kan gerelateerd zijn aan eosinofiele oesofagitis of gastro-oesofageale refluxziekte.
geneesmiddelgeïnduceerde slokdarmontsteking.
verschillende geneesmiddelen kunnen weefselschade veroorzaken als ze langdurig in contact komen met het slijmvlies van de slokdarm. Als u bijvoorbeeld een pil met weinig of geen water inneemt, kan de pil zelf of enig residu in de slokdarm achterblijven. Geneesmiddelen die zijn geassocieerd met slokdarmontsteking omvatten:
- pijnstillers, zoals aspirine, ibuprofen (Advil, Motrin, anderen) en naproxen natrium (Aleve, anderen)
- Antibiotica, zoals tetracycline en doxycycline
- kaliumchloride, die wordt gebruikt voor de behandeling van kalium tekort
- Bisfosfonaten, met inbegrip van alendronaat (Fosamax), een behandeling voor de botten zwak en kwetsbaar (osteoporose)
- Kinidine, het wordt gebruikt om hartproblemen te behandelen
besmettelijke Oesofagitis
Een bacteriële infectie, virale of schimmelinfectie in het weefsel van de slokdarm het kan slokdarmontsteking veroorzaken. Infectieuze oesofagitis is relatief zeldzaam en komt vaker voor bij mensen met een slechte werking van het immuunsysteem, zoals mensen met HIV/AIDS of kanker.Een schimmel die normaal in de mond voorkomt, bekend als Candida albicans, is een veel voorkomende oorzaak van infectieuze oesofagitis. Deze infecties worden vaak geassocieerd met een slechte werking van het immuunsysteem, diabetes, kanker, of het gebruik van steroïden of antibiotica.
risicofactoren
risicofactoren voor slokdarmontsteking variëren afhankelijk van de verschillende oorzaken van de aandoening.
Reflux oesofagitis
factoren die het risico op gastro-oesofageale refluxziekte verhogen en daarom risicofactoren voor reflux oesofagitis zijn, omvatten de volgende factoren::
- eten vlak voor het slapen gaan
- Eetfactoren zoals overmatige alcohol, cafeïne, chocolade en pepermunt
- zeer grote en vette maaltijden
- roken
- overgewicht, inclusief zwangerschap
diverse maaltijden kunnen symptomen van gastro-oesofageale refluxziekte of reflux oesofagitis verergeren:
- voedingsmiddelen op basis van tomaten
- citrusvruchten
- cafeïne
- Alcohol
- kruidig
- knoflook en uien
- chocolade
- muntsmaak
oesofagitis eosinofiel
risicofactoren voor esophagitis eosinofiele, of oesophagitis geassocieerd met allergieën, kan omvatten:
- voorgeschiedenis van bepaalde allergische reacties, waaronder allergische rhinitis, astma en atopische dermatitis
- familiegeschiedenis van eosinofiele oesofagitis
geneesmiddelgeïnduceerde oesofagitis
factoren die het risico op geneesmiddelgeïnduceerde oesofagitis kunnen verhogen zijn gewoonlijk gerelateerd aan problemen die een snelle en volledige doorgang van één tablet naar de maag voorkomen. Sommige van deze factoren zijn:
- het Slikken van een pil met weinig of geen water
- het Innemen van medicijnen bij liggen
- geneeskunde Nemen net voor het slapen, waarschijnlijk deels te wijten aan een lagere speeksel productie en minder slikken tijdens de slaap
- ouderdom, eventueel leeftijd-gerelateerde veranderingen in de slokdarm spieren, of lager speeksel productie
- Groot of ongewoon gevormde tabletten
Besmettelijke oesofagitis
risicofactoren voor besmettelijke oesofagitis meestal interactie met medicijnen, zoals steroïden en antibiotica. Mensen met diabetes hebben ook een hoger risico om zich te ontwikkelen, vooral candida oesophagitis.
andere oorzaken van infectieuze oesofagitis kunnen verband houden met een slechte werking van het immuunsysteem. Dit kan te wijten zijn aan een immuunziekte, HIV/AIDS, of bepaalde soorten kanker. Bovendien kunnen bepaalde kankerbehandelingen en geneesmiddelen die immuunsysteemreacties op getransplanteerde organen blokkeren (immunosuppressiva) het risico op infectieuze oesofagitis verhogen.
complicaties
indien niet behandeld, kan oesofagitis veranderingen in de structuur van de slokdarm veroorzaken. Mogelijke complicaties zijn::
- Littekens of vernauwing (vernauwing) in de slokdarm
- – Scheuren in het weefsel dat de lijnen van de slokdarm voor de arcades (als je vast voedsel) of tijdens een endoscopie (als gevolg van een ontsteking)
- Barrett Slokdarm, gekenmerkt door veranderingen in de cellen van de slokdarm, die verhoogt het risico op het ontwikkelen van kanker van de slokdarm
Diagnose
Waarschijnlijk uw arts of specialist stelt een diagnose op basis van uw antwoorden op hun vragen, een lichamelijk onderzoek en een onderzoek of meer. Deze tests kunnen omvatten:
Barium X-ray
voor deze test neemt u een oplossing die een verbinding bevat die barium wordt genoemd, of u neemt een bariumgecoate pil. Barium bedekt de bekleding van de slokdarm en maag en maakt de organen zichtbaar. Deze beelden kunnen helpen bij het identificeren van vernauwing van de slokdarm, andere structurele veranderingen, een hiatal hernia, tumoren, of andere afwijkingen die kunnen worden veroorzaakt de symptomen.
endoscopie
artsen leiden een lange, dunne buis met een kleine camera (endoscoop) door uw keel en in uw slokdarm. Met dit instrument kan de arts kijken naar elk ongewoon uiterlijk van de slokdarm en kleine weefselmonsters voor analyse verwijderen. De slokdarm kan er anders uitzien, afhankelijk van de oorzaak van de ontsteking, zoals medicatie-geïnduceerde of reflux slokdarm. Ze verdoven je meestal tijdens deze test.
laboratoriumanalyse
kleine weefselmonsters die tijdens een endoscopisch onderzoek worden verwijderd (biopsie) worden voor analyse naar het laboratorium gestuurd. Afhankelijk van wat wordt vermoed te veroorzaken de wanorde, tests kunnen worden gebruikt om::
- diagnosticeer bacteriële infecties, viraal of schimmelinfecties
- Bepaal de concentratie van witte bloedcellen geassocieerd met allergieën (eosinofielen)
- Identificeer abnormale cellen die kunnen wijzen op slokdarmkanker of prekankerveranderingen
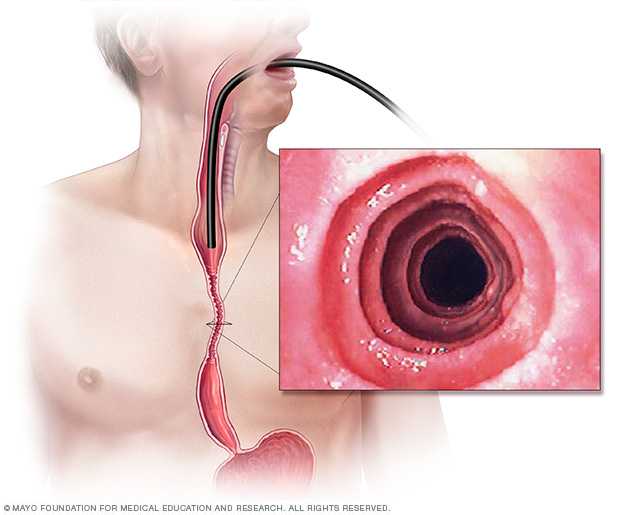
oesofagitis is een ontsteking die het slijmvlies van de slokdarm beschadigt. Een endoscoop (een lange, flexibele buis met een camera) kan worden gebruikt om de binnenkant van de slokdarm te zien. Dit endoscopische beeld van eosinofiele oesofagitis toont ringen van abnormaal weefsel (oesofageale ringen) die optraden als gevolg van chronische ontsteking.
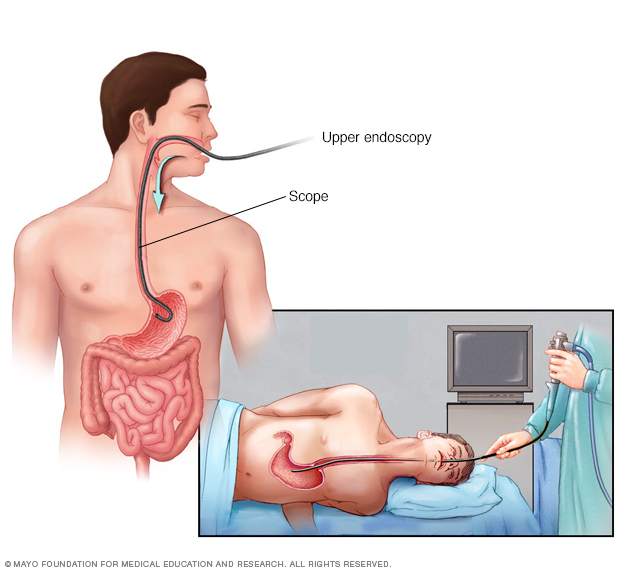
bij een endoscopie wordt via de keel een lange flexibele buis (endoscoop) in de slokdarm ingebracht. Met een kleine camera aan het einde van de scope kan de arts de slokdarm, maag en het begin van de dunne darm (twaalfvingerige darm) onderzoeken.
behandeling
behandelingen voor oesofagitis zijn bedoeld om symptomen te verminderen, complicaties onder controle te houden en de onderliggende oorzaken van de aandoening te behandelen. Behandelingsstrategieën variëren voornamelijk vanwege de oorzaak van de aandoening.
Reflux oesofagitis
behandeling voor reflux oesofagitis kan bestaan uit::
- behandeling met vrij verkrijgbare geneesmiddelen. Deze omvatten antacida (Maalox, Mylanta, anderen); geneesmiddelen die de zuurproductie verminderen, zogenaamde h – 2-receptorblokkers, zoals cimetidine (Tagamet HB); en geneesmiddelen die de zuurproductie blokkeren en de slokdarm genezen, zogenaamde protonpompremmers, zoals lansoprazol (Prevacid) en omeprazol (Prilosec).De sterktes van het Voorschriftgeneesmiddel omvatten H2-receptorblokkers en protonpompremmers zoals esomeprazol (Nexium), lansoprazol (Prevacid), Omeprazol (Prilosec) en pantoprazol (Protonix). U kunt ook worden voorgeschreven prokinetica zoals beta-necol en metoclopramide (Reglan), die helpen uw maag sneller leeg.
-
operatie. Fundoplication kan worden gebruikt om de toestand van de slokdarm te verbeteren als andere procedures niet werken. Een deel van de maag is gewikkeld rond de klep die de slokdarm en maag scheidt (onderste slokdarm sluitspier). Dit versterkt de sluitspier en voorkomt dat het zuur terug in de slokdarm.
een nieuwe minimaal invasieve chirurgische behandeling plaatst een ring van kleine magnetische titanium parels rond de verbinding van maag en slokdarm. In deze positie versterkt de kralenring de onderste slokdarm sluitspier, die zure terugvloeiing voorkomt.
eosinofiele oesofagitis
de behandeling voor eosinofiele oesofagitis bestaat voornamelijk uit het vermijden van het allergeen en het verminderen van de allergische reactie met medicatie. Onder de gebruikte geneesmiddelen, kunnen we noemen:
- protonpompremmers. Als eerste stap kan uw arts een protonpompremmer voorschrijven, zoals esomeprazol (Nexium), lansoprazol (Prevacid), Omeprazol (Prilosec) of pantoprazol (Protonix).
-
steroïden. Sommige studies hebben aangetoond dat ingeslikte steroïden, zoals fluticason (Flovent) en budesonide (Pulmicort), lokaal in de slokdarm kunnen werken en helpen bij de behandeling van eosinofiele oesofagitis. De zelfde steroid drugs die worden ingeademd om astma te controleren worden ingeslikt om eosinofiele oesofagitis te behandelen.
uw arts zal u instructies geven over het doorslikken van het steroïdenpreparaat om de slokdarm te verbinden. Deze steroïde levering systeem is veel minder waarschijnlijk ernstige bijwerkingen veroorzaken in vergelijking met het nemen van steroïde tabletten oraal.
-
eliminatie en elementaire diëten. Eosinofiele oesofagitis wordt waarschijnlijk veroorzaakt door een reactie op een voedselallergeen. Daarom kan het stoppen van” schuldig ” voedsel een effectieve behandelingsstrategie zijn.
maar aangezien er momenteel geen bewijs is om deze verwijtbare voedingsmiddelen te identificeren, kan uw arts u aanraden de meest voorkomende voedselallergenen uit uw dieet te verwijderen. Onder begeleiding van uw arts, zult u geleidelijk terug te keren naar die voedingsmiddelen, en bij te houden wanneer de symptomen terugkeren.
een andere, meer restrictieve aanpak is om al het voedsel uit uw dieet te verwijderen en te vervangen door een formule op basis van aminozuren.
nieuwe biologische therapieën worden ontwikkeld om eosinofiele oesofagitis te behandelen, en zullen waarschijnlijk binnen een paar jaar beschikbaar zijn. Deze geneesmiddelen stimuleren de immuunrespons van uw lichaam om infecties, ontstekingen of ziekten te bestrijden.
geneesmiddelgeïnduceerde slokdarmontsteking
de behandeling voor geneesmiddelgeïnduceerde slokdarmontsteking bestaat voornamelijk uit het vermijden van het geneesmiddel dat het probleem veroorzaakt, indien mogelijk, en het verminderen van het risico met betere gewoonten om pillen te nemen. Uw arts kan aanbevelen:
- een alternatief geneesmiddel dat wordt minder waarschijnlijk tot oesofagitis veroorzaakt door drugs
- Neem de vloeibare vorm van de medicatie, als het mogelijk is,
- Neem een vol glas water met een pil, tenzij de arts u vertelt om te voorkomen dat uw vochtinname gevolg van een andere aandoening, als een nierziekte
- Zitten of staan gedurende minstens 30 minuten na inname van een pil
besmettelijke Oesofagitis
De arts kan voorschrijven van een medicijn voor de behandeling van een infectie bacteriële, virale, schimmel, of parasitaire die infectieuze oesofagitis veroorzaakt.
behandeling van vaak voorkomende complicaties
een gastro-enteroloog kan een procedure uitvoeren om de slokdarm uit te zetten (verwijden). Deze behandeling wordt meestal alleen gebruikt wanneer de vernauwing zeer ernstig is of wanneer voedsel vastzit in de slokdarm.
bij slokdarmdilatie gebruikt de arts een of meer endoscopische hulpmiddelen, kleine, smalle buisjes die door de slokdarm worden ingebracht. Er zijn versies van deze apparaten, die de volgende kunnen omvatten:
- een taps toelopende punt, die begint met een afgeronde punt die zich geleidelijk verbreedt
- een ballon die kan uitzetten nadat deze in de slokdarm is ingebracht
leefstijl en huismiddeltjes
afhankelijk van het type slokdarm dat u heeft, kunt u de symptomen verminderen of terugkerende problemen voorkomen door deze stappen te nemen.:
- vermijd voedsel dat reflux kan verhogen. Vermijd het eten van overmatige hoeveelheden voedsel dat u weet zal verergeren uw gastro-oesofageale reflux symptomen. Deze kunnen alcohol, cafeïne, chocolade, en pepermunt gearomatiseerde voedingsmiddelen omvatten.
- goede gewoonten hebben bij het innemen van pillen. Neem de pillen altijd met veel water. Wacht minstens 30 minuten voordat u gaat liggen na het innemen van een pil.
- gewichtsverlies. Praat met uw arts over een goed dieet en lichaamsbeweging routine om u te helpen gewicht te verliezen en een gezond gewicht te behouden.
- als u rookt, stop dan. Neem contact op met uw arts als u hulp nodig heeft bij het stoppen met roken.
- vermijd bepaalde geneesmiddelen. Vermijd sommige pijnstillers en antibiotica, evenals sommige andere medicijnen, als u een vergrote linker Bovenkamer van het hart (atrium), of na een hartoperatie.
- vermijd slungelig of buigzaam, vooral kort na het eten.
- vermijd liggen na het eten. Wacht minstens drie uur na het eten om naar bed te gaan of te gaan slapen.
- verheft het hoofd van het bed. Plaats houten blokken onder het bed om je hoofd op te heffen. Richt op een hoogte van 15 tot 20 cm (6 tot 8 inch). Het verhogen van het hoofd met extra kussens is niet effectief.
alternatieve geneeswijzen
het is niet aangetoond dat alternatieve therapieën oesofagitis behandelen. Nochtans, kunnen sommige aanvullende en alternatieve therapieën wat verlichting van brandend maagzuur of terugvloeiingsymptomen aanbieden wanneer gecombineerd met medische zorg. Praat met uw arts over alternatieve behandelingen die veilig voor u kunnen zijn. Opties omvatten:
- kruidengeneesmiddelen. Kruidenremedies gebruikt voor brandend maagzuur of reflux symptomen zijn zoethout, ulmus rubra, kamille, marshmallow, en anderen. Kruidenremedies kunnen ernstige bijwerkingen hebben en kunnen interfereren met de werking van medicijnen. Vraag uw arts over de veilige dosis voordat u begint met kruidengeneesmiddelen.
- Relaxatietherapieën. Technieken om stress en angst te kalmeren kunnen de tekenen en symptomen van brandend maagzuur of reflux verminderen. Vraag uw arts naar ontspanningstechnieken, zoals progressieve spierontspanning of gerichte visualisatie.
- Acupunctuur. Acupunctuur omvat het inbrengen van dunne naalden op specifieke punten in het lichaam. Er is beperkt bewijs dat het kan helpen met regurgitatie en brandend maagzuur, maar grote studies hebben niet aangetoond dat het gunstig. Vraag uw arts of acupunctuur veilig is voor u.
voorbereiding op afspraak
als u ernstige pijn op de borst heeft die langer duurt dan enkele minuten, of als u vermoedt dat er voedsel in uw slokdarm zit of niet kunt slikken, zoek dan dringende medische hulp.
als u andere tekenen of symptomen van oesofagitis heeft, moet u eerst met uw huisarts overleggen. Voor sommige diagnostische tests kan uw arts u doorverwijzen naar een specialist in spijsverteringsstoornissen (gastro-enteroloog) of een allergiespecialist (allergoloog). Voorbereiding voor uw arts of specialist afspraak zal u helpen het meeste uit uw tijd te maken.
wat kunt u doen
maak van tevoren een lijst om het aan uw arts te laten zien. De lijst moet het volgende bevatten::
- symptomen die u heeft, waaronder symptomen die geen verband houden met pijn, moeite met slikken of reflux
- belangrijke persoonlijke informatie, inclusief belangrijke stress of recente veranderingen in uw leven
- geneesmiddelen die u gebruikt, waaronder vitaminen of supplementen.
- familiegeschiedenis van allergieën en slokdarm-of maagaandoeningen
- vragen aan uw arts
Maak een lijst met vragen voor uw arts en sorteer ze van de belangrijkste tot de minst belangrijke voor het geval de tijd om is. Als u denkt dat u tekenen en symptomen van slokdarmontsteking, zult u waarschijnlijk een aantal van de volgende vragen te stellen.
- ¿welke tests moet ik doen om de diagnose te bevestigen?
- vereisen deze proeven een speciale voorbereiding?
- hoe lang krijgen we de testresultaten?
- welke behandelingen zijn beschikbaar en welke raad u aan?
- hoe Weet ik of de behandeling heeft gewerkt?
- moet ik vervolgtests uitvoeren?
- welke stappen kan ik zelf nemen om te voorkomen dat de symptomen zich herhalen?
- ik heb andere gezondheidsproblemen. Hoe kan ik ze samen controleren?
Wat kunt u verwachten van uw arts
uw arts zal u waarschijnlijk verschillende vragen stellen. Bereid zijn om ze te beantwoorden kan je de tijd geven om de punten te bespreken waarop je je meer wilt concentreren. Uw arts kan u deze vragen stellen:
- is het ongemak of de pijn ernstig?
- heeft u moeite met slikken?
- hoe vaak komen symptomen voor?
- is er iets in het bijzonder dat symptomen lijkt te veroorzaken of te verergeren, zoals bepaalde voedingsmiddelen?
- is er iets dat symptomen lijkt te verbeteren, zoals het innemen van antacida zonder recept of het vermijden van bepaalde voedingsmiddelen?
- verergeren de symptomen op bepaalde tijdstippen van de dag?
- treden symptomen op kort na het gebruik van geneesmiddelen? Zo ja, welke medicijnen?
- allergieën hebben? Neem je antiallergica?
- heeft u ooit voedsel in uw keel gehad na het doorslikken?
- heeft u ooit voedsel uitgebraakt na het slikken?
- heeft u een familiegeschiedenis van gastro-intestinale problemen?
wat moet u ondertussen doen
als u weet dat bepaalde voedingsmiddelen symptomen veroorzaken of verergeren, vermijd deze dan. Frequente daders zijn cafeïnehoudende dranken, alcoholische dranken, of kruidig voedsel. Het nemen van over-the-counter antacida kan op korte termijn symptoomverlichting bieden.
als u vermoedt dat uw symptomen verband houden met een voorgeschreven geneesmiddel, stop dan niet met het gebruik zonder eerst met uw arts te overleggen. Beperk indien mogelijk het gebruik van over-the-counter geneesmiddelen die u problemen kunnen veroorzaken. Drink bij het innemen van pillen een glas water en vermijd direct daarna te gaan liggen.