torbiele trzustki stanowią mały, ale coraz częściej wykrywany zespół zaburzeń trzustki. Około 70% zmian torbielowych trzustki odkrywa się przypadkowo. Do najczęściej spotykanych torbieli nowotworowych trzustki należą śródduchowy brodawkowaty nowotwór śluzowy (IPMN), surowiczy cystadenoma (SCA), torbielowaty nowotwór śluzowy z zrębem jajnika (MCN) i stały pseudopapilarny nowotwór nabłonkowy. IPMN jest dalej podzielony na kanał gałęziowy (BD), kanał główny i połączone formy. Łącznie stanowią one 90% przednowotworowych nowotworów trzustki, głównie torbielowych. W przeciwieństwie do tego, torbiel pseudocyst, torbiel nabłonkowa, torbiel limfoepitelialna i torbiel śluzowa nienowotworowa nie mają potencjału złośliwego.
nowotwór złośliwy występuje tylko w torbielach śluzowych. SCA jest uważana za niemałżeńską zmianę, a złośliwe guzy surowicze opisane w literaturze nie spełniają kryteriów WHO dla SCN. IPMN może przejść od niższych do wyższych stopni dysplazji i ostatecznie gruczolakoraka trzustki (PDAC). IPMNs z udziałem głównego kanału mają wyższy wskaźnik złośliwości niż te w gałęziach, przy czym ryzyko złośliwości szacuje się na 62%; ryzyko złośliwości MCN jest mniejsze niż 15%. Inne, rzadsze zmiany torbielowate, takie jak stały pseudopapilarny nowotwór nabłonkowy i torbielowaty guz neuroendokrynny trzustki (cPNET), mają tendencję do cech sugerujących konkretną diagnozę, zwykle prowadzącą do chirurgicznego usunięcia.
w celu zbadania częstości występowania przypadkowych torbieli trzustki u osób bezobjawowych, Kromrey wykonał badanie metodą cholangiopankreatografii metodą rezonansu magnetycznego (MRCP) u 1077 uczestników uczestniczących w badaniu kohortowym opartym na populacji. Z pierwotnej grupy 5 lat później 676 osób przeszło powtórne badanie. W czasie wstępnego badania u 49% chorych występowała co najmniej jedna torbiel o średnicy ≥2 mm. Częstość występowania nowych torbieli w okresie obserwacji wynosiła 2,6% rocznie. Obecność torbieli była silnie związana z wiekiem; w wieku 75 lat 75% uczestników miało jedną lub więcej torbieli. Rozróżnienie między łagodnymi i przednowotworowymi lub złośliwymi torbielami trzustki ma duże znaczenie, aby uniknąć niepotrzebnych procedur, takich jak badania radiologiczne lub resekcja chirurgiczna.
Mucinous cystic neoplazma with ovarian stroma (MCN)
MCN są częste u kobiet w średnim wieku, są zwykle dobrze zdefiniowane i występują głównie w ogonie trzustki (>90%). W porównaniu z surowiczymi guzami torbielowymi, MCN są większe (> 20 mm średnicy) i mniej liczne (Zwykle < 6). Biologiczne zachowanie MCNs jest zmienna, i różne wzorce histologiczne często współistnieją w tym samym nowotworze. Guzy mogą być całkowicie łagodne, podobnie jak cystadenomas śluzowych lub śródpiersia brodawkowatego gruczolaki śluzowe. Niektóre guzy są borderline, wykazując dysplazję komórkową, podczas gdy inne są szczerze złośliwe. Nowotwory złośliwe cystadenocarcinoma i śródszpikowe raki śluzowe można podzielić na typy nieinwazyjne i inwazyjne.
(charakterystyki radiologiczne MCN przedstawiono na poniższych zdjęciach.)
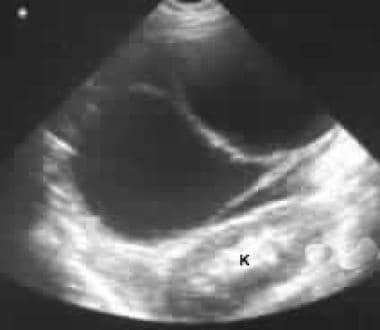 USG przez lewe hipochondrium pokazuje dużą masę przegrody przednią do nerki (K).
USG przez lewe hipochondrium pokazuje dużą masę przegrody przednią do nerki (K). 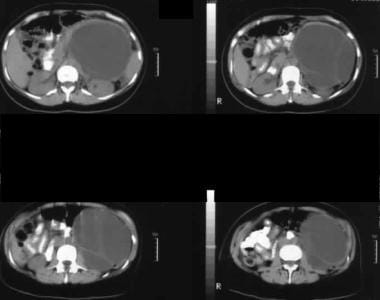 niesymetryczne osiowe tomografy komputerowe. Zdjęcie 1 pokazuje dużą masę przegrody w lewym podżebrzu. Zwróć uwagę na gładki kontur zewnętrzny typowy dla śluzowatego nowotworu torbielowatego.
niesymetryczne osiowe tomografy komputerowe. Zdjęcie 1 pokazuje dużą masę przegrody w lewym podżebrzu. Zwróć uwagę na gładki kontur zewnętrzny typowy dla śluzowatego nowotworu torbielowatego. Wewnątrzduchowy brodawkowaty nowotwór śluzowy (IPMN)
Na podstawie zaangażowania przewodu trzustkowego Ipmn klasyfikuje się jako ipmn przewodu głównego, ipmn odgałęzienia bocznego lub jako ipmn wariantu mieszanego obejmującego zarówno główny przewód trzustkowy, jak i gałęzie boczne. Główne ipmn kanałowe często mają nabłonek typu jelitowego, a boczne ipmn mają zwykle nabłonek typu żołądkowego. Chociaż wszystkie warianty morfologiczne IPMN mogą rozwinąć się w raka, inwazyjny gruczolakorak pochodzący z ipmn typu żołądkowego jest związany ze znacznie gorszym wskaźnikiem przeżycia niż ten pochodzący z innych typów Ipmn. Jednak cechy obrazowania nie są specyficzne dla różnicowania różnych wariantów histologicznych IPMNs.
boczne odgałęzienia Ipmn są powszechnie wykrywane u starszych mężczyzn i częściej znajdują się w proksymalnej trzustce (w procesie głowy i uncinate). Ważną cechą odróżniającą MCN od IPMN jest wizualizacja komunikacji przewodowej trzustki. Jeśli wyraźny kanał komunikacji z przewodem trzustkowym jest wizualizowany, diagnoza oddziału bocznego IPMN jest prawie pewna, ponieważ SCAs i MCN nie komunikują się z układem przewodowym trzustki.
pomimo niskiej częstości występowania zmian śluzowato-torbielowych o długości 3 cm i mniejszych, częstość nie jest wystarczająco niska, aby całkowicie odrzucić zmiany i wymaga się uważnego przeglądu cech obrazowania. Ponadto pacjenci, których stan nie nadaje się do leczenia chirurgicznego, często potrzebują częstych ocen wzrostu i zmian w cechach obrazowania.
(IPMNs są widoczne na zdjęciach poniżej.)
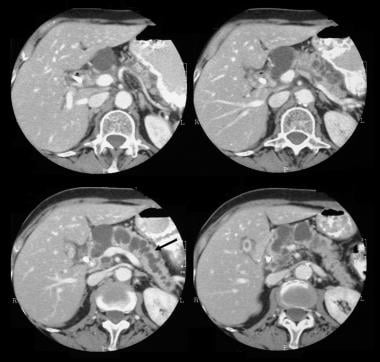 Pancreatic intraductal papillary mucinous tumor (IPMT). Wzmocnione kontrastem osiowe tomografy przez trzustkę pokazują 5,5 cm guza torbielowatego w głowie trzustki. Zwróć uwagę na duże poszerzenie przewodu trzustkowego. Rozszerzony jest również dodatkowy przewód trzustkowy.
Pancreatic intraductal papillary mucinous tumor (IPMT). Wzmocnione kontrastem osiowe tomografy przez trzustkę pokazują 5,5 cm guza torbielowatego w głowie trzustki. Zwróć uwagę na duże poszerzenie przewodu trzustkowego. Rozszerzony jest również dodatkowy przewód trzustkowy. 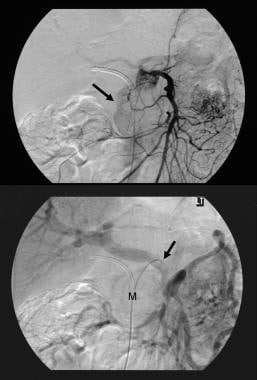 Wewnątrzduchowy guz brodawkowaty trzustki (IPMT). (Góra) wyższy angiogram krezkowy pokazuje unaczynienie naczyń włosowatych w masie w głowie trzustki podczas fazy tętniczej. (Dół) obraz fazy żylnej wrotnej pokazuje przemieszczenie gałęzi żylnej wrotnej i zamknięcie połączenia żyły krezkowej górnej i żyły wrotnej. M oznacza masę trzustkową.
Wewnątrzduchowy guz brodawkowaty trzustki (IPMT). (Góra) wyższy angiogram krezkowy pokazuje unaczynienie naczyń włosowatych w masie w głowie trzustki podczas fazy tętniczej. (Dół) obraz fazy żylnej wrotnej pokazuje przemieszczenie gałęzi żylnej wrotnej i zamknięcie połączenia żyły krezkowej górnej i żyły wrotnej. M oznacza masę trzustkową. 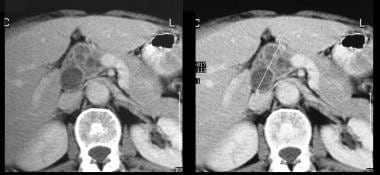 Wewnątrzduchowy guz brodawkowaty trzustki (IPMT). Wzmocnione kontrastem osiowe tomografy przez trzustkę pokazują wieloseptowy guz w głowie trzustki.
Wewnątrzduchowy guz brodawkowaty trzustki (IPMT). Wzmocnione kontrastem osiowe tomografy przez trzustkę pokazują wieloseptowy guz w głowie trzustki. 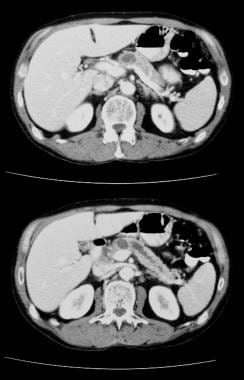 Wewnątrzduchowy guz brodawkowaty trzustki (IPMT). Kontrastowe tomografy przez trzustkę pokazują powiększenie przewodu trzustkowego. Podczas operacji potwierdzono IPMT.
Wewnątrzduchowy guz brodawkowaty trzustki (IPMT). Kontrastowe tomografy przez trzustkę pokazują powiększenie przewodu trzustkowego. Podczas operacji potwierdzono IPMT. cystadenomas surowiczy
Cystadenomas surowiczy (gruczolaki mikrocystyczne) (patrz zdjęcia poniżej) są drugim najczęściej występującym guzem torbielowatym trzustki. Prezentacja kliniczna surowiczych cystadenomas jest podobna do prezentacji śluzowych torbielowych guzów trzustki.
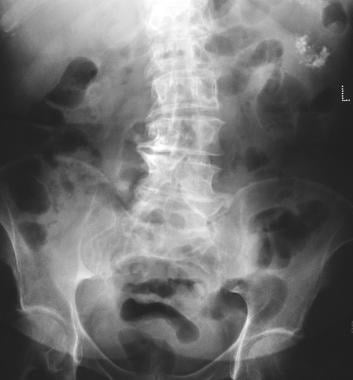 gruczolak trzustki. Zdjęcie rentgenowskie pokazuje zwapnienie guza w gruczolaku mikrocystycznym (lewy górny kwadrant). Zwapnienie w gruczolaku mikrocystycznym występuje jako skupisko Centralne ułożone w układzie słonecznym lub gwiaździstym. Centralne zwapnienie jest lepiej oceniane za pomocą CT niż za pomocą radiografii.
gruczolak trzustki. Zdjęcie rentgenowskie pokazuje zwapnienie guza w gruczolaku mikrocystycznym (lewy górny kwadrant). Zwapnienie w gruczolaku mikrocystycznym występuje jako skupisko Centralne ułożone w układzie słonecznym lub gwiaździstym. Centralne zwapnienie jest lepiej oceniane za pomocą CT niż za pomocą radiografii. 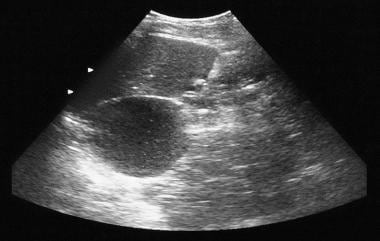 gruczolaka trzustki. USG pokazuje masę torbielowatą w okolicy ogona trzustki.
gruczolaka trzustki. USG pokazuje masę torbielowatą w okolicy ogona trzustki. 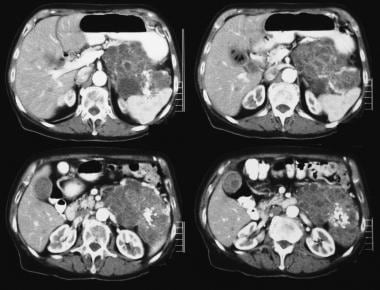 gruczolak trzustki. Kontrastowe, osiowe tomografy pokazują nadnerczowy guz w ogonie trzustki ze zwapnieniem oparzeń słonecznych. Zwróć uwagę na ulepszenie Szwajcarsko-serowe.
gruczolak trzustki. Kontrastowe, osiowe tomografy pokazują nadnerczowy guz w ogonie trzustki ze zwapnieniem oparzeń słonecznych. Zwróć uwagę na ulepszenie Szwajcarsko-serowe. ze względu na coraz częstsze stosowanie obrazowania przekrojowego, wiele z tych guzów jest wykrywanych jako przypadkowe, bezobjawowe odkrycie.
na obrazach przekrojowych serous cystadenomas pojawiają się jako liczne małe torbiele oddzielone delikatną włóknistą przegrodą, która nadaje im wygląd plastra miodu. Torbiele są wypełnione jasnym, wodnistym płynem i często są rozmieszczone wokół centralnej blizny gwiaździstej, która może być zwapniona. Na tomografii komputerowej Centralne zwapnienie w gąbczastej masie jest patognomoniczne tego guza, ale to odkrycie występuje tylko u 10% pacjentów.
ultrasonografia endoskopowa (EUS) pozwala na lepszą rozdzielczość struktury plastra miodu niż CT. Czasami torbiele mogą być duże, cechą, która sprawia, że trudno odróżnić te torbiele od MCNs.
Hiperwaskularyzacja może być wykazana na angiogramach, a niektóre guzy występują z krwotokiem w jamie brzusznej.
diagnostyka różnicowa
zbiory rzekotek trzustkowych lub płynów trzustkowych
zbiory płynów występują aż w 50% przypadków ostrego zapalenia trzustki. Pseudocysty są zwykle postrzegane jako bezechowe przestrzenie płynu na sonogramach, ale mogą wykazywać ECHA wewnętrzne, jeśli zawierają martwicę lub skrzep.
wyniki obrazowania, które sugerują rozpoznanie pseudocysty, a nie nowotworu torbielowatego, obejmują następujące elementy: Brak przegród, lokalizacji, składników stałych lub zwapnień ściany torbieli na tomografii komputerowej (CT); hipowaskularność na angiogramach; i komunikacja między torbielą a przewodami trzustkowymi na endoskopowej cholangiopankreatografii wstecznej (ERCP). Większość rzekomobłoniaków ma charakter pozajelitowy, podczas gdy nowotwory torbielowate trzustki mają charakter śródbłonkowy.
ropień trzustki
ropień trzustki jest zwykle wtórny do zakażenia pseudocystą, ale w rzadkich przypadkach może wystąpić w wyniku bezpośredniego rozprzestrzeniania się zakażenia nerek lub okrężnicy. Zazwyczaj ropień trzustki występuje 2-4 tygodnie po epizodzie ostrego zapalenia trzustki.
na zdjęciach ropnie te mogą wyglądać podobnie do pseudocyst. Ogólnie rzecz biorąc, wygląd zależy od ich wieku. W ostrej fazie zmiany mogą być subtelne, a jedynie utrata normalnego konturu trzustki związana jest z zatarciem konturu trzustki i okołobiegunowej przestrzeni naczyniowej i innych tkanek miękkich. Zmiany te mogą być nie do odróżnienia od tych występujących w ciężkim ostrym zapaleniu trzustki. W stadium podostrym i przewlekłym, gdy występuje martwica Centralna, zwykle obserwuje się bezechową lub złożoną masę torbielowatą. Poziom gruzu można zaobserwować w zależnej części ropnia. W fazie podostrej lub przewlekłej, poprzez transmisję jest zwykle dobra, z wyjątkiem gdy gaz jest obecny w ropień. W obecności gazu ropień może stać się echogeniczny i może zacienić.
ściany podostrego i przewlekłego ropnia trzustki mają zmienne cechy. Ściany mogą być grube, nieregularne i dobrze zdefiniowane, lub ropień może nie mieć definiowalnej ściany w ogóle. Wyniki badań sonograficznych są niespecyficzne, ale w odpowiednich warunkach klinicznych można zasugerować i potwierdzić rozpoznanie ropnia za pomocą aspiracji przezskórnej lub tomografii komputerowej.
opisano torbiele pasożytnicze
torbiele ziarniste Echinococcus i torbiele wielolokularowe trzustki, chociaż zajęcie trzustki jest wyjątkowo rzadkie. E. torbiele granulozy mogą być jednostajne, wielostopniowe lub złożone torbielowate.
w samym obrazowaniu różnicowanie tych i innych mas torbielowych jest trudne. Badania serologiczne mogą być przydatne w odpowiednich warunkach klinicznych. Torbiele E. multilocularis wykazują echogeniczny wzór naciekowy. Diagnoza ta powinna być rozpatrywana w regionach endemicznych, gdy taki wzór jest widoczny.
guzy nabłonkowe stałe i brodawkowe trzustki
guzy nabłonkowe stałe i brodawkowe trzustki mogą być stałe lub torbielowate. Są to rzadkie nowotwory, które są często mylone z guzami wydzielającymi mucynę lub niefunkcjonującymi gruczolakami.
guzy nabłonkowe i brodawkowate trzustki znajdują się najczęściej w ogonie trzustki. Są to duże, dobrze zamknięte masy z obszarami krwotoku i martwicy. Na sonogramach pojawiają się jako niejednorodne, okrągłe, stałe masy z torbielowatym centrum nekrotycznym i dystroficznym zwapnieniem, które może zacienić.
torbiele Dysontogenne
torbiele Dysontogenne są torbielami hamartomatowymi, które są często związane z torbielami nerek, naczyniakami móżdżku i encefalocelami. Obrazowanie ujawnia dużą, cienkościenną torbiel o konfiguracji morwy.
Pseudoaneurysms
Pseudoaneurysms zwykle nie są prawdziwie śródkretyczne i mogą być mylone z torbielą trzustki. Tętniaki te są powikłaniem zapalenia trzustki u 3,5 – 10% pacjentów. USG dopplerowskie może pokazać burzliwy przepływ tętniczy w pseudoaneurysm, natomiast kolor przepływu USG dopplerowskie pokazuje dwukierunkowy przepływ i wirowanie w obrębie masy bezechowej. Obrazowanie dopplerowskie może pozwolić na wstępną identyfikację tętnicy zasilającej pseudoaneurysm.
nerwiakowłókniak zaotrzewnowy lub schwannoma
guzy te mogą być zmianami hiperechonicznymi lub hipoechoicznymi/torbielowatymi ze sporadycznymi echem wewnętrznym. Jest to powszechna cecha w większych guzach, w których doszło do zwyrodnienia torbielowatego i krwotoku. Guzy są zaotrzewnowe, ale mogą naśladować masy trzustki.
mięsak trzustki
mięsak trzustki jest rzadkim nowotworem mezenchymalnych struktur podporowych trzustki. Jest to masa stosunkowo sonolukentna i może być mylona z zbiornikiem płynów lub pseudocystą. Wyniki sonograficzne mogą być normalne, lub sonogramy mogą wykazać zaotrzewnowej masy, która jest stosunkowo sonolucent w porównaniu z otaczających tkanek. Dlatego zmiana ta może być mylona z torbielowatą masą trzustki.
chłoniak trzustki
pierwotny chłoniak trzustki występuje rzadko. Prezentacja kliniczna nie jest inna niż w przypadku raka trzustki. Sonografia może ujawnić jednorodne, sonolucent, lub złożone masy. Masy te są zwykle ubogie w echo i mogą naśladować zmiany torbielowate. Ponieważ rokowanie chłoniaka trzustkowego jest korzystne, kluczowe jest jego zróżnicowanie od raka. Korelacja wyników badań sonograficznych, CT i angiograficznych może prowadzić do prawidłowej diagnozy. Jeśli jednak istnieją wątpliwości, biopsja sonography-guided może ujawnić prawdziwą naturę masy.
rak zewnątrzkomórkowy trzustki
rak zewnątrzkomórkowy trzustki stanowi około 1% zewnątrzkomórkowych nowotworów trzustki. PACC jest nowotworem nabłonkowym z objawami różnicowania żołędziowego. Pacjenci z rakiem z komórek zębowych mają lepsze rokowanie niż pacjenci z gruczolakorakiem typu przewodowego, ale gorsze rokowanie niż pacjenci z guzami endokrynologicznymi trzustki. Na CT PACC został opisany na wiele sposobów, w tym jako słabo zdefiniowana gęsta masa; jako dobrze zdefiniowana masa z martwicą centralną; i jako torbielowata masa otoczona grubą nadnerczową ścianą.
preferowane badanie
MRI jest preferowaną techniką w diagnostyce guzów torbielowych trzustki. Rezonans magnetyczny jest zwykle pomocny w różnicowaniu między pseudocystami i nowotworami torbielowymi. Rezonans magnetyczny cholangiopankreatografia (MRCP) może przedstawiać dróg żółciowych i trzustki anatomii nieinwazyjnie, i pomaga w diagnostyce guzów wewnątrzduchowych.
ultrasonografia jest na ogół pierwszą techniką u pacjenta z objawami nadbrzusza. Jest to doskonały sposób diagnozowania torbielowatych mas trzustkowych. USG daje również możliwość prowadzenia interwencji, takich jak aspiracji i biopsji. USG Dopplera zapewnia dodatkową korzyść w ocenie guzów nadnerczy i zakrzepicy naczyniowej / okluzji związane z guzami trzustki. Echo-enhanced Power Doppler USG ma wysoką czułość i swoistość w diagnostyce różnicowej nowotworów trzustki.
W dwuogniskowych przypadkach lub w przypadkach, w których podejrzewa się nowotwór złośliwy, EUS-FNA daje najlepszą wydajność diagnostyczną, ponieważ pozwala na pozyskanie próbek cytologicznych i płynu torbielowego do analizy różnych markerów nowotworowych.
czasami, pomimo całkowitej oceny masy torbielowej, rodzaj torbieli może pozostać nieokreślony. Chociaż kosztowne i inwazyjne, USG laparoskopowe, biopsja ściany torbieli i analiza aspiratu torbieli znacznie przyczyniają się do diagnostyki różnicowej zmian torbielowych trzustki.
CT pokazuje zwapnienie guza i jest doskonałym sposobem wykrywania przerzutów lokalnych i odległych. Chociaż CT i MRI nie mogą być stosowane do odróżnienia zawartości mucyny od soku trzustkowego, komunikacja między torbielowatą zmianą a rozszerzonym MPD i wybrzuszoną brodawką z patulous otworem są cechami IPMT. Wewnętrzna Architektura guzów śluzowych jest wyświetlana co najmniej tak samo dobrze na skanach MRI, jak na tomografii komputerowej, z wyjątkiem zwapnienia w obrębie zmiany (której MRI ma ograniczoną zdolność do ujawnienia).
tomografia spiralna i/lub WIELOSEKCYJNA to doskonałe techniki obrazowania trzustki, zapewniające doskonałą rozdzielczość przestrzenną i szczegóły anatomiczne. Przy cienkiej kolimacji i fazach tętniczych i żylnych oraz rekonstrukcjach wielowymiarowych i/lub trójwymiarowych (3D) przedstawiono doskonały szczegół anatomii naczyniowej; większość ośrodków rzadko stosuje angiografię do oceny guzów trzustki.
często uzyskuje się zwykłe zdjęcia radiologiczne w celu wykrycia zwapnienia trzustki. Badania górnego odcinka przewodu pokarmowego mogą być wykonywane w kontekście bólu nadbrzusza. W przypadku nowotworów trzustki, badania baru mogą przedstawiać zewnętrzne przemieszczenie żołądka i dwunastnicy.
ograniczenia technik
rezonans magnetyczny nie jest powszechnie dostępny, jest drogi i stanowi problem dla pacjentów z klaustrofobią. Wytyczne ACG zalecają ostrożność podczas stosowania obrazowania do diagnozowania typu torbieli lub równoczesnego nowotworu; dokładność MRI lub MRCP w diagnozowaniu typu torbieli wynosi 40-50% i wynosi 55-76% w określaniu łagodnych vs. nowotworów złośliwych.
Gaz trzewny, habitus pacjenta i zależność operatora ograniczają wartość sonografii. Ultrasonografia laparoskopowa jest inwazyjna. Obrazowanie EUS nie jest w stanie wiarygodnie odróżnić łagodnych od złośliwych IPMNs i nie jest jasne, czy cechy obrazowania zmian śluzowych o zwiększonym potencjale złośliwym są wystarczająco predykcyjne, aby wpływać na postępowanie kliniczne. Gdy histologia chirurgiczna jest stosowana jako standard odniesienia, dokładność diagnostyczna obrazowania EUS waha się od 40 do 96%. Jedno prospektywne badanie wykazało, że czułość (56%) i swoistość (45%) samej morfologii EUS do różnicowania torbieli śluzowych (mucinous torbiel neoplasms i IPMNs) od torbieli nie śluzowych były niskie, co skutkowało słabą ogólną dokładnością (51%).
zwykłe zdjęcia radiologiczne i badania górnego odcinka przewodu pokarmowego są niespecyficzne, a podobne wyniki można napotkać w różnych patologiach. CT niesie znaczne obciążenie promieniowaniem jonizującym i wykorzystuje jodowany materiał kontrastowy z ryzykiem anafilaksji i nefrotoksyczności.
badania przekrojowe, w tym ultrasonografia, tomografia komputerowa i rezonans magnetyczny, nie mogą być stosowane do rozróżnienia między cystadenomakiem śluzowym a cystadenocarcinom, chyba że guz ma przerzuty lub zaatakował sąsiednie narządy. Angiografia jest niespecyficzna i inwazyjna. Wymaga również jodowego środka kontrastowego, co wiąże się z ryzykiem anafilaksji i nefrotoksyczności.
obrazowanie kontrolne
wytyczne ACG zalecają obserwację torbieli w celu chirurgicznego dopasowania kandydatów z bezobjawowymi torbielami, które są uważane za IPMNs lub MCNs. Wszystkie chirurgicznie wycięte IPMNs wymagają nadzoru pooperacyjnego, ale wycięte MCN bez raka trzustki nie. MRCP jest preferowanym sposobem nadzoru; EUS może być również podstawowym narzędziem nadzoru, gdy skany MRI są przeciwwskazane. W przypadku braku cech, które uzasadniają zwiększony nadzór lub skierowanie do dalszej oceny, rozmiar torbieli wyznacza interwały nadzoru dla domniemanych IPMNs i MCN.
wytyczne
wytyczne dotyczące diagnostyki i leczenia torbieli trzustki zostały opublikowane przez następujące organizacje:
-
American College of Gastroenterology (ACG)
-
europejska grupa analityczna ds. guzów Torbielowych trzustki
-
American College of Radiology (ACR)
wytyczne ACG 2018 zalecają obrazowanie metodą rezonansu magnetycznego (MRI) lub cholangiopankreatografię metodą rezonansu magnetycznego (MRCP) jako preferowaną modalność diagnostyczną ze względu na ich nieinwazyjność, brak promieniowania i większą dokładność w ocenie komunikacji między głównym przewodem trzustkowym a torbielem (co jest cechą bocznego oddziału IPMNs). Tomografia komputerowa trzustki (CT) lub ultrasonografia endoskopowa (EUS) zostały uznane za „doskonałe alternatywy”, jeśli MRI jest przeciwwskazane. EUS fine-needle aspiration (Fna) i analiza płynu torbielowego należy rozważyć w torbieli, w których diagnoza jest niejasna i gdzie wyniki mogą zmienić postępowanie.
analiza płynu torbielowego CEA może być rozważana w celu odróżnienia IPMNs i MCN od innych typów torbieli, ale nie może być stosowana do identyfikacji IPMNs i MCN z dysplazją wysokiego stopnia lub rakiem trzustki. IPMNs lub MCN z którąkolwiek z poniższych cech należy poddać EUS z FNA lub bez I / lub skierować do multidyscyplinarnej grupy w celu dalszej oceny :
-
którykolwiek z następujących objawów: żółtaczka wtórna do torbieli, ostre zapalenie trzustki wtórne do torbieli, znacznie podwyższone stężenie CA w surowicy 19-9
-
którekolwiek z poniższych wyników obrazowania: obecność guzka ściennego lub składnika stałego w torbieli lub w miąższu trzustki, rozszerzenie głównego przewodu trzustkowego >5 mm, ogniskowe rozszerzenie przewodu trzustkowego dotyczące IPMN przewodu głównego lub zmiany utrudniającej lub torbieli wytwarzających mucyny o średnicy ≥3 cm
-
obecność dysplazji wysokiego stopnia lub raka trzustki na cytologii
europejskie wytyczne z 2018 r. zalecają również MRI jako preferowaną metodę diagnostyki nowotworów torbielowatych trzustki (PCN). Obrazowanie wielomodalne powinno być rozważane w przypadkach, gdy identyfikacja zwapnienia jest ważna, dla stadium nowotworu lub do diagnozowania nawrotowej choroby pooperacyjnej. Jednakże dokładność pozostaje stosunkowo niska dla identyfikacji konkretnego typu PCN, dla odróżnienia małych PCN od torbieli nienowotworowych lub nieepitelialnych, lub dla połączenia z systemem przewodowym. Tomografię komputerową należy rozważyć w następujących sytuacjach klinicznych :
-
do wykrywania zwapnień miąższowych, muralowych lub centralnych, a zwłaszcza w przypadku różnicowania rzekomych torbieli związanych z przewlekłym zapaleniem trzustki od nowotworów torbieli trzustki
-
gdy istnieje podejrzenie nowotworu złośliwego lub współistniejącego raka trzustki i gdy wymagana jest ocena zajęcia naczyń, choroby otrzewnej lub choroby przerzutowej.
-
gdy istnieje podejrzenie pooperacyjnego nawrotu raka trzustki.
wytyczne europejskie uznają EUS za pomocne w identyfikacji PCN z cechami, które powinny być brane pod uwagę przy resekcji chirurgicznej. Podobnie jak MRI i CT, EUS ma niską dokładność do identyfikacji dokładnego typu PCN. EUS-FNA poprawia dokładność diagnostyczną do różnicowania mucinous versus nonmucinous PCN, jak również złośliwe versus łagodne PCN, w przypadkach, gdy wyniki CT lub MRI są niejasne. Dodatkowe zalecenia dotyczące stosowania EUS-FNA obejmują::
-
EUS-FNA należy wykonywać tylko wtedy, gdy oczekuje się, że wyniki zmienią postępowanie kliniczne
-
EUS-FNA nie powinien być wykonywany, jeśli rozpoznanie zostało już ustalone przez obrazowanie przekrojowe lub gdy istnieje wyraźne wskazanie do zabiegu chirurgicznego
-
względne przeciwwskazania do EUS-FNA w PCN to odległość >10 mm między torbielą a przetwornikiem, obecność wysokiego ryzyka krwawienia z powodu zaburzeń krwawienia lub stosowanie podwójnych leków przeciwpłytkowych