pankreatiska cyster representerar en liten men alltmer upptäckt enhet av pankreatiska abnormiteter. Cirka 70% av cystiska lesioner i bukspottkörteln upptäcks förresten. De vanligaste neoplastiska pankreatiska cysterna innefattar intraduktal papillär mucinös neoplasma (IPMN), seröst cystadenom (SCA), mucinös cystisk neoplasma med ovariestroma (MCN) och fast pseudopapillär epitel neoplasma. IPMN är vidare indelad i grenkanal (BD), huvudkanal och kombinerade former. Tillsammans utgör dessa 90% av premaligna pankreatiska, främst cystiska tumörer. Däremot har pseudocyst, sann epitelcyst, lymfoepitelialcyst och mucinös icke-neoplastisk cysta ingen malign potential.
malignitet förekommer endast i mucinösa cyster. SCA anses vara en icke-malignant lesion, och maligna serösa tumörer som rapporterats i litteraturen har inte visat sig uppfylla WHO-kriterierna för SCN. IPMN kan utvecklas från lägre till högre grader av dysplasi och i slutändan pankreatisk duktal adenokarcinom (PDAC). IPMNs som involverar huvudkanalen har en högre malignitetsgrad än de i grenarna, med risken för malignitet uppskattad till 62%; risken för malignitet hos MCN är mindre än 15%. Andra, sällsynta cystiska lesioner, såsom fast pseudopapillär epitelial neoplasma och cystisk pankreatisk neuroendokrin tumör (cPNET), tenderar att ha funktioner som antyder en specifik diagnos, vilket vanligtvis leder till kirurgiskt avlägsnande.
för att studera frekvensen av tillfälliga pankreatiska cyster hos asymptomatiska individer utförde Kromrey en magnetisk resonanskolangiopankreatografi (MRCP) undersökning hos 1077 deltagare inskrivna i en populationsbaserad kohortstudie. Av den ursprungliga gruppen genomgick 676 personer en upprepad undersökning 5 år senare. Vid tidpunkten för den första undersökningen hade 49% minst en cyste 2 mm i diameter. Förekomsten av nya cyster under uppföljningsperioden var 2,6% per år. Cystnärvaron var starkt relaterad till ålder; vid 75 års ålder hade 75% av deltagarna en eller flera cyster. Diskrimineringen mellan godartade och premaligna eller maligna pankreascystor är av stor betydelse för att undvika onödiga procedurer, såsom radiologiska uppföljningsundersökningar eller kirurgisk resektion.
mucinös cystisk neoplasma med äggstocksstroma (MCN)
MCN är vanliga hos medelålders kvinnor, är vanligtvis väldefinierade och är övervägande i svansen i bukspottkörteln (>90%). Jämfört med serösa cystiska tumörer är MCN större (>20 mm i diameter) och mindre talrika (vanligtvis < 6). MCNs biologiska beteende är varierande, och olika histologiska mönster samexisterar ofta i samma tumör. Tumörerna kan vara helt godartade, liksom mucinösa cystadenom eller intraduktala papillära mucinösa adenom. Vissa tumörer är borderline, som visar cellulär dysplasi, medan andra är uppriktigt maligna. Malignt cystadenokarcinom och intramedullära mucinösa karcinom kan delas upp ytterligare i icke-invasiva och invasiva typer.
(de radiologiska egenskaperna hos MCN visas i bilderna nedan.)
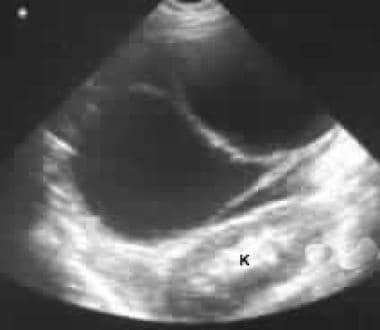 Sonogram genom vänster hypokondrium visar en stor septatmassa anterior till njuren (K).
Sonogram genom vänster hypokondrium visar en stor septatmassa anterior till njuren (K). 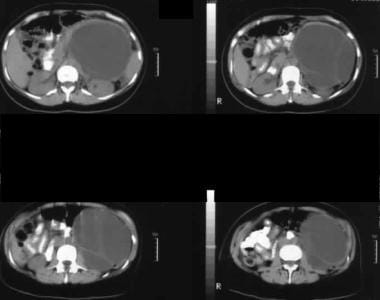 icke-förstärkta axiella CT-skanningar. Bild 1 visar en stor septatmassa i vänster hypokondrium. Notera den släta yttre konturen som är typisk för en mucinös cystisk neoplasma.
icke-förstärkta axiella CT-skanningar. Bild 1 visar en stor septatmassa i vänster hypokondrium. Notera den släta yttre konturen som är typisk för en mucinös cystisk neoplasma. intraduktal papillär mucinös neoplasma (IPMN)
på grundval av involvering av bukspottkörtelkanalen klassificeras IPMNs som antingen huvudkanal IPMN, sidogren IPMN eller blandad variant IPMN som involverar både huvudpankreasskanalen och sidogrenarna. Huvudkanalen IPMNs har ofta epitel av tarmtyp, och sidogren IPMNs har vanligtvis epitel av magtyp. Även om alla morfologiska varianter av IPMN kan utvecklas till cancer, är invasivt adenokarcinom med ursprung i gastrisk Typ IPMNs associerat med en signifikant sämre överlevnad än den som härrör från andra typer av IPMNs. Avbildningsfunktionerna är emellertid inte specifika för att differentiera de olika histologiska varianterna av IPMNs.
Sidgren IPMNs upptäcks vanligtvis hos äldre män och finns oftare i den proximala bukspottkörteln (huvud och okinaterad process). En viktig differentierande funktion mellan MCN och IPMN är visualisering av pankreatisk duktal kommunikation. Om en tydlig kommunikationskanal med bukspottkörtelkanalen visualiseras är diagnosen av sidogren IPMN nästan säker eftersom SCAs och MCNs inte kommunicerar med bukspottkörtelkanalsystemet.
trots den låga förekomsten av aggressivitet hos mucinösa cystiska lesioner 3 cm och mindre är förekomsten inte tillräckligt låg för att avvisa lesionerna helt, och noggrann granskning av avbildningsfunktionerna krävs. Dessutom behöver patienter vars tillstånd inte är lämpligt för kirurgisk hantering ofta ofta bedömningar för tillväxt och förändring av bildfunktioner.
(IPMNs ses i bilderna nedan.)
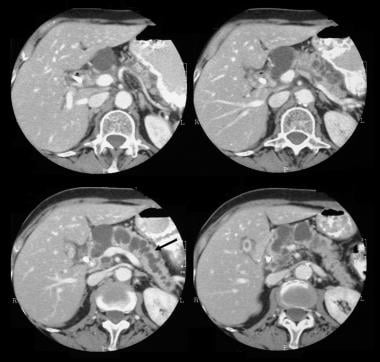 pankreatisk intraduktal papillär mucinös tumör (IPMT). Kontrastförstärkta axiella CT-skanningar genom bukspottkörteln visar en 5,5 cm cystisk tumör i bukspottkörtelhuvudet. Notera uppströms, grov dilatation av bukspottskörteln. Tillbehöret bukspottkörtelkanal är också dilaterat.
pankreatisk intraduktal papillär mucinös tumör (IPMT). Kontrastförstärkta axiella CT-skanningar genom bukspottkörteln visar en 5,5 cm cystisk tumör i bukspottkörtelhuvudet. Notera uppströms, grov dilatation av bukspottskörteln. Tillbehöret bukspottkörtelkanal är också dilaterat. 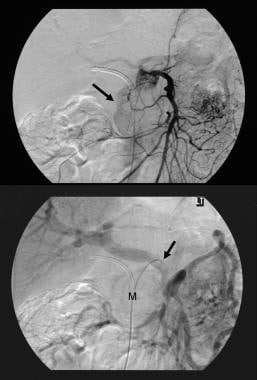 pankreatisk intraduktal papillär mucinös tumör (IPMT). (Överst) överlägset mesenteriskt angiogram visar kapillär vaskularitet i massan i bukspottkörtelhuvudet under artärfasen. (Botten) Portalens venösa fasbild visar förskjutning av Portalens venösa grenar och inneslutningen av korsningen mellan den överlägsna mesenteriska venen och portalvenen. M betecknar bukspottkörtelmassan.
pankreatisk intraduktal papillär mucinös tumör (IPMT). (Överst) överlägset mesenteriskt angiogram visar kapillär vaskularitet i massan i bukspottkörtelhuvudet under artärfasen. (Botten) Portalens venösa fasbild visar förskjutning av Portalens venösa grenar och inneslutningen av korsningen mellan den överlägsna mesenteriska venen och portalvenen. M betecknar bukspottkörtelmassan. 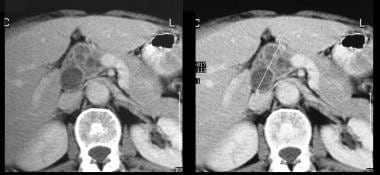 pankreatisk intraduktal papillär mucinös tumör (IPMT). Kontrastförstärkta axiella CT-skanningar genom bukspottkörteln visar en multiseptattumör i bukspottkörteln.
pankreatisk intraduktal papillär mucinös tumör (IPMT). Kontrastförstärkta axiella CT-skanningar genom bukspottkörteln visar en multiseptattumör i bukspottkörteln. 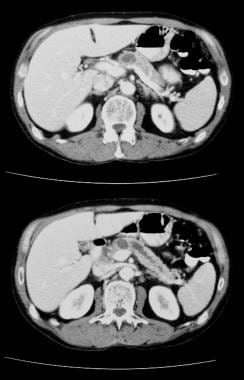 pankreatisk intraduktal papillär mucinös tumör (IPMT). Kontrastförstärkta CT-skanningar genom bukspottkörteln visar grov dilatation av bukspottkörtelkanalen. Vid operation bekräftades IPMT.
pankreatisk intraduktal papillär mucinös tumör (IPMT). Kontrastförstärkta CT-skanningar genom bukspottkörteln visar grov dilatation av bukspottkörtelkanalen. Vid operation bekräftades IPMT. serösa cystadenom
serösa cystadenom (mikrocystiska adenom) (se bilderna nedan) är de näst vanligaste cystiska tumörerna i bukspottkörteln. Den kliniska presentationen av serösa cystadenom liknar den hos mucinösa cystiska pankreatiska tumörer.
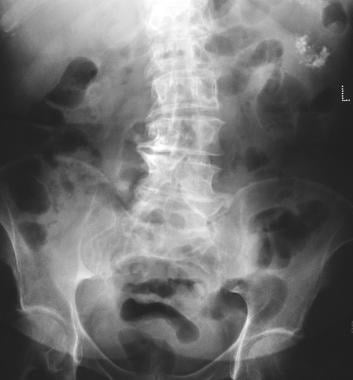 pankreatisk mikrocystisk adenom. Vanlig röntgenbild visar tumörförkalkning i ett mikrocystiskt adenom (vänster övre kvadrant). Förkalkning i det mikrocystiska adenomet presenteras som ett centralt kluster anordnat i ett sunburst-eller stellatarrangemang. Central förkalkning utvärderas bättre med CT än med radiografi.
pankreatisk mikrocystisk adenom. Vanlig röntgenbild visar tumörförkalkning i ett mikrocystiskt adenom (vänster övre kvadrant). Förkalkning i det mikrocystiska adenomet presenteras som ett centralt kluster anordnat i ett sunburst-eller stellatarrangemang. Central förkalkning utvärderas bättre med CT än med radiografi. 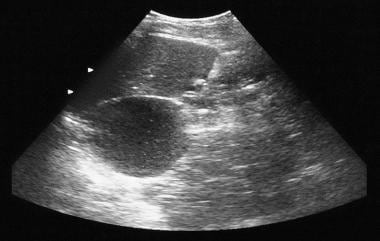 pankreatisk mikrocystisk adenom. Sonogram visar en cystisk massa i bukspottkörteln.
pankreatisk mikrocystisk adenom. Sonogram visar en cystisk massa i bukspottkörteln. 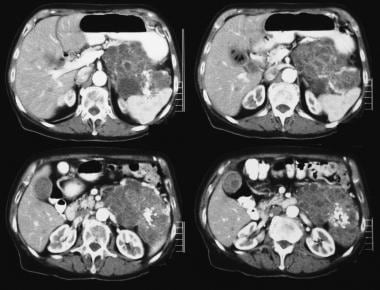 pankreatisk mikrocystisk adenom. Kontrastförstärkta axiella CT-skanningar visar en hypervaskulär tumör i bukspottkörteln med sunburstförkalkning. Notera den schweiziska ostförbättringen.
pankreatisk mikrocystisk adenom. Kontrastförstärkta axiella CT-skanningar visar en hypervaskulär tumör i bukspottkörteln med sunburstförkalkning. Notera den schweiziska ostförbättringen. på grund av ökad användning av tvärsnittsavbildning upptäcks många av dessa tumörer som ett tillfälligt, asymptomatiskt fynd.
på tvärsnittsbilder visas serösa cystadenom som många små cyster åtskilda av känsliga fibrösa septa, vilket ger dem ett bikakeutseende. Cystorna är fyllda med klar, vattnig vätska och är ofta ordnade runt ett centralt stellatärr, som kan förkalkas. På CT-skanningar är sunburst central förkalkning i en svampig massa patognomonisk av denna tumör, men detta resultat förekommer hos endast 10% av patienterna.
endoskopisk ultraljud (EUS) möjliggör bättre upplösning av bikakestrukturen än CT. Ibland kan cystorna vara stora, en funktion som gör det svårt att skilja dessa cyster från MCN.
Hypervaskularitet kan demonstreras på angiogram, och vissa tumörer uppträder med intra-abdominal blödning.
differentialdiagnoser
pancreatic pseudocyst eller pancreatic fluid samlingar
Fluid samlingar förekommer i så många som 50% av fallen av akut pankreatit. Pseudocyster ses vanligtvis som anekoiska vätskeutrymmen på sonogram, men de kan visa inre ekon om de innehåller nekrotisk vävnad eller koagel.
Avbildningsfynd som tyder på en diagnos av pseudocyst snarare än av cystisk neoplasma inkluderar följande: brist på septae, lokaliseringar, fasta komponenter eller cystväggsförkalkningar på datortomografi (CT) skanningar; hypovaskularitet på angiogram; och kommunikation mellan cyst-och bukspottkörtelkanalerna på endoskopisk retrograd kolangiopankreatografi (ERCP). De flesta pseudocyster är extrapankreatiska, medan cystiska neoplasmer i bukspottkörteln är intrapankreatiska.
pankreatisk abscess
pankreatisk abscess är vanligtvis sekundär till infektion av en pseudocyst, men i sällsynta fall kan det uppstå som ett resultat av direkt spridning från njur-eller koloninfektion. Typiskt uppträder en pankreatisk abscess 2-4 veckor efter en episod av akut pankreatit.
på bilder kan dessa abscesser likna pseudocyster. I allmänhet beror utseendet på deras ålder. I den akuta fasen kan förändringarna vara subtila, med endast förlust av normal pankreatisk kontur associerad med utplåning av bukspottskörteln och peripankreatiska vaskulära och andra mjukvävnadsutrymmen. Dessa förändringar kan vara oskiljbara från de som finns i svår akut pankreatit. I de subakuta och kroniska stadierna, när central nekros uppträder, ses vanligtvis en anekoisk eller komplex cystisk massa. En skräpnivå kan observeras i den beroende delen av abscessen. I den subakuta eller kroniska fasen är genom överföring vanligtvis bra utom när gas finns i abscessen. I närvaro av gas kan abscessen bli ekogen och kan skugga.
väggarna i subakut och kronisk pankreatisk abscess har varierande egenskaper. Väggarna kan vara tjocka, oregelbundna och väldefinierade, eller abscessen kan inte ha någon definierbar vägg alls. De sonografiska fynden är ospecifika, men i lämplig klinisk miljö kan en diagnos av en abscess föreslås och bekräftas med hjälp av perkutan aspiration eller CT.
parasitiska cystor
Echinococcus granulosis cystor och multilocularis cystor i bukspottkörteln har beskrivits, även om pankreas involvering är exceptionellt sällsynt. E. granuloscystor kan vara unilokulära, multilokulära eller komplexa cystiska.
endast vid avbildning är differentiering av dessa och andra cystiska massor svår. Serologiska tester kan vara användbara i lämplig klinisk miljö. E. multilocularis-cyster visar ett ekogent infiltrativt mönster. Denna diagnos bör underhållas i endemiska regioner när ett sådant mönster ses.
fasta och papillära epiteliala pankreatiska tumörer
fast och papillär epitelial neoplasma i bukspottkörteln kan vara fast eller cystisk. Dessa är sällsynta tumörer som ofta misstas för mucinutsöndrande tumörer eller icke-fungerande adenom.
fasta och papillära epiteliala bukspottskörteltumörer finns oftast i bukspottkörteln. De är stora, välkapslade massor med områden med blödning och nekros. På sonogram framträder de som heterogena, runda, fasta massor med ett cystiskt nekrotiskt centrum och dystrofisk förkalkning, vilket kan skugga.
Dysontogena cyster
Dysontogena cyster är hamartomatösa cyster som ofta är associerade med njurcyster, cerebellära angiom och encefaloceller. Imaging avslöjar en stor, tunnväggig cyste med en mullbärskonfiguration.
Pseudoaneurysmer
Pseudoaneurysmer är vanligtvis inte riktigt intrapankreatiska, och de kan förväxlas med en bukspottkörtelcyst. Dessa aneurysmer är en komplikation av pankreatit hos 3,5-10% av patienterna. Dopplersonografi kan visa turbulent arteriellt flöde inom en pseudoaneurysm, medan färgflödesdopplersonografi visar dubbelriktat flöde och virvlande inom den anekoiska massan. Doppler-avbildning kan tillåta preliminär identifiering av artären som matar pseudoaneurysm.
Retroperitoneal neurofibroma eller schwannoma
dessa tumörer kan vara hyperechoiska eller hypoechoiska/cystiska lesioner med sporadiska inre ekon. Detta är ett vanligt inslag i större tumörer där cystisk degeneration och blödning har inträffat. Tumörerna är retroperitoneala men kan efterlikna bukspottskörtelmassor.
pankreatisk sarkom
pankreatisk sarkom är en sällsynt tumör i de mesenkymala stödstrukturerna i bukspottkörteln. Det är en relativt sonolucent massa och kan misstas för en vätskesamling eller pseudocyst. Sonografiska resultat kan vara normala, eller sonogram kan visa en retroperitoneal massa, som är relativt sonolucent jämfört med de omgivande vävnaderna. Därför kan denna lesion förväxlas med en cystisk bukspottkörtelmassa.
pankreatiskt lymfom
primärt pankreatiskt lymfom är sällsynt. Den kliniska presentationen är inte olik den för bukspottkörtelcancer. Sonografi kan avslöja en homogen, sonolucent eller komplex massa. Dessa massor är vanligtvis eko-fattiga och kan efterlikna cystiska lesioner. Eftersom prognosen för ett bukspottkörtellymfom är gynnsam är dess differentiering från ett karcinom avgörande. Korrelationen mellan sonografiska, CT-och angiografiska fynd kan resultera i en korrekt diagnos. Men om tvivel finns kan sonografistyrd biopsi avslöja massans sanna natur.
pankreatisk acinarcellkarcinom
Pankreascellkarcinom (PACC) utgör cirka 1% av exokrina bukspottkörteltumörer. PACC är en epitelial neoplasma med bevis på acinar differentiering. Patienter med acinarcellkarcinom har en bättre prognos än patienter med adenokarcinom av duktal typ men en sämre prognos än patienter med endokrina tumörer i bukspottkörteln. På CT har PACC beskrivits på olika sätt, inklusive som en dåligt definierad tät massa; som en väldefinierad massa med central nekros; och som en cystisk massa omgiven av en tjock hypervaskulär vägg.
föredragen undersökning
MR är den föredragna tekniken för diagnos av cystiska bukspottkörteltumörer. MR är vanligtvis till hjälp för att skilja mellan pseudocyster och cystiska neoplasmer. Magnetic resonance cholangiopancreatography (MRCP) kan skildra gall-och bukspottkörtelkanalanatomi noninvasively, och det hjälper till vid diagnos av intraduktala tumörer.
ultraljud är i allmänhet den första tekniken hos en patient med epigastriska symtom. Detta är en utmärkt modalitet för diagnos av cystiska pankreasmassor. Sonografi ger också möjlighet till guidad intervention, såsom aspiration och biopsi. Dopplersonografi ger en extra fördel vid utvärderingen av hypervaskulära tumörer och vaskulär trombos/ocklusion associerad med bukspottskörteltumörer. Echo-enhanced power Doppler sonography har hög känslighet och specificitet i differentialdiagnosen av bukspottskörteltumörer.
i tvetydiga fall eller i fall där malignitet är mycket misstänkt ger EUS-FNA det bästa diagnostiska utbytet, eftersom det tillåter förvärv av cytologiska prover och cystisk vätska för analys av olika tumörmarkörer.
ibland, trots fullständig utvärdering av en cystisk massa, kan typen av cysta förbli obestämd. Även om dyra och invasiva, laparoskopisk sonografi, biopsi av cystväggen och analys av det cystiska aspiratet bidrar signifikant till differentialdiagnosen av pankreatiska cystiska lesioner.
CT visar tumörförkalkning och är en utmärkt modalitet för detektering av lokala och avlägsna metastaser. Även om CT och MR inte kan användas för att skilja mucininnehåll från bukspottskörteljuice, kommunikation mellan den cystiska lesionen och den utvidgade MPD och en utbuktande papilla med en patulös öppning är egenskaper hos IPMT. Den interna arkitekturen hos mucinösa tumörer visas minst lika bra på MR-skanningar som på CT-skanningar, med undantag för förkalkning i lesionen (vilken Mr endast har en begränsad förmåga att avslöja).
Spiral och/eller MULTISEKTION CT är utmärkta tekniker för att avbilda bukspottkörteln, vilket ger utmärkt rumslig upplösning och anatomisk detalj. Med tunn kollimation och arteriella och venösa faser och multiplanära och/eller 3-dimensionella (3D) rekonstruktioner avbildas utmärkt detalj av vaskulär anatomi; de flesta centra använder nu sällan angiografi för att bedöma bukspottskörteltumörer.
vanliga röntgenbilder erhålls ofta för att leta efter pankreatisk förkalkning. Övre GI-bariumstudier kan utföras i samband med epigastrisk smärta. Med bukspottskörteltumörer kan bariumstudier avbilda yttre förskjutning av magen och tolvfingertarmen.
begränsningar av tekniker
MR är inte universellt tillgänglig, är dyr och utgör ett problem för patienter med klaustrofobi. ACG-riktlinjerna rekommenderar försiktighet vid användning av bildbehandling för att diagnostisera cysttyp eller samtidig malignitet; noggrannheten hos MR eller MRCP vid diagnos av cysttyp är 40-50% och är 55-76% vid bestämning av godartade kontra maligna tumörer.
Visceral gas, patient habitus och operatörsberoende begränsar värdet av sonografi. Laparoskopisk ultraljud är invasiv. EUS-avbildning kan inte på ett tillförlitligt sätt skilja godartade från maligna IPMNs, och det är oklart om avbildningsegenskaper hos mucinösa lesioner med ökad malign potential är tillräckligt prediktiva för att påverka klinisk hantering. När kirurgisk histologi används som referensstandard varierar den diagnostiska noggrannheten för EUS-avbildning från 40 till 96%. En enda prospektiv studie visade att känsligheten (56%) och specificiteten (45%) av EUs-morfologin ensam för att differentiera mucinösa cyster (mucinösa cystiska neoplasmer och IPMNs) från icke-mucinösa cyster var låg, vilket resulterade i dålig total noggrannhet (51%).
vanliga röntgenbilder och övre GI-bariumstudier är ospecifika, och liknande fynd kan påträffas i en mängd olika patologier. CT bär en signifikant joniserande strålningsbörda och använder joderat kontrastmaterial med risk för anafylaksi och nefrotoxicitet.
tvärsnittsstudier, inklusive ultraljud, CT och MR, kan inte användas för att skilja mellan mucinöst cystadenom och cystadenokarcinom om inte tumören har metastaserat eller invaderat angränsande organ. Angiografi är ospecifik och invasiv. Det kräver också joderat kontrastmedium, med risk för anafylaksi och nefrotoxicitet.
uppföljning av avbildning
ACG-riktlinjer rekommenderar att cystövervakning erbjuds att kirurgiskt passa kandidater med asymptomatiska cyster som antas vara IPMNs eller MCNs. Alla kirurgiskt resekterade IPMNs kräver postoperativ övervakning, men resekterade MCN utan bukspottkörtelcancer gör det inte. MRCP är den föredragna modaliteten för övervakning; EUS kan också vara det primära övervakningsverktyget när MR-skanningar är kontraindicerade. I avsaknad av avseende funktioner som motiverar ökad övervakning eller remiss för vidare utvärdering, styr cyststorleken övervakningsintervall för förmodade IPMNs och MCN.
riktlinjer
riktlinjer för diagnos och hantering av pankreatiska cyster har publicerats av följande organisationer:
-
American College of Gastroenterology (ACG)
-
Europeiska studiegruppen för cystiska tumörer i bukspottkörteln
-
American College of Radiology (ACR)
ACG-riktlinjerna från 2018 rekommenderar magnetisk resonansavbildning (MRI) eller magnetisk resonanskolangiopankreatografi (MRCP) som den föredragna diagnostiska modaliteten på grund av deras icke-invasivitet, brist på strålning och större noggrannhet vid bedömning av kommunikation mellan huvudpankreasskanalen och cysten (vilket är ett kännetecken för sidogren IPMNs). Pankreasprotokoll datortomografi (CT) eller endoskopisk ultraljud (EUS) ansågs vara ”utmärkta alternativ” om MR är kontraindicerat. EUS fine-needle aspiration (Fna) och cystvätskeanalys bör övervägas i cystor där diagnosen är oklar och där resultaten sannolikt kommer att förändra hanteringen.
analys av cystvätska CEA kan anses skilja IPMNs och MCN från andra cysttyper, men det kan inte användas för att identifiera IPMNs och MCN med höggradig dysplasi eller bukspottkörtelcancer. IPMNs eller MCN med någon av följande funktioner bör genomgå EUS med eller utan FNA och/eller hänvisas till en tvärvetenskaplig grupp för vidare utvärdering :
-
något av följande symtom eller tecken: gulsot sekundärt till cysten, akut pankreatit sekundärt till cysten, signifikant förhöjt serum CA 19-9
-
något av följande avbildningsresultat: närvaron av en muralknut eller fast komponent antingen i cysten eller i bukspottkörtelparenkymen, utvidgning av huvudpankreaskanalen på >5 mm, en fokal utvidgning av bukspottkörtelkanalen som gäller för huvudkanalen IPMN eller en hindrande lesion, eller mucinproducerande cyster som mäter 3 cm i diameter
-
förekomsten av högkvalitativ dysplasi eller bukspottkörtelcancer på cytologi
de europeiska riktlinjerna från 2018 rekommenderar också MR som den föredragna metoden för diagnos av pankreatiska cystiska neoplasmer (PCN). Multimodalitetsavbildning bör övervägas i fall där identifiering av förkalkning är viktig, för tumörstagning eller för diagnos av postoperativ återkommande sjukdom. Noggrannheten förblir emellertid relativt låg för att identifiera den specifika typen av PCN, för att differentiera liten PCN från nonneoplastiska eller icke-epiteliala cyster eller för anslutning till duktalsystemet. CT bör övervägas i följande kliniska situationer :
-
för detektering av parenkymal, väggmålning eller central förkalkning, och speciellt vid differentiering av pseudocyster associerade med kronisk pankreatit från pankreatiska cystiska neoplasmer
-
när det finns misstanke om malignitet eller samtidig bukspottkörtelcancer och när bedömning av vaskulärt engagemang, peritoneal sjukdom eller metastatisk sjukdom krävs.
-
när det finns misstanke om postoperativ återkommande cancer i bukspottkörteln.
de europeiska riktlinjerna finner EUS användbart för att identifiera PCN med funktioner som bör övervägas för kirurgisk resektion. I likhet med MR och CT har EUS låg noggrannhet för att identifiera den exakta typen av PCN. EUs-FNA förbättrar diagnostisk noggrannhet för att differentiera mucinous kontra nonmucinous PCN, såväl som malign kontra godartad PCN, i fall där CT-eller MR-fynd är oklara. Ytterligare rekommendationer för användning av EUS-FNA inkluderar följande:
-
EUS-FNA ska endast utföras när resultaten förväntas förändra klinisk hantering
-
EUS-FNA ska inte utföras om diagnosen redan är fastställd genom tvärsnittsavbildning eller där det finns en tydlig indikation för operation
-
relativa kontraindikationer för EUS-FNA i PCN är ett avstånd på >10 mm mellan cysten och givaren, närvaron av en hög risk för blödning på grund av blödningsstörning eller användning av dubbla antiplatelet läkemedel