
en 56-årig spansktalande man presenteras för en uppdaterad spectacle Rx. Han rapporterade en 10-årig historia av minskad synskärpa i hans högra öga; men hans vänstra öga var opåverkat. När han ifrågasattes om orsaken till hans minskade skärpa sa han att han inte var säker, men kom ihåg att se en ögonläkare flera gånger när hans syn började minska. Hans medicinska historia var unremarkable, och han rapporterade att han inte tog några mediciner.
hans bäst korrigerade synskärpa mättes 20/400 O. D. och 20/20 O. S. Extraokulär motilitetstestning var normal. Konfrontation visuella fält var fulla till noggrann fingerräkning O. U. och hans elever var lika runda och reaktiva, utan afferent defekt. Amsler grid testning visade en tät central scotoma i hans högra öga. Den främre segmentundersökningen var unremarkable O. U.
på dilaterad fundusexamen var glasögonet klart i båda ögonen. Han hade små koppar med bra fälgfärgning och perfusion i båda ögonen. Undersökning av rätt makula visade ospecifik retinalpigmentepitel (RPE) fläckar (figur 1).
det fanns ingen uppenbar subretinal vätska närvarande, och den perifera retinala undersökningen var obotlig. Det vänstra ögat var normalt. Vi utförde en spektraldomän OCT (SD-OCT) scan (figur 2) samt fundus autoflorescence (FAF) (figur 3).
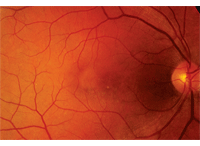
1. Fundus fotografi av vår patients högra öga visar ovanliga förändringar i hans makula. Vad representerar dessa förändringar?
ta Retina Quiz
1. Vad visar SD-OCT?
a. ockult neurosensorisk frigöring.
B. ockult koroidal neovaskularisering (CNV).
c. Polypoidala koroidala lesioner.
D. förlust av fotoreceptorintegritetslinjen (PIL).
2. Vad avslöjar FAF?
a. ockult CNV.
b. ospecifik RPE-atrofi.
c. tråg avgränsningslinje.
D. förlust av RPE sekundär till lipofuscinackumulering.
3. Vad är den mest troliga diagnosen?
a. Stargardts makulära dystrofi (SMD).

2. En horisontell skiva genom makula av vår patients högra öga på SD-oktober.
B. löst idiopatisk central serös koroidopati (ICSC).
C. ockult CNV.
d. Polypoid koroidal vaskulopati.
4. Hur ska denna patient hanteras?
a. Observation tillsammans med skyddande ögonslitage.
b.Avastin (bevacizumab, Genentech) eller Lucentis (ranibizumab, Genentech).
C. fotodynamisk terapi (PDT).
D.laserterapi.
för svar, se nedan.
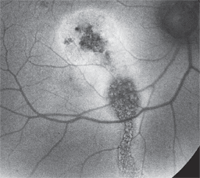
3. Fundus autoflorescence resultat av vår patients rätt makula. Vad märker du?
diskussion
baserat på fundusundersökningen av vår patients högra öga var det svårt att förklara varför han inte kunde se bättre än 20/400. Det verkade faktiskt inte vara en 20/400 makula; det fanns ingen uppenbar subretinal vätska eller något makulärt ödem som kunde uppskattas baserat på den kliniska undersökningen. Vi noterade dock några ospecifika RPE-förändringar, inklusive en cirkulär, gul-framträdande förändring som ligger temporär till fovea. Denna presentation såg också platt ut och passade inte in i någon igenkännbar klinisk diagnos. Utan några tydliga svar utförde vi en
SD-OCT och FAF. De diagnostiska testerna avslöjade några överraskande resultat.
SD-OCT gav den första riktiga ledtråden om vad som påverkade denna patient. Först utesluter vi de relevanta negativen; vi såg ingen subretinal vätska, retinalavskiljningar, CME eller andra uppenbara förändringar. Faktum är att SD-OCT vid första anblicken såg ganska normalt ut.
men vid närmare granskning verkar det allt annat än normalt. Strax ovanför (eller främre) RPE finns en mörkare vit linje som representerar korsningen mellan fotoreceptorns inre och yttre segment. Denna linje kallas fotoreceptorintegritetslinjen, och den är ofullständig i vår patients högra öga. Börjar på vardera kanten av SD-OCT-skanningen, PIL är lätt placerad och kan följas till strax utanför fovea. Sedan slutar det. Detta förklarar varför vår patient ser 20/400 od-han har inga fotoreceptorer i sin makula. Men varför?
FAF ger den sista ledtråden. FAF är en icke-invasiv fotografisk metod för att dokumentera patologiska retinala förändringar. Mer specifikt använder den de fluorescerande egenskaperna hos lipofuscin för att studera retinal sjukdom in vivo. Det används oftast hos patienter med AMD där lopofuscinackumulering är en markör för retinal toxicitet och sjukdomsprogression. Andra sjukdomar kan också visa hypo-eller hyperfluorescerande förändringar, beroende på retinaltillståndet.
i vår patient är FAF-bilden ganska slående. Det finns en central zon av RPE-atrofi, vilket motsvarar det område som ses på SD-OCT där pilen saknades. Dessutom finns det en linjär zon av RPE-atrofi som sträcker sig bakåt till den underlägsna näthinnan. Detta representerar en gammal flytande tråglinje. Vi kan postulera att vår patient hade en kronisk serös avskiljning som involverade hans makula. Sedan, med tiden, förlängdes vätskan sämre. Vätskan torkade så småningom upp, men inte innan den orsakade ärrbildning och atrofi av hans makula, samt skapade tråglinjen som kan ses på FAF. Anmärkningsvärt är detta resultat praktiskt taget osynligt på den kliniska undersökningen.
så vad orsakade vätska och makula ärrbildning? Mer än troligt orsakades dessa resultat av ICSC. Kliniskt är kännetecknet för ICSC en neurosensorisk näthinneavlossning som vanligtvis involverar makula.1 vanligtvis påverkar det annars friska patienter mellan 20 och 45 år. Män är också fem till 10 gånger mer benägna att utveckla ICSC än kvinnor. Tillståndet är vanligtvis förknippat med känslomässig stress och ses ofta hos patienter som uppvisar prestationsorienterade ”typ A”-personligheter.1 sjukdomen är vanligtvis självbegränsande med en utmärkt visuell prognos. Men inte alla svarar med ett framgångsrikt resultat, som var fallet med vår patient. Faktum är att återfall utvecklas hos en tredjedel till hälften av patienterna med ICSC (vanligtvis inom ett år), och 10% av patienterna upplever tre eller flera episoder.
vid denna tidpunkt kunde vi inte göra mycket för vår patient annat än att rekommendera skyddande ögonslitage för hans goda öga. Skadorna från sjukdomen har gjorts, och tyvärr kan ingenting återställa fotoreceptorerna. Vi förklarade resultaten och bad honom att återvända för årliga uppföljningar.
Retina Quiz svar: 1) d; 2) c; 3) b; 4) en.
1. Gass JD. Stereoskopisk atlas av makulär sjukdom: diagnos och behandling, 4: e upplagan. St. Louis: Mosby; 1997: 52-70.