baggrund
diskontinuitet er en uheldig, men nødvendig virkelighed af hospitalsbehandling. Ingen udbyder kan blive på hospitalet døgnet rundt, så patienter vil uundgåeligt blive passet af mange forskellige udbydere under indlæggelse. Sygeplejersker skifter skift hver 8.til 12. time, og især på undervisningsinstitutioner kan flere læger være ansvarlige for en patients pleje på forskellige tidspunkter af dagen. Denne diskontinuitet skaber muligheder for fejl, når klinisk information ikke overføres nøjagtigt mellem udbydere. Som en forfatter udtrykte det, ” for alle, der har set børn lege ‘telefon’…det iboende potentiale for fejl i signouts er indlysende.”Problemerne ved udlevering af pleje har fået mere opmærksomhed siden 2003 gennemførelsen af regler, der begrænser housestaff duty timer, hvilket har ført til større diskontinuitet blandt hjemmehørende læger.
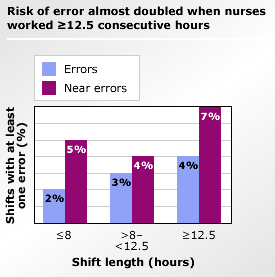
kilde: Scott LD, Rogers Ae, Jang Y. effekter af kritiske plejesygeplejeres arbejdstid på årvågenhed og patienters sikkerhed. Er J Crit Pleje. 2006;15:30-37.
processen med at overføre ansvaret for pleje kaldes “overdragelse” med udtrykket “signout”, der bruges til at henvise til handlingen med at transmittere information om patienten. (Denne Primer vil diskutere afleveringer og tilmeldinger i forbindelse med overførsler af pleje under indlæggelse. For information om sikkerhedsspørgsmål på tidspunktet for udskrivning på hospitalet, se de relaterede bivirkninger til Patientsikkerhedsgrunning efter udskrivning på hospitalet.)
Handoffs og signouts er blevet knyttet til uønskede kliniske hændelser i Indstillinger lige fra akutafdelingen til intensivafdelingen. En undersøgelse viste, at det at blive plejet af en dækkende beboer var en risikofaktor for uønskede hændelser, der kunne forebygges; for nylig har kommunikationsfejl mellem udbydere vist sig at være en førende årsag til forebyggelig fejl i undersøgelser af lukkede fejlbehandlingskrav, der påvirker akutlæger og praktikanter. Den tilsyneladende enkle handling at kommunikere en nøjagtig medicinliste er en velkendt fejlkilde. For at afværge dette problem er hospitaler forpligtet til at “forene” medicin på tværs af plejekontinuumet. (For mere information, se den relaterede Primer ” Medicinafstemning.”)
implementering af effektive Handoff-og Signout-protokoller
retningslinjer for sikre handoffs fokuserer på standardisering af signout-mekanismen. Bestræbelser på at forbedre kvaliteten af kliniske afleveringer skal forbedre kvaliteten af både skriftlige og verbale signouts. Ud over nøjagtige og komplette skriftlige signouts, effektive afleveringer kræver et miljø uden afbrydelser og distraktioner, giver klinikeren, der modtager signout, mulighed for at lytte aktivt og deltage i en diskussion, når det er nødvendigt. Den sædvanlige I-PASS-undersøgelse viste, at i en undervisningshospitalindstilling, implementering af et standardiseret handoff—bundt—som omfattede en mnemonic til standardiserede mundtlige og skriftlige signouts, træning i afleveringskommunikation, fakultetets udvikling, og bestræbelser på at sikre bæredygtighed-reducerede markant forekomsten af forebyggelige bivirkninger forbundet med afleveringer. I-PASS mnemonic står for:
- sygdom sværhedsgrad: sammendrag af et ord af patientskarphed (“stabil”, “iagttager” eller “ustabil”)
- patientoversigt: kort oversigt over patientens diagnoser og behandlingsplan
- handlingsliste: opgaveposter, der skal udfyldes af klinikeren, der modtager signout
- situationsbevidsthed og beredskabsplaner: anvisninger, der skal følges i tilfælde af ændringer i patientens status, ofte i et “hvis-så”—format
- syntese efter modtager: en mulighed for modtageren til at stille spørgsmål og bekræfte planen for pleje
I-PASS signout-formatet betragtes som guldstandarden for effektiv signout-kommunikation mellem læger og har også vist sig at forbedre kvaliteten af sygeplejehåndteringer.
nuværende kontekst
den fælles Kommission kræver, at alle sundhedsudbydere “implementerer en standardiseret tilgang til afleveringskommunikation, herunder en mulighed for at stille og svare på spørgsmål” (2006 National Patient Safety Goal 2e). Den fælles Kommissions nationale Patientsikkerhedsmål indeholder også specifikke retningslinjer for afleveringsprocessen, mange hentet fra andre højrisikoindustrier:
- interaktiv kommunikation
- opdateret og nøjagtig information
- begrænsede afbrydelser
- en proces til verifikation
- en mulighed for at gennemgå alle relevante Historiske data
Akkrediteringsrådet for Kandidatmedicinsk uddannelse kræver også, at opholdsprogrammer opretholder formelle uddannelsesprogrammer i afleveringer og plejeovergange.