Gefäßfehlbildungen sind angeborene Fehlbildungen von Kapillaren, Venen, Lymphgefäßen oder Arterien, allein oder in Kombination. Diese Läsionen sind nicht durch Endothelproliferation oder Involution gekennzeichnet. Stattdessen sind sie durch proportionales Wachstum und mögliches schnelles Wachstum in der Umgebung von Trauma, Infektion oder hormonellen Veränderungen gekennzeichnet. Gefäßfehlbildungen sind angeboren, was bedeutet, dass sie bei der Geburt vorhanden sind. Die meisten werden im Säuglingsalter diagnostiziert, obwohl einige später in der Kindheit bemerkt werden, wie im Fall einer lymphatischen Fehlbildung, die nach einer viralen Infektion der oberen Atemwege auftritt. Diese Läsionen können auch durch die Flussrate und Größe der lymphatischen zystischen Komponenten unterschieden werden, wie im Bild unten zu sehen ist.
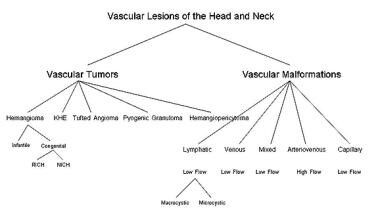 Klassifikation von vaskulären Läsionen des Kopfes und Halses.
Klassifikation von vaskulären Läsionen des Kopfes und Halses. Die Diagnose wird häufig durch eine gründliche Anamnese und körperliche Untersuchung gestellt. Das Alter, in dem die Läsion bemerkt wurde (angeboren), das Fehlen eines proliferativen Wachstums, eine subtile Farbunterscheidung vom normalen Gewebe und die Kompressibilität deuten auf die Diagnose einer Gefäßfehlbildung hin. Wenn die Läsion schnell gewachsen ist, ist es sinnvoll, auslösende Ereignisse wie Erkrankungen der oberen Atemwege oder lokale Traumata zu untersuchen. Palpieren für einen Nervenkitzel oder Pulsation und Auskultation für einen Bruit ist ebenfalls nützlich.
Nach Anamnese und körperlicher Untersuchung ist die radiologische Untersuchung oft der nächste Schritt, um Gefäßfehlbildungen von Gefäßtumoren zu unterscheiden und das Ausmaß der Läsion abzubilden.
Kapillarfehlbildungen
Kapillarfehlbildungen sind angeborene Anomalien der kapillaren und / oder kleinen Venenentwicklung. Sie treten am häufigsten in der papillären und oberflächlichen retikulären Dermis auf. Kapillare Fehlbildungen sind Low-Flow-Läsionen. Sie treten bei 0, 3% der Neugeborenen auf und sollten von den häufigeren Makulaflecken der Kindheit unterschieden werden, die mit der Zeit verblassen. Nevus flammeus, auch Storchenbisse oder Engelsküsse genannt, sind eine Ansammlung von Kapillaren in der Nähe der Hautoberfläche, die häufig in der Nähe des Nackens oder im Gesicht zu finden sind. Sie treten bei bis zu einem Drittel der Säuglinge auf und lösen sich normalerweise ohne Eingriff auf.
Untersuchungen zeigen, dass kapillare Fehlbildungen auf eine R183Q-Mutation im GNAQ-Gen zurückzuführen sind, wobei diese Anomalie bei 90% dieser nicht-syndromisch auftretenden Fehlbildungen und beim Sturge-Weber-Syndrom auftritt.
Präsentation und körperliche Untersuchung
Kapillarfehlbildungen der Kopf- und Halsregion treten normalerweise bei der Geburt als rosa Makula-Läsion auf und können in der Verteilung des Trigeminusnervs auftreten. Diese können mit zunehmendem Alter des Kindes verblassen oder dunkler werden. Bestimmte kapillare Fehlbildungen, die sich bei der Geburt manifestieren und nicht verblassen, werden als Portweinflecken bezeichnet. Dies sind dunkelrote, erhabene Läsionen, die während des gesamten Lebens des Individuums bestehen bleiben. Viele kapillare Fehlbildungen sind beim Abtasten leicht gummiartig.
Komplikationen
Das Sturge-Weber-Syndrom verdient besondere Erwähnung bei jeder Diskussion von Kapillarfehlbildungen. Portweinflecken in der Verteilung der ersten Abteilung (V1) oder der zweiten Abteilung (V2) des Trigeminusnervs sind ein Merkmal dieser seltenen autosomal dominanten Erkrankung. Bestimmte Subtypen dieser Erkrankung sind mit vaskulären Läsionen des Zentralnervensystems (wie leptomeningealen Kapillarfehlbildungen, Venenfehlbildungen oder AVMs) sowie mit Läsionen des Auges, einschließlich Glaukom, verbunden. Diese Kinder können Anfälle und Lern- oder Verhaltensschwierigkeiten haben. Patienten mit kapillaren Fehlbildungen des Gesichts rechtfertigen eine Untersuchung auf Sturge-Weber-Syndrom, einschließlich Bildgebung des Gehirns und ophthalmologische Untersuchung. Patienten, bei denen der Verdacht auf ein Sturge-Weber-Syndrom besteht, sollten sowohl an einen Neurologen als auch an einen Augenarzt überwiesen werden. Das Klippel-Trenaunay-Weber-Syndrom ist auch mit Portweinflecken, Venenfehlbildungen und Hypertrophie der assoziierten Extremität verbunden.
Mehrere andere genetische Erkrankungen sind mit Kapillarfehlbildungen verbunden, einschließlich erblicher hämorrhagischer Teleangiektasien (HHT) und Ataxie-Teleangiektasien. HHT ist mit Schleimhautläsionen und viszeralen Läsionen verbunden, die leicht bluten. Ataxie-Teleangiektasie ist mit einer Funktionsstörung des Zentralnervensystems, einer kutanen Teleangiektasie und einem Immunkompromiss verbunden. Trotz dieser genetischen Bedingungen und ihrer ungewöhnlichen Manifestationen sind die häufigsten Komplikationen von Kapillarfehlbildungen kosmetisch.
Behandlung
Die Lasertherapie ist die häufigste Intervention bei der routinemäßigen Kapillarfehlbildung. Von den verfügbaren Lasern ist die PDL am weitesten verbreitet. Die Wellenlänge der PDL erlaubt, dass die Energie durch Hämoglobin innerhalb der Verletzung eher als überliegendes und umgebendes normales Gewebe absorbiert wird und hat eine 50-70% Antwortrate. Der Nd: YAG-Laser hat Anwendung bei der Behandlung der Schleimhautläsionen von HHT gefunden.
Venöse Fehlbildungen
Venöse Fehlbildungen treten bei 1-4% der Bevölkerung auf. Sie können sich in der Epidermis / Dermis oder in Muskeln oder Knochen befinden. Histologisch bestehen diese Läsionen aus ektatischen, schlecht organisierten Venenkanälen, die ein normales Endothel aufweisen und denen die normale Architektur der glatten Muskulatur fehlt, die normalerweise die Venen umgibt. Stattdessen sind Muskelzellen unorganisiert angeordnet. Venöse Fehlbildungen sind Low-Flow-Läsionen.
Präsentation
Venöse Fehlbildungen sind bei der Geburt vorhanden, obwohl nicht alle klinisch evident sind. Sie sind die häufigste Art von Gefäßfehlbildungen. Die meisten sind asymptomatische Schwellungen, die einen bläulichen Farbton haben, komprimierbar und nicht pulsierend sind und keinen tastbaren Nervenkitzel oder hörbaren Bruit haben. Einige Läsionen haben tastbare Phlebolithen in ihnen, ein diagnostisches Kennzeichen der venösen Fehlbildung. Wenn sie sich im Kopf und Nacken befinden, nehmen einige Läsionen mit Kompression der ipsilateralen Jugularvene zu. Das Valsalva-Manöver kann auch die Größe der Läsion erhöhen, ebenso wie jeder Zustand mit hohem Herzzeitvolumen.
Die häufigsten Stellen für die Beteiligung an Kopf und Hals sind der Massetermuskel, die Haut, die Lippen / Mundschleimhaut und der Unterkiefer. Unterkieferläsionen können mit Lockerung der Zähne oder Blutungen auftreten. Läsionen können auch in der Augenhöhle auftreten und Exophthalmus und Sehstörungen verursachen. Die folgenden Bilder zeigen eine auffällige venöse Fehlbildung von Kopf und Hals nach mehreren Resektionen und Embolisationen.
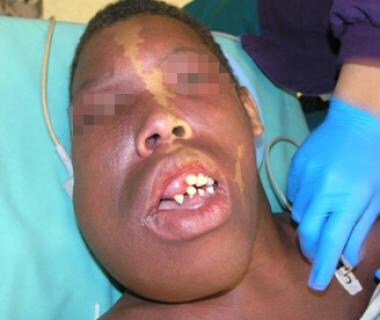 Venöse Fehlbildung von Kopf und Hals bei einem Jugendlichen.
Venöse Fehlbildung von Kopf und Hals bei einem Jugendlichen. 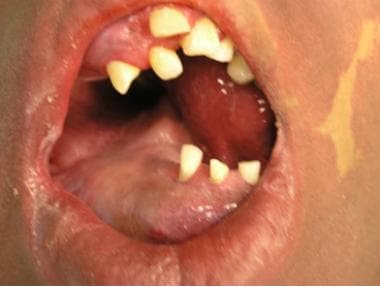 Intraorale Komponente der venösen Fehlbildung bei demselben Patienten im obigen Bild.
Intraorale Komponente der venösen Fehlbildung bei demselben Patienten im obigen Bild. 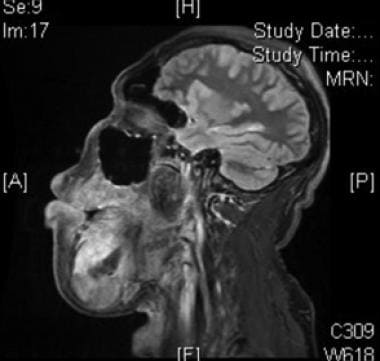 Sagittale fettunterdrückte T1-Postkontrast-MRT von Venenfehlbildungen bei demselben Patienten in den 2 obigen Bildern.
Sagittale fettunterdrückte T1-Postkontrast-MRT von Venenfehlbildungen bei demselben Patienten in den 2 obigen Bildern. Die radiologische Untersuchung wird verwendet, um die Diagnose einer venösen Fehlbildung zu bestätigen und zwischen diesen Läsionen und anderen vaskulären Anomalien zu unterscheiden. Phlebolithen sind oft auf normalem Film sichtbar und sind wahrscheinlich das Ergebnis eines trägen, abnormalen Flusses durch die ektatischen Kanäle der Läsion. Die MRT zeigt eine hyperintensive Läsion an T2, die sich mit dem Kontrast an T1 in den Gefäßkanälen verstärkt (im Gegensatz zu lymphatischen Missbildungen, siehe unten) und Strömungshohlräume aufweist, in denen sich Phlebolithen befinden.
Komplikationen
Venöse Fehlbildungen können eine Vielzahl von Komplikationen verursachen. Selbst kleine Läsionen können schmerzhaft sein. Dies ist wahrscheinlich sekundär zur Bildung von Phlebolithen. Läsionen können auch infiziert werden, ebenso wie Blutgerinnsel, die sich in den abnormalen Gefäßkanälen bilden. Kosmetische Probleme können bei großen Läsionen auftreten, die Konturanomalien der Weichteile und des Knochenskeletts von Gesicht und Hals verursachen.
Behandlung
Wenn die Läsion klein ist und die Symptome fehlen oder minimal sind, sind Beruhigung und Beobachtung wahrscheinlich die beste Behandlung. Für Läsionen, die ein höheres Maß an Intervention rechtfertigen, gibt es im Wesentlichen 2 Modalitäten, die beide häufig in Kombination verwendet werden: Sklerotherapie und chirurgische Exzision.
Die chirurgische Entfernung begrenzter Läsionen ist manchmal eine ausgezeichnete Wahl für die Erstbehandlung. Sklerotherapie kann auch als eine einzige Modalität für kleine Läsionen verwendet werden. Leider infiltrieren viele venöse Fehlbildungen des Kopfes und des Halses viele Gewebeebenen und sind eng mit lebenswichtigen Nerven und Gefäßen verbunden. Aus diesem Grund wird die chirurgische Exzision häufig als Debulking-Verfahren nach der Sklerotherapie eingesetzt.
Bisher wurden die verschiedenen Sklerosierungsmittel in keinen prospektiven Studien verglichen. Die am häufigsten verwendeten Sklerosierungsmittel für venöse Missbildungen sind Ethanol und Natriumtetradecylsulfat (STS), obwohl Doxycyclin ein anderes verwendetes Mittel ist. Diese Mittel werden direkt in die Läsionen injiziert, oft mit sonographischer, fluoroskopischer oder MRT-Führung und oft in mehreren Einstellungen, da die Missbildungen groß sind und zur Rekanalisierung neigen.
Es wurden Berichte über die sichere und wirksame Verwendung von Ethanol zur Behandlung von Venenfehlbildungen veröffentlicht. Ethanol ist kostengünstig und einfach zu verabreichen. Es ist jedoch schmerzhaft und erfordert eine Vollnarkose. Um die Exposition des Endothels der Läsion gegenüber dem Ethanol zu erhöhen, kann eine Begrenzung des venösen Abflusses erforderlich sein (manuelle oder Gummibandkompression). Komplikationen der Ethanol-Sklerotherapie sind Schmerzen, Hautnekrose, vorübergehende Neuropathie, Blutungen, Nierentoxizität, Herzstillstand und Anaphylaxie. STS hat im Vergleich zu Ethanol eine geringere Inzidenz schwerwiegender Nebenwirkungen, kann jedoch auch weniger wirksam sein. Bleomycin ist ein neueres Mittel, das zur Sklerotherapie verwendet wurde.
Lymphatische Missbildungen
Wie bei anderen Gefäßfehlbildungen sind lymphatische Missbildungen bei der Geburt vorhanden und von nicht proliferierendem Endothel ausgekleidet. Mehr als 50% werden bei der Geburt und 90% im Alter von 2 Jahren erkannt. Sie können überall im Körper auftreten, obwohl die Kopf- und Halsregion am häufigsten betroffen ist. Lymphatische Fehlbildungen sind Low-Flow-Läsionen und können als Kombinationen von lymphatischen und venösen Gefäßen vorliegen, in diesem Fall werden sie als venös-lymphatische Fehlbildungen bezeichnet. Ältere Literatur bezieht sich auf lymphatische Missbildungen mit Namen wie „zystisches Hygrom“ und „Lymphangiom.“ Diese Begriffe sollten aufgegeben werden, da sie Tumormerkmale implizieren, die diese Läsionen nicht besitzen. Lymphatische Missbildungen wachsen normalerweise entsprechend dem Patienten, können sich jedoch infolge einer Infektion, eines Traumas oder einer hormonellen Störung schnell ausdehnen.
Lymphatische Fehlbildungen können makrozystisch, mikrozystisch oder eine Kombination sein. Mikrozystische Läsionen bestehen aus kleinen zystischen Räumen mit einem Durchmesser von weniger als 1 cm. Obwohl sie überall im Kopf und Hals auftreten können, treten mikrozystische Läsionen am häufigsten höher auf als der M. mylohyoideus in der Mundhöhle oder im Oropharynx. Sie können auch im Parotis- und präepiglottischen Raum vorhanden sein. Makrozystische Läsionen bestehen aus größeren zystischen Räumen und treten normalerweise tiefer im Nacken auf. Ob mikrozystisch oder makrozystisch, lymphatische Missbildungen enthalten eosinophile und proteinhaltige Flüssigkeit. Die Gefäße sind von abnormalen Ansammlungen glatter und gestreifter Muskeln umgeben.
Darstellung
Mikrozystische lymphatische Fehlbildungen bestehen aus klaren Vesikeln im Unterhautgewebe und in den Muskeln. Diese kleinen zystischen Strukturen verschmelzen zu etwas festen Läsionen, die das umgebende normale Gewebe infiltrieren. Diese Läsionen treten am häufigsten oberhalb des M. mylohyoideus auf, beispielsweise in der Mundhöhle (siehe Bild unten). Makrozystische Läsionen sind häufiger weicher und leichter komprimierbar. Sie erscheinen häufig unter bläulich verfärbter Haut und als durchscheinende Schwellungen, wenn sie chirurgisch exponiert werden. Sie sind in der Regel weniger infiltrativ in das umgebende normale Gewebe. Alle Patienten mit lymphatischen Missbildungen des Kopfes und des Halses sollten eine Bildgebung der Läsion und, falls die Läsion im unteren Hals vorhanden ist, auch der Brust haben, um eine Thoraxbeteiligung zu untersuchen.
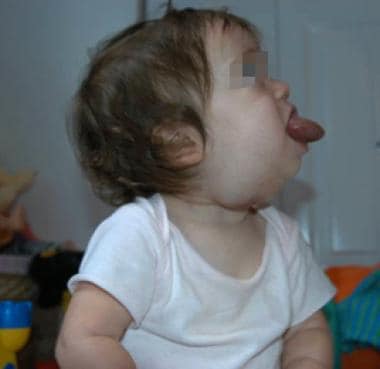 Mikrozystische lymphatische Fehlbildung der Zunge und des Mundbodens.
Mikrozystische lymphatische Fehlbildung der Zunge und des Mundbodens. Große lymphatische Missbildungen werden oft in utero während der Routine-Sonographie bemerkt. Diese Läsionen können durch MRT, normalerweise im zweiten Trimester, weiter definiert werden. Mikrozystische Läsionen treten als isodense und infiltrative Läsionen auf. Makrozystische Läsionen weisen eine ringartige Randverstärkung auf und sind stark vom umgebenden normalen Gewebe abgegrenzt. Bei großen Läsionen, die in utero bemerkt werden, ist ein Atemwegskompromiss besorgniserregend. Diese Patienten und ihre Mütter benötigen möglicherweise einen nicht routinemäßigen Lieferort und -methode. Eine ex utero intrapartale Behandlung (Austrittsverfahren) kann erforderlich sein, um die Atemwege des Patienten während der Entbindung zu kontrollieren. Bei diesem Verfahren wird der Patient teilweise aus der Gebärmutter entlassen und in der Plazentazirkulation gehalten, bis ein endgültiges Atemwegsmanagement erreicht ist. Die Interventionen reichen von einfacher Laryngoskopie und Intubation über flexible oder starre Bronchoskopie und Intubation bis hin zu chirurgischen Atemwegen (Tracheotomie).
Es wurde ein Staging-System für lymphatische Missbildungen vorgeschlagen, das auf der Lokalisation oberhalb oder unterhalb des Zungenbeins basiert und ob die Läsion einseitig oder bilateral ist. Einseitige infrahyoide Läsionen haben die besten Ergebnisse bei chirurgischen Eingriffen.
Komplikationen
Viele mögliche Komplikationen können durch lymphatische Missbildungen entstehen, einschließlich Atemwegserkrankungen, Infektionen und Entstellungen. Atemwegskompromisse kann bei der Geburt als Folge einer Obstruktion durch den Masseneffekt der Läsion auftreten. Darüber hinaus kann ein Atemwegskompromiss auftreten, wenn sich die Läsion schnell vergrößert, wie dies bei Infektionen, Traumata oder hormonellen Störungen der Fall ist. Große Läsionen können sekundäre Störungen des Knochen- und Weichteilwachstums verursachen, was zu Entstellungen führt.
Komplikationen können auch sekundär zur Behandlung auftreten. Chirurgische Exzision ist mit Narbengewebe sowohl intern als auch innerhalb der Haut verbunden, zusätzlich zu oft eng beteiligten Gefäßen und Nerven gefährdet. Die Sklerotherapie ist mit einer Schwellung nach der Behandlung verbunden, die die Atemwege und / oder das Schlucken beeinträchtigen kann und eine Intervention erfordert. Aus diesem Grund (und weil mit dem Eingriff erhebliche Schmerzen verbunden sind) wird die Sklerotherapie häufig im Krankenhaus unter Vollnarkose durchgeführt, und die Patienten werden in der Regel 24 Stunden lang auf Schwellungen und Atembeschwerden beobachtet.
Behandlung
Die ideale Behandlungsstrategie für lymphatische Missbildungen hängt von zahlreichen Faktoren ab, einschließlich des Ortes der Läsion und ihres Ausmaßes der Infiltration in normales Gewebe, ob mikrozystisch oder makrozystisch, und der Komplikationen, die für diese bestimmte Läsion auftreten oder vorhergesagt werden. Wie bei Gefäßfehlbildungen gibt es im Wesentlichen 2 Hauptbehandlungsstrategien außer der Beobachtung: chirurgische Exzision und Sklerotherapie.
Die chirurgische Exzision ist eine ideale Behandlung für die Läsionen, die zugänglich sind. Zuvor unbehandelte makrozystische Läsionen sind die besten Kandidaten für diesen Ansatz. Sie sind oft niedriger im Nacken (unterhalb des M. mylohyoideus), weniger infiltrativ und leichter durch Gewebeebenen chirurgisch zu folgen, wenn sie mit ihren mikrozystischen Gegenstücken verglichen werden. Sie können jedoch eng mit neurovaskulären Strukturen im Nacken verbunden sein (siehe die Bilder unten).
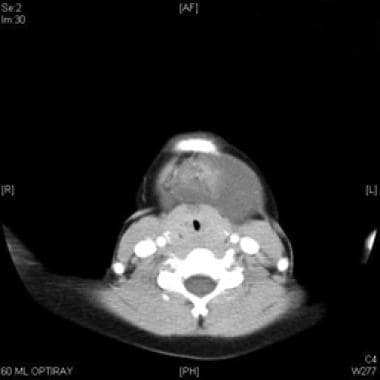 Axiale CT mit Kontrast der makrozystischen lymphatischen Malformation inferior zum M. mylohyoideus.
Axiale CT mit Kontrast der makrozystischen lymphatischen Malformation inferior zum M. mylohyoideus. 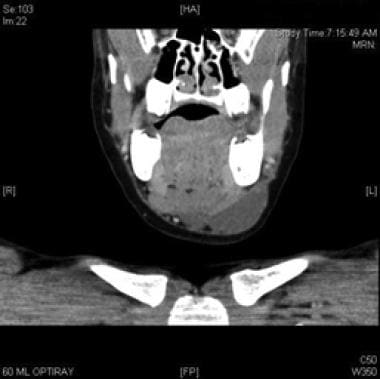 Koronaler CT-Scan mit Kontrast der makrozystischen lymphatischen Fehlbildung, die dem Mylohyoidmuskel unterlegen ist.
Koronaler CT-Scan mit Kontrast der makrozystischen lymphatischen Fehlbildung, die dem Mylohyoidmuskel unterlegen ist. 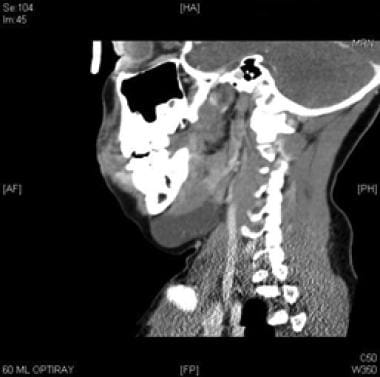 Sagittale CT mit Kontrast der makrozystischen lymphatischen Fehlbildung, die dem Mylohyoidmuskel unterlegen ist.
Sagittale CT mit Kontrast der makrozystischen lymphatischen Fehlbildung, die dem Mylohyoidmuskel unterlegen ist. 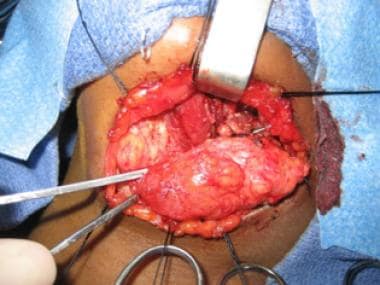 Intraoperative Ansicht der makrozystischen Lymphfehlbildung. Der digastrische Muskel ist in der Mitte der Wunde sichtbar.
Intraoperative Ansicht der makrozystischen Lymphfehlbildung. Der digastrische Muskel ist in der Mitte der Wunde sichtbar. 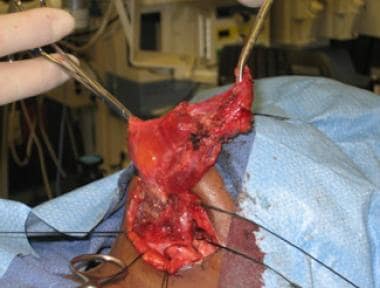 Intraoperative Ansicht der makrozystischen Lymphfehlbildung.
Intraoperative Ansicht der makrozystischen Lymphfehlbildung. Die chirurgische Exzision ist auch die Behandlung der Wahl für mikrozystische Läsionen, da diese mit einer Sklerotherapie schwieriger, wenn nicht unmöglich zu behandeln sind. In diesen Fällen ist eine begrenzte Exzision häufig die Regel, da die Läsionen infiltrativer sind, keine eindeutigen Ebenen haben, die sie vom normalen Gewebe trennen, und oft zu sehr an lebenswichtigen Strukturen beteiligt sind, um eine vollständige Exzision zu ermöglichen. CO2 und Nd:YAG-Laser wurden verwendet, um eine begrenzte Exzision dieser schwierigen Läsionen zu erleichtern.
Die Sklerotherapie ist eine ausgezeichnete Behandlungsoption für makrozystische Läsionen, deren Entfernung lebenswichtige Strukturen gefährdet, oder für Patienten, die schlechte chirurgische Kandidaten sind. Obwohl nicht „heilend“, da die Läsion nicht entfernt wird, erreichen die meisten Patienten eine 50% ige oder größere Verringerung der Größe der Läsion. Fanden heraus, dass 87,5% der Patienten eine gewisse positive Reaktion auf die Sklerotherapie hatten und nur 12.5% mussten anschließend operiert werden. Diese Autoren schlussfolgern, dass die Sklerotherapie eine geeignete Erstlinientherapie für makrozystische lymphatische Missbildungen sein kann. Viele Läsionen erfordern nur eine Behandlungssitzung, obwohl es nicht selten ist, die Sitzung zu wiederholen, sollte das anfängliche Ergebnis unbefriedigend sein.
Zahlreiche Wirkstoffe wurden und werden zur Sklerotherapie eingesetzt, darunter Ethanol, STS, Bleomycin und OK-432 (ein lyophilisierter Stamm von Streptococcus pyogenes der Gruppe A, der mit Benzylpenicillin inkubiert wurde). OK-432 und Bleomycin sind die am häufigsten verwendeten Mittel. Es wurde gezeigt, dass OK-432 in den Lymphkanälen der Läsion verbleibt und im Vergleich zu anderen Wirkstoffen mit weniger Fibrose in den umgebenden normalen Geweben assoziiert ist. Darüber hinaus ist OK-432 mit einem günstigeren Nebenwirkungsprofil verbunden als Bleomycin. Die häufigsten Nebenwirkungen sind Pyrexie, lokale Schmerzen und Erytheme, obwohl größere Komplikationen wie Ödeme und Atemwegserkrankungen möglich sind. Bleomycin ist zusätzlich zur Schwellung mit einer Lungentoxizität verbunden.
Letztendlich hängt die Wahl der Interventionen von der jeweiligen Läsion und den Vorlieben des Arztes und der Eltern ab, zusätzlich zu den besonderen Fähigkeiten des behandelnden Arztes. Bei Patienten mit minimaler Funktionsstörung kann die Beobachtung allein ausreichen, da einige Berichte auf eine vollständige Regression ohne Intervention hinweisen.
Arteriovenöse Fehlbildungen
Arteriovenöse Fehlbildungen (AVMs) sind Läsionen mit hohem Durchfluss, die ein Rangieren von Blut aus dem arteriellen System direkt in das Venensystem ermöglichen. Es wird angenommen, dass sie Reste des Versagens primitiver vaskulärer Kommunikation sind, um sie auszulöschen. Sie sind selten im Vergleich zu anderen vaskulären Läsionen. Sie treten am häufigsten im Kopf- und Halsbereich auf, insbesondere intrakraniell, und sind die gefährlichsten aller vaskulären Läsionen. Obwohl sie sich nicht wie Hämangiome vermehren, können AVMs wachsen, normalerweise sekundär zur Entwicklung von Kollateralkanälen für den Blutfluss. Darüber hinaus teilen diese Läsionen die Fähigkeit mit anderen Gefäßfehlbildungen, sich bei Infektionen, Traumata oder hormonellen Störungen schnell auszudehnen.
Histologisch enthalten die Arterienwände unorganisierte glatte Muskeln. Die Venen unterliegen einer fortschreitenden Hypertrophie, Intimaverdickung und Sklerose, wahrscheinlich als Reaktion auf das Volumen und die Geschwindigkeit des Blutflusses, die sie aufnehmen müssen.
Präsentation
AVMs werden häufig bei der Geburt festgestellt. Im Säuglingsalter sind sie fast überall asymptomatisch und werden häufig mit einem Hämangiom oder einer Kapillarfehlbildung verwechselt. Sie manifestieren sich schließlich als subkutane oder submuköse Schwellungen, die sich warm anfühlen, einen spürbaren Nervenkitzel und einen hörbaren Bruit haben. Dies tritt normalerweise in der späten Kindheit, Jugend oder im frühen Erwachsenenalter auf, möglicherweise infolge hormoneller Veränderungen. Wenn sich die Läsion ausdehnt, wird Blut von Haut und Knochen weggeleitet, was möglicherweise zu Hautulzerationen und Knochennekrosen führt.
Die Diagnose dieser Läsionen basiert auf der Anamnese der körperlichen Untersuchung, unterstützt durch Ultraschall und Radiographie. Doppler-Sonographie zeigt wahrscheinlich ektatische Gefäße mit hohem Fluss. MRT und MRA werden häufig verwendet, um den klinischen Verdacht zu bestätigen und das Ausmaß der Läsion zu definieren. Die MRT zeigt eine High-Flow-Läsion mit Strömungslücken und diffuser Verstärkung mit Kontrast. MRA zeigt die verschlungene, ektatische Natur des Gefäßsystems der Läsion und der Hauptversorgungsgefäße aus dem normalen Kreislauf.
Komplikationen
AVMs können Schmerzen, Ausdehnung und Entstellung, Ulzerationen, lebensbedrohliche Blutungen, Herzhypertrophie und Herzinsuffizienz infolge eines anhaltend hohen Herzzeitvolumens verursachen. Übermäßige Blutungen und die damit verbundenen Morbiditäten und mögliche Mortalität können während der Resektion dieser Läsionen auftreten. Schlaganfall ist eine weitere bekannte Komplikation der intrakraniellen AVM.
Behandlung
Kleine, asymptomatische Läsionen werden am besten beobachtet. Chirurgische Exzision wurde verwendet, am häufigsten nach Versuchen, die Läsion zu embolisieren. Tatsächlich ist die intraarterielle Embolisation gefolgt von einer chirurgischen Exzision die einzige „kurative“ Behandlungsmethode. Diese Läsionen sind jedoch oft eng mit lebenswichtigen Strukturen und dem Gesichtsskelett verbunden, was ihre vollständige chirurgische Entfernung unpraktisch macht. Die Embolisation geht der Operation normalerweise 1-2 Tage voraus und soll den Blutverlust verringern und die Operation erleichtern, ohne die Masse zu verkleinern.
Embolisation kann als eine einzige Modalität bei der Palliation von Patienten verwendet werden, deren Läsionen nicht ohne inakzeptable Komplikationen resezierbar sind. Die chirurgische Ligatur von Nahrungsgefäßen spielt eine geringe Rolle. Es wird angenommen, dass dies zu einer schnellen Rekrutierung anderer Gefäße führt und einen potenziellen Weg für die Embolisation auslöscht.