vasculaire misvormingen zijn aangeboren misvormingen van haarvaten, aders, lymfatica of slagaders, alleen of in combinatie. Deze laesies worden niet gekenmerkt door endotheliale proliferatie of involutie. In plaats daarvan worden ze gekenmerkt door proportionele groei en mogelijke snelle groei in de setting van trauma, infectie of hormonale verandering. Vasculaire misvormingen zijn aangeboren, wat betekent dat ze aanwezig zijn bij de geboorte. De meeste worden gediagnosticeerd tijdens de kindertijd, hoewel sommige worden opgemerkt later in de kindertijd, zoals in het geval van een lymfatische misvorming die na virale bovenste luchtweginfectie presenteert. Deze laesies kunnen ook worden onderscheiden door de snelheid van de stroom en de grootte van lymfatische cystische componenten, zoals te zien in de afbeelding hieronder.
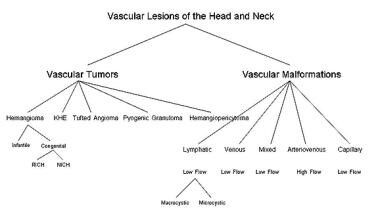 classificatie van vasculaire laesies van het hoofd en de nek.
classificatie van vasculaire laesies van het hoofd en de nek. de diagnose wordt vaak bereikt door een grondige anamnese en lichamelijk onderzoek. De leeftijd waarop de laesie werd opgemerkt (aangeboren), het gebrek aan proliferatieve groei, subtiele kleur onderscheid van normaal weefsel, en samendrukbaarheid wijzen allemaal op de diagnose van vasculaire misvorming. Als de laesie snel is gegroeid, is het nuttig om overhaaste gebeurtenissen zoals ziekte van de bovenste luchtwegen of lokaal trauma te onderzoeken. Palperen voor een sensatie of pulsatie en ausculteren voor een bruit is ook nuttig.
na voorgeschiedenis en lichamelijk onderzoek is radiologisch onderzoek vaak de volgende stap om vasculaire misvormingen te onderscheiden van vasculaire tumoren en om de omvang van de laesie in kaart te brengen.
capillaire misvormingen
capillaire misvormingen zijn congenitale afwijkingen van de capillaire en / of kleine Vene ontwikkeling. Ze komen het meest voor in de papillaire en oppervlakkige reticulaire dermis. Capillaire misvormingen zijn low-flow laesies. Ze komen voor bij 0,3% van de pasgeborenen en moeten worden onderscheiden van de meer voorkomende maculaire vlekken van de kindertijd die na verloop van tijd vervagen. Nevus flammeus, ook wel ooievaarbeten of engelenkussen genoemd, zijn een verzameling van haarvaten in de buurt van het oppervlak van de huid vaak gevonden in de buurt van de nek of op het gezicht. Zij komen in tot een derde van zuigelingen voor en lossen gewoonlijk zonder enige interventie op.
onderzoek wijst uit dat capillaire misvormingen het gevolg zijn van een r183q-mutatie in het gnaq-gen, waarbij deze anomalie wordt aangetroffen bij 90% van deze misvormingen die niet-syndromisch voorkomen en bij het Sturge-Weber-syndroom.
presentatie en lichamelijk onderzoek
capillaire misvormingen van het hoofd-halsgebied komen gewoonlijk voor bij de geboorte als een roze maculaire laesie en kunnen voorkomen in de verdeling van de nervus trigeminus. Deze kunnen vervagen of donkerder worden naarmate het kind ouder wordt. Bepaalde capillaire misvormingen manifesteren bij de geboorte die niet vervagen zijn bekend als port wijn vlekken. Dit zijn donkerrode, verhoogde letsels die gedurende het leven van het individu blijven bestaan. Veel capillaire misvormingen zijn lichtjes rubberachtig bij palpatie.
complicaties
het Sturge-Weber-syndroom verdient speciale vermelding bij elke discussie over capillaire malformaties. Portwijn vlekken in de verdeling van de Eerste Divisie (V1) of Tweede Divisie (V2) van de nervus trigeminus zijn een kenmerk van deze zeldzame autosomale dominante aandoening. Bepaalde subtypes van deze aandoening worden geassocieerd met vasculaire laesies van het centrale zenuwstelsel (zoals leptomeningeale capillaire misvormingen, veneuze misvormingen of AVM ‘ s) evenals met laesies van het oog, waaronder glaucoom. Deze kinderen kunnen epileptische aanvallen en leer-of gedragsproblemen hebben. Patiënten met capillaire malformaties van het gezicht rechtvaardigen een onderzoek naar het Sturge-Weber-syndroom, inclusief beeldvorming van de hersenen en oogheelkundig onderzoek. Patiënten die verdacht worden van het Sturge-Weber-syndroom moeten worden doorverwezen naar zowel een neuroloog als oogarts. Klippel-Trenaunay-Weber syndroom wordt ook geassocieerd met port wijn vlekken, veneuze misvormingen, en hypertrofie van de bijbehorende ledemaat.
verschillende andere genetische aandoeningen worden geassocieerd met capillaire misvormingen, waaronder erfelijke hemorragische telangiectasie (HHT) en ataxie-telangiectasie. HHT wordt geassocieerd met mucosale en viscerale laesies die gemakkelijk bloeden. Ataxie-telangiectasia wordt geassocieerd met dysfunctie van het centrale zenuwstelsel, cutane telangiectasia en immuuncompromis. Ondanks deze genetische voorwaarden en hun ongebruikelijke manifestaties, zijn de gemeenschappelijkste complicaties van capillaire misvormingen cosmetisch.
behandeling
lasertherapie is de meest voorkomende interventie voor de routinematige capillaire malformatie. Van de beschikbare laser wordt de PDL het meest gebruikt. De golflengte van PDL staat de energie toe om door hemoglobine binnen de laesie eerder dan het bovenliggende en omringende normale weefsel worden geabsorbeerd en heeft een 50-70% responspercentage. Nd: de YAG laser heeft toepassing in de behandeling van de mucosalletsels van HHT gevonden.
veneuze misvormingen
veneuze misvormingen komen voor in 1-4% van de populatie. Ze kunnen zich in de epidermis/dermis of in spier of bot bevinden. Histologisch zijn deze laesies samengesteld uit ectatische, slecht georganiseerde veneuze kanalen die normaal endotheel hebben en niet de normale gladde spierarchitectuur die meestal aderen omringt. In plaats daarvan worden spiercellen gerangschikt op ongeorganiseerde manier. Veneuze misvormingen zijn low-flow laesies.
presentatie
veneuze misvormingen zijn aanwezig bij de geboorte, hoewel niet alle klinisch evident zijn. Ze zijn de meest voorkomende vorm van vasculaire misvorming. De meeste zijn asymptomatische zwellingen die een blauwachtige tint hebben, samendrukbaar en niet pulserend zijn, en geen voelbare sensatie of hoorbare bruit hebben. Sommige laesies hebben voelbare flebolieten in hen, een diagnostisch kenmerk van de veneuze misvorming. Als het zich in het hoofd en de nek bevindt, nemen sommige laesies in grootte toe met compressie van de ipsilaterale halsader. Valsalva manoeuvre kan ook de grootte van de laesie te verhogen, zoals elke hoge cardiale output staat.
de meest voorkomende plaatsen voor betrokkenheid in het hoofd en de nek zijn de kauwspier, de huid, de lippen/het mondslijmvlies en de onderkaak. Mandibulaire laesies kunnen aanwezig zijn met losraken van tanden of bloeden. Laesies kunnen ook optreden in de baan, waardoor exophthalmos en visie veranderingen. De onderstaande afbeeldingen tonen opvallende veneuze misvorming van het hoofd en de nek die na meerdere resecties en embolisaties.
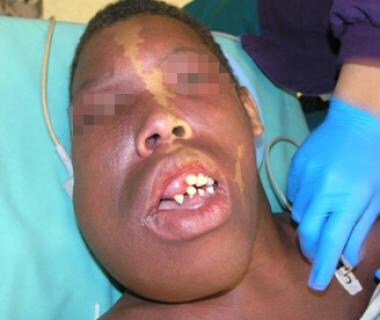 veneuze malformatie van het hoofd en de nek bij een adolescent.
veneuze malformatie van het hoofd en de nek bij een adolescent. 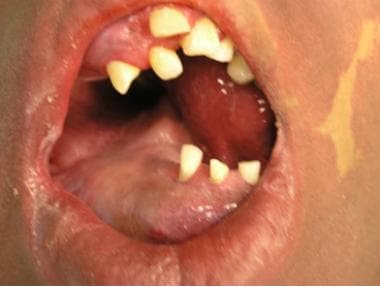 intraorale component van veneuze malformatie bij dezelfde patiënt in de afbeelding hierboven.
intraorale component van veneuze malformatie bij dezelfde patiënt in de afbeelding hierboven. radiologische evaluatie wordt gebruikt om de diagnose veneuze malformatie te bevestigen en om deze laesies en andere vasculaire anomalieën te helpen onderscheiden. Flebolieten zijn vaak zichtbaar op gewone film en zijn waarschijnlijk het gevolg van trage, abnormale stroom door de ectatische kanalen van de laesie. MRI onthult een hyperintense laesie op T2, die met contrast op T1 in de vasculaire kanalen (in tegenstelling tot lymfatische misvormingen, zie hieronder) verbetert en heeft stroom holtes waar flebolieten zich bevinden.
complicaties
veneuze misvormingen kunnen een veelheid aan complicaties veroorzaken. Zelfs kleine laesies kunnen pijnlijk zijn. Dit is waarschijnlijk secundair aan flebolietvorming. Laesies kunnen ook besmet raken, zoals elke stolsel die zich in de abnormale vasculaire kanalen. Cosmetische problemen kunnen optreden bij grote laesies die contourafwijkingen van de zachte weefsels en benige skelet van het gezicht en de nek veroorzaken.
behandeling
indien de laesie klein is en de symptomen afwezig of minimaal zijn, zijn geruststelling en observatie waarschijnlijk de beste behandeling. Voor laesies die een hogere mate van interventie rechtvaardigen, zijn er in wezen 2 modaliteiten, die beide vaak worden gebruikt in combinatie: sclerotherapie en chirurgische excisie.Chirurgische excisie van beperkte laesies is soms een uitstekende keuze voor de initiële behandeling. Sclerotherapie kan ook worden gebruikt als een enkele modaliteit voor kleine letsels. Helaas infiltreren veel veneuze misvormingen van het hoofd en de nek veel weefselvlakken en worden ze nauw geassocieerd met vitale zenuwen en bloedvaten. Om deze reden wordt chirurgische excisie vaak gebruikt als een debulking procedure na sclerotherapie.
tot op heden zijn de verschillende scleroserende middelen niet in prospectieve studies vergeleken. De meest gebruikte scleroserende middelen voor veneuze misvormingen zijn ethanol en natriumtetradecylsulfaat STS), hoewel doxycycline een ander gebruikt middel is. Deze middelen worden direct ingespoten in de laesies, vaak met ultrasonografische, fluoroscopische, of MRI begeleiding en vaak in meerdere instellingen omdat de misvormingen zijn groot en hebben een neiging om te herstellen.
er zijn rapporten gepubliceerd over het veilige en effectieve gebruik van ethanol voor de behandeling van veneuze malformaties. Ethanol is goedkoop en gemakkelijk toe te dienen. Het is echter pijnlijk en vereist algemene anesthesie. Om de blootstelling van het endotheel van de laesie aan de ethanol te verbeteren, kan beperking van de veneuze uitstroom nodig zijn (handmatige of rubberbandcompressie). De complicaties van ethanolsclerotherapie omvatten pijn, huidnecrose, voorbijgaande neuropathie, het aftappen, niertoxiciteit, hartstilstand, en anaphylaxis. STS heeft een lagere incidentie van ernstige bijwerkingen in vergelijking met ethanol, maar kan ook minder effectief zijn. Bleomycine is een nieuwer middel dat is gebruikt voor sclerotherapie.
lymfatische misvormingen
net als bij andere vasculaire misvormingen zijn lymfatische misvormingen aanwezig bij de geboorte en gevoerd door nonproliferatief endotheel. Meer dan 50% wordt herkend bij de geboorte en 90% bij de leeftijd van 2 jaar. Ze kunnen overal in het lichaam voorkomen, hoewel het hoofd-en halsgebied het meest wordt beïnvloed. Lymfatische misvormingen zijn low-flow laesies en kunnen bestaan als combinaties van lymfatische en veneuze vaten, in welk geval ze worden genoemd veneuze lymfatische misvormingen. Oudere literatuur verwijst naar lymfatische misvormingen door namen zoals ” cystic hygroma “en” lymfangioom.”Deze termen moeten worden verlaten omdat ze tumor kenmerken die deze laesies niet bezitten impliceren. Lymfatische misvormingen groeien meestal evenredig met de patiënt, maar kunnen snel uitbreiden secundair aan infectie, trauma, of hormonale verstoring.
lymfatische misvormingen kunnen macrocystisch, microcystisch of een combinatie zijn. Microcystische laesies bestaan uit kleine cystische ruimten met een diameter van minder dan 1 cm. Hoewel ze overal in het hoofd en de nek kunnen presenteren, microcystische laesies meestal optreden superieur aan de mylohyoïde spier in de mondholte of orofarynx. Ze kunnen ook aanwezig zijn in de parotis en preepiglottische ruimte. Macrocystische letsels zijn samengesteld uit Grotere cystische ruimten en komen gewoonlijk lager in de nek voor. Of het nu microcystische of macrocystische, lymfatische misvormingen bevatten eosinofiele en eiwitachtige vloeistof. De vaten zijn omgeven door abnormale collecties van gladde en dwarsgestreepte spieren.
presentatie
Microcystische lymfatische misvormingen bestaan uit heldere blaasjes in het subcutane weefsel en de spieren. Deze kleine cystische structuren samensmelten om enigszins stevige letsels te vormen die de omringende normale weefsels infiltreren. Deze laesies komen het meest voor superieur aan de mylohyoïde spier, bijvoorbeeld in de mondholte (zie de afbeelding hieronder). Macrocystische laesies zijn vaker zachter en gemakkelijker gecomprimeerd. Ze verschijnen vaak onder blauwachtige verkleurde huid en als doorschijnende zwellingen wanneer blootgesteld operatief. Ze zijn meestal minder infiltratief in het omliggende normale weefsel. Alle patiënten met lymfatische misvormingen van het hoofd en de nek moeten beeldvorming van de laesie en, indien de laesie aanwezig is in de onderste nek, van de borst als ook om te evalueren voor thoracale betrokkenheid.
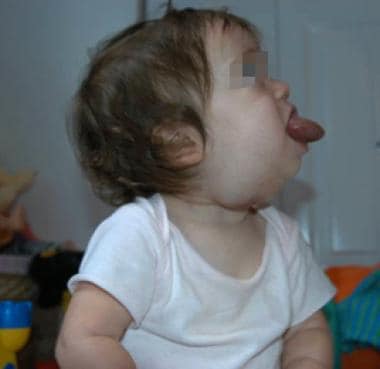 Microcystische lymfatische malformatie van de tong en de vloer van de mond.
Microcystische lymfatische malformatie van de tong en de vloer van de mond. Grote lymfatische misvormingen worden vaak waargenomen in utero tijdens routine echografie. Deze laesies kunnen verder worden gedefinieerd door MRI, meestal in het tweede trimester. Microcystische laesies verschijnen als isodense en infiltratieve laesies. Macrocystic letsels hebben ringlike marge verhoging en scherp afgebakend van het omringende normale weefsel. Met grote letsels opgemerkt in utero, luchtweg compromis is van zorg. Deze patiënten en hun moeders kunnen niet-routinebezorgingsplaats en-methode vereisen. Ex utero intrapartum behandeling (EXIT procedure) kan nodig zijn om de luchtwegen van de patiënt te controleren tijdens de bevalling. In deze procedure wordt de patiënt gedeeltelijk uit de baarmoeder geleverd en op placentale circulatie gehouden totdat definitief luchtwegbeheer is bereikt. Interventies variëren van eenvoudige laryngoscopie en intubatie, flexibele of rigide bronchoscopie en intubatie, tot een chirurgische luchtweg (tracheotomie).
een stadiumsysteem voor lymfatische misvormingen is voorgesteld op basis van de plaats boven of onder het tongbeen en of de laesie unilateraal of bilateraal is. Unilaterale infrahyoïde laesies hebben de beste resultaten met chirurgische interventie.
complicaties
vele mogelijke complicaties kunnen het gevolg zijn van lymfatische misvormingen, waaronder aantasting van de luchtwegen, infectie en misvorming. Luchtweg compromis kan optreden bij de geboorte secundair aan obstructie van de massa effect van de laesie. Bovendien, luchtweg compromis kan optreden wanneer de laesie snel vergroot, zoals optreedt in de setting van infectie, trauma, of hormonale verstoring. Grote laesies kunnen secundaire stoornissen in de groei van bot en weke delen veroorzaken, wat leidt tot misvorming.
complicaties kunnen ook optreden secundair aan de behandeling. Chirurgische excisie wordt geassocieerd met littekenweefsel zowel intern als binnen de huid, naast het plaatsen vaak nauw betrokken vaten en zenuwen in gevaar. Sclerotherapie wordt geassocieerd met zwelling na de behandeling, die de luchtwegen en/of slikken kan aantasten, waardoor interventie nodig is. Om deze reden (en omdat significante pijn wordt geassocieerd met de procedure), wordt sclerotherapie vaak uitgevoerd in het ziekenhuis onder algehele narcose, en patiënten worden meestal waargenomen voor zwelling en respiratoire compromis voor 24 uur.
behandeling
de ideale behandelingsstrategie voor lymfatische misvormingen hangt af van tal van factoren, waaronder de locatie van de laesie en de mate van infiltratie in normale weefsels, of deze nu microcystisch of macrocystisch is, en de complicaties die voor die specifieke laesie zijn opgetreden of voorspeld. Net als bij vasculaire misvormingen bestaan er in wezen 2 belangrijke behandelingsstrategieën behalve observatie: chirurgische excisie en sclerotherapie.Chirurgische excisie is een ideale behandeling voor laesies die vatbaar zijn. Eerder onbehandelde macrocystische laesies zijn de beste kandidaten voor deze aanpak. Ze zijn vaak lager in de nek (onder de mylohyoïde spier), minder infiltratief, en gemakkelijker te volgen door Weefsel vliegtuigen chirurgisch in vergelijking met hun microcystische tegenhangers. Ze kunnen echter nauw betrokken zijn bij neurovasculaire structuren in de nek (zie de afbeeldingen hieronder).
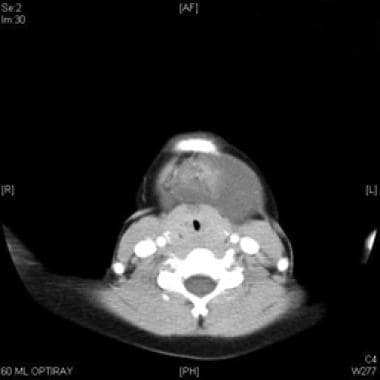 axiale CT met contrast van macrocystische lymfatische misvorming inferieur aan mylohyoïde spier.
axiale CT met contrast van macrocystische lymfatische misvorming inferieur aan mylohyoïde spier. 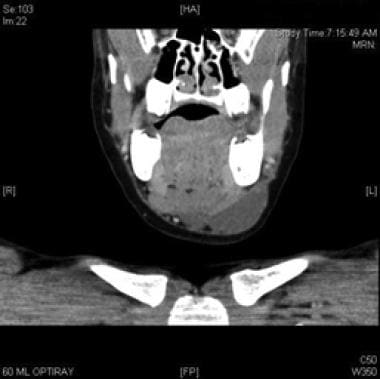 coronale CT-scan met contrast van macrocystische lymfatische misvorming inferieur aan mylohyoïde spier.
coronale CT-scan met contrast van macrocystische lymfatische misvorming inferieur aan mylohyoïde spier. 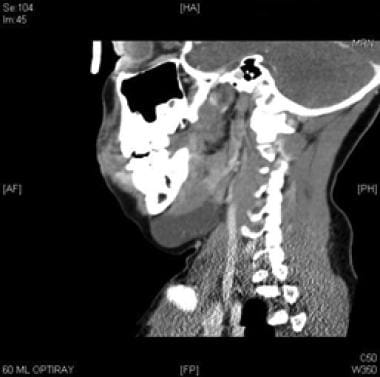 sagittale CT met contrast van macrocystisch lymfatische misvorming inferieur aan mylohyoïde spier.
sagittale CT met contrast van macrocystisch lymfatische misvorming inferieur aan mylohyoïde spier. 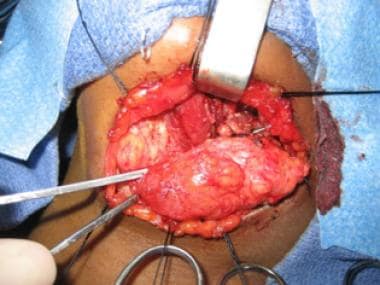 intraoperatieve weergave van macrocystische lymfatische malfo. De digastrische spier is zichtbaar in het midden van de wond.
intraoperatieve weergave van macrocystische lymfatische malfo. De digastrische spier is zichtbaar in het midden van de wond. 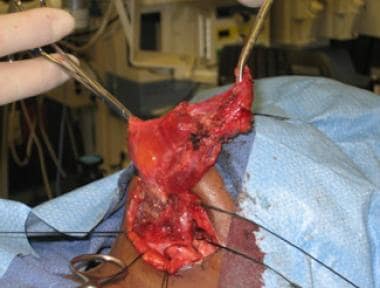 intraoperatieve weergave van macrocystische lymfatische malfo.
intraoperatieve weergave van macrocystische lymfatische malfo. chirurgische excisie is ook de voorkeursbehandeling voor microcystische laesies, omdat deze moeilijker, zo niet onmogelijk te behandelen zijn met sclerotherapie. In deze gevallen, beperkte excisie is vaak de regel omdat de laesies zijn meer infiltratieve, gebrek aan verschillende vlakken scheiden hen van normaal weefsel, en zijn vaak te betrokken bij vitale structuren om volledige excisie mogelijk te maken. CO2 en NB:YAG-lasers zijn gebruikt om beperkte uitsnijding van deze moeilijke letsels te vergemakkelijken.Sclerotherapie is een uitstekende behandelingskeuze voor macrocystische laesies, waarvan de verwijdering vitale structuren in gevaar brengt, of voor patiënten die slechte chirurgische kandidaten zijn. Hoewel niet “curatief” in dat de laesie niet wordt verwijderd, de meeste patiënten bereiken een 50% of meer vermindering van de grootte van de laesie. In een groot overzicht van de literatuur over sclerotherapie, vonden Acevedo et al dat 87,5% van de patiënten een bepaalde mate van positieve respons op sclerotherapie had en slechts 12.5% werd vervolgens geopereerd. Deze auteurs concluderen dat sclerotherapie een geschikte eerstelijnstherapie kan zijn voor macrocystische lymfatische misvormingen. Veel laesies vereisen slechts één behandelingssessie, hoewel het niet zeldzaam is om de sessie te herhalen als het aanvankelijke resultaat onbevredigend is.
voor sclerotherapie zijn en worden talrijke middelen gebruikt, waaronder ethanol, STS, bleomycine en OK-432 (een gelyofiliseerde stam van Groep A Streptococcus pyogenes, geïncubeerd met benzylpenicilline). OK-432 en bleomycine zijn de meest gebruikte agenten. OK-432 is getoond om binnen de lymfatische kanalen van de laesie te blijven en wordt geassocieerd met minder fibrose in de omringende normale weefsels wanneer vergeleken met andere agenten. Bovendien wordt OK-432 geassocieerd met een gunstiger bijwerkingsprofiel dan bleomycine. Het meest voorkomende bijwerkingen zijn pyrexie, lokale pijn en erytheem, hoewel belangrijke complicaties zoals oedeem en luchtweg compromis mogelijk zijn. Bleomycine wordt geassocieerd met pulmonale toxiciteit naast zwelling.
uiteindelijk hangt de keuze van interventies af van de specifieke laesie en de voorkeuren van de arts en de ouders, naast de specifieke vaardigheden van de behandelend arts. Bij patiënten met een minimale functiestoornis kan alleen observatie volstaan, aangezien sommige rapporten volledige regressie zonder interventie aangeven. Arterioveneuze malformaties
arterioveneuze malformaties
arterioveneuze malformaties (AVM ‘ s) zijn high-flow laesies die het mogelijk maken om bloed van het arteriële systeem rechtstreeks naar het veneuze systeem te rangeren. Men denkt dat ze residua zijn van het falen van primitieve vasculaire communicatie om uit te wissen. Ze zijn zeldzaam in vergelijking met andere vasculaire laesies. Ze worden meestal gevonden in het hoofd en nek gebied, vooral intracraniaal, en zijn de meest gevaarlijke van alle vasculaire laesies. Hoewel zij niet prolifereren zoals hemangiomas doen, kunnen AVM ‘ s groeien, gewoonlijk secundair aan de ontwikkeling van collaterale kanalen voor bloedstroom. Bovendien delen deze letsels het vermogen met andere vasculaire misvormingen om snel uit te breiden met infectie, trauma of hormonale verstoring.Histologisch gezien bevatten de slagaderwanden ongeorganiseerde gladde spieren. De aderen ondergaan progressieve hypertrofie, intimale verdikking, en sclerose, waarschijnlijk als reactie op het volume en de snelheid van de bloedstroom ze nodig zijn om tegemoet te komen.
presentatie
AVM ‘ s worden vaak waargenomen bij de geboorte. In de kindertijd, zijn ze bijna universeel asymptomatisch en worden vaak verward voor een hemangioom of capillaire misvorming. Ze manifesteren zich uiteindelijk als onderhuidse of submucosale zwellingen die warm aanvoelen, een voelbare sensatie hebben en een hoorbare bruit. Dit komt meestal voor in de late kindertijd, adolescentie of vroege volwassenheid, mogelijk secundair aan hormonale veranderingen. Wanneer de laesie uitzet, wordt het bloed verwijderd van de huid en de botten, mogelijk leidend tot huidzweren en botnecrose.
de diagnose van deze laesies is gebaseerd op de voorgeschiedenis van lichamelijk onderzoek, ondersteund door echografie en radiografie. Doppler echografie toont waarschijnlijk ectatische vaten met een hoge stroom. MRI en MRA worden vaak gebruikt om klinische verdenking te bevestigen en de omvang van de laesie te bepalen. MRI toont een high-flow laesie met flow holtes en diffuse versterking met contrast. MRA onthult de verwarde, ectatische aard van de vasculatuur van de laesie en de belangrijkste voedende vaten uit de normale circulatie.
complicaties
AVM ‘ s kunnen pijn, expansie en disfigurement, ulceratie, levensbedreigende bloeding, harthypertrofie en hartfalen secundair aan een aanhoudend hoog hartminuutvolume veroorzaken. Overmatige bloedingen en de bijbehorende morbiditeiten en mogelijke mortaliteit kunnen optreden tijdens resectie van deze laesies. Beroerte is een andere bekende complicatie van intracraniale AVM.
behandeling
kleine, asymptomatische laesies worden het best waargenomen. Chirurgische excisie is gebruikt, meestal na pogingen om de laesie te emboliseren. In feite is intra-arteriële embolisatie gevolgd door chirurgische excisie de enige “curatieve” behandelingsmodaliteit. Echter, deze letsels zijn vaak nauw betrokken bij vitale structuren en het gezichtskelet, waardoor hun volledige chirurgische verwijdering onpraktisch. Embolisatie meestal vooraf operatie door 1-2 dagen en is ontworpen om bloedverlies te verminderen en chirurgie te vergemakkelijken, niet krimpen de massa.
embolisatie kan als een enkele modaliteit worden gebruikt bij de palliatie van patiënten bij wie de laesies niet reseceerbaar zijn zonder onaanvaardbare complicaties. Chirurgische ligatie van voedingsvaten heeft weinig rol. Dit zou leiden tot een snelle rekrutering van andere schepen en een mogelijke route voor embolisatie vernietigen.