as malformações vasculares são malformações congénitas dos capilares, veias, linfáticos ou artérias, isoladas ou combinadas. Estas lesões não são caracterizadas por proliferação endotelial ou involução. Em vez disso, eles são caracterizados pelo crescimento proporcional e possível crescimento rápido no cenário de trauma, infecção, ou alteração hormonal. As malformações vasculares são congênitas, o que significa que estão presentes no nascimento. A maioria é diagnosticada durante a infância, embora alguns sejam notados mais tarde na infância, como no caso de uma malformação linfática que se apresenta após a infecção respiratória superior viral. Estas lesões também podem ser distinguidas pela taxa de fluxo e tamanho dos componentes linfáticos, como visto na imagem abaixo.
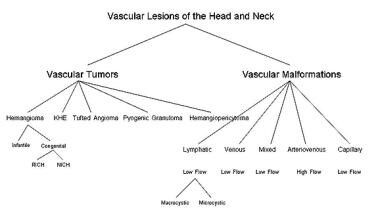 Classificação das lesões vasculares da cabeça e do pescoço.
Classificação das lesões vasculares da cabeça e do pescoço. o diagnóstico é muitas vezes realizado por uma história completa e exame físico. A idade em que a lesão foi notada (congênita), sua falta de crescimento proliferativo, distinção de cor sutil do tecido normal, e compressibilidade toda sugestão no diagnóstico de malformação vascular. Se a lesão cresceu rapidamente, investigar eventos precipitantes, tais como doença do trato respiratório superior ou trauma local é útil. Palpar por uma emoção ou pulsação e auscultar por um fato também é útil.
após a história e o exame físico, a investigação radiológica é frequentemente o passo seguinte na distinção das malformações vasculares dos tumores vasculares e no mapeamento da extensão da lesão.
malformações Capilares
malformações capilares são anomalias congénitas do desenvolvimento capilar e/ou de pequenas veias. Eles ocorrem mais comumente na derme papilar e reticular superficial. As malformações capilares são lesões de baixo fluxo. Elas ocorrem em 0,3% dos recém-nascidos e devem ser distinguidas das manchas maculares mais comuns da infância que se desvanecem ao longo do tempo. Nevus flammeus, também chamado de “picadas de cegonha” ou “beijos de anjo”, é uma coleção de capilares perto da superfície da pele, muitas vezes encontrada perto da nuca do pescoço ou na face. Eles ocorrem em até um terço dos bebês e geralmente resolvem sem qualquer intervenção.
a pesquisa indica que as malformações Capilares surgem de uma mutação R183Q no gene GNAQ, com esta anomalia sendo encontrada em 90% de tais malformações ocorrendo na síndrome de Sturge-Weber.
apresentação e exame físico
malformações capilares da região da cabeça e do pescoço geralmente presentes à nascença como lesão macular rosa e podem ocorrer na distribuição do nervo trigeminal. Estes podem desaparecer ou escurecer à medida que a criança envelhece. Certas malformações Capilares manifestadas no nascimento que não se desvanecem são conhecidas como manchas de vinho do Porto. Estas são vermelhas escuras, lesões levantadas que persistem ao longo da vida do indivíduo. Muitas malformações capilares são ligeiramente rubbery em cima da palpação.A síndrome de Sturge-Weber merece uma menção especial em qualquer discussão de malformações Capilares. As manchas de vinho do porto na distribuição da Primeira Divisão (V1) ou segunda divisão (V2) do nervo trigeminal são uma característica desta rara condição autossómica dominante. Certos subtipos desta condição estão associados a lesões vasculares do sistema nervoso central (tais como malformações Capilares leptomeningeais, malformações venosas ou AVMs), bem como a lesões oculares, incluindo glaucoma. Estas crianças podem ter convulsões e dificuldades de aprendizagem ou comportamento. Doentes com malformações capilares da face justificam uma investigação para a síndrome de Sturge-Weber, incluindo imagiologia do cérebro e investigação oftalmológica. Os doentes suspeitos de terem síndrome de Sturge-Weber devem ser encaminhados para um neurologista e um oftalmologista. A síndrome de Klippel-Trenaunay-Weber também está associada a manchas de vinho do Porto, malformações venosas e hipertrofia do membro associado.
várias outras condições genéticas estão associadas a malformações capilares, incluindo telangiectasia hemorrágica hereditária (HHT) e ataxia-telangiectasia. O HHT está associado a lesões nas mucosas e viscerais que sangram facilmente. A Ataxia-telangiectasia está associada a disfunção do sistema nervoso central, telangiectasia cutânea e compromisso imunológico. Apesar destas condições genéticas e suas manifestações incomuns, as complicações mais comuns de malformações capilares são cosméticos.
o tratamento
a terapêutica com Laser é a intervenção mais comum para a malformação capilar de rotina. Do laser disponível, O PDL é o mais amplamente utilizado. O comprimento de onda da PDL permite que a energia seja absorvida pela hemoglobina dentro da lesão, em vez de sobrevoar e circundando o tecido normal e tem uma taxa de resposta de 50-70%. O laser Nd: YAG encontrou aplicação no tratamento das lesões mucosas do HHT.
malformações venosas
malformações venosas estão presentes em 1-4% da população. Podem estar na epiderme/derme ou no músculo ou osso. Histologicamente, estas lesões são compostas por canais venosos ectáticos e mal organizados que têm endotélio normal e não têm a arquitetura muscular lisa normal que geralmente envolve veias. Em vez disso, as células musculares são organizadas de forma desorganizada. As malformações venosas são lesões de baixo fluxo.Malformações venosas estão presentes ao nascimento, embora nem todas sejam clinicamente evidentes. São o tipo mais comum de malformação vascular. A maioria são inchaços assintomáticos que têm um tom azulado, são compressíveis e não pulsáteis, e não têm emoção palpável ou bruit audível. Algumas lesões têm flebólitos palpáveis dentro deles, uma marca de diagnóstico da malformação venosa. Se localizado na cabeça e pescoço, algumas lesões aumentam de tamanho com a compressão da veia jugular ipsilateral. A manobra de Valsalva também pode aumentar o tamanho da lesão, assim como qualquer estado de alta saída cardíaca.
os locais mais comuns de envolvimento na cabeça e pescoço são o músculo masseter, pele, lábios/mucosa oral, e mandíbula. As lesões mandibulares podem apresentar-se com o afrouxamento dos dentes ou hemorragia. Lesões também podem ocorrer na órbita, causando exoftalmos e alterações na visão. As imagens abaixo mostram malformação venosa impressionante da cabeça e pescoço que está após várias ressecções e embolizações.
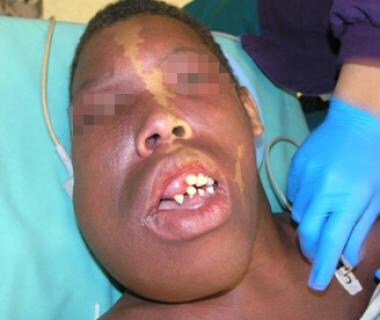 malformação venosa da cabeça e pescoço num adolescente.
malformação venosa da cabeça e pescoço num adolescente. 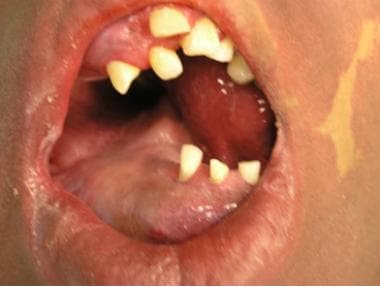 componente Intraoral da malformação venosa no mesmo doente na imagem acima. T1 pós contraste de IRM de ven T1 pós contraste de IRM pós contraste de tecido adiposo sagital T1 pós contraste de malformações venosas no mesmo doente nas 2 imagens acima.
componente Intraoral da malformação venosa no mesmo doente na imagem acima. T1 pós contraste de IRM de ven T1 pós contraste de IRM pós contraste de tecido adiposo sagital T1 pós contraste de malformações venosas no mesmo doente nas 2 imagens acima. a avaliação Radiológica é utilizada para confirmar o diagnóstico de malformações venosas e para ajudar a distinguir estas lesões de outras anomalias vasculares. Flebólitos são frequentemente visíveis em película simples e são provavelmente o resultado de fluxo lento, anormal através dos canais ectáticos da lesão. A ressonância magnética revela uma lesão hiperintensa no T2, que aumenta com contraste no T1 nos canais vasculares (ao contrário de malformações linfáticas, ver abaixo) e tem vazios de fluxo onde os flebólitos estão localizados.
complicações
malformações venosas podem causar uma infinidade de complicações. Mesmo pequenas lesões podem ser dolorosas. Isto é provavelmente secundário à formação de flebolitos. As lesões também podem ficar infectadas, assim como qualquer coágulo que se forma nos canais vasculares anormais. Problemas cosméticos podem ocorrer com grandes lesões que causam anormalidades de contorno dos tecidos moles e esqueleto ósseo da face e pescoço.
tratamento
se a lesão é pequena e os sintomas são ausentes ou mínimos, as garantias e a observação são provavelmente o melhor tratamento. Para as lesões que justificam um maior grau de intervenção, existem essencialmente 2 modalidades, ambas frequentemente utilizadas em combinação: escleroterapia e excisão cirúrgica.A excisão cirúrgica de lesões limitadas é, por vezes, uma excelente escolha para o tratamento inicial. A escleroterapia também pode ser usada como uma única modalidade para pequenas lesões. Infelizmente, muitas malformações venosas da cabeça e pescoço infiltram-se em muitos planos de tecido e estão intimamente associados com nervos e vasos vitais. Por esta razão, a excisão cirúrgica é muitas vezes usada como um procedimento de debulking após a escleroterapia.
até à data, nenhum estudo prospectivo comparou os vários agentes esclerosantes. Os agentes esclerosantes mais usados para malformações venosas são etanol e sulfato de sódio tetradecilsulfato STS), embora a doxiciclina seja outro agente usado. Estes agentes são injetados diretamente nas lesões, muitas vezes com orientação ultrassonográfica, fluoroscópica ou MRI e muitas vezes em múltiplos ajustes porque as malformações são grandes e têm uma propensão para recanalizar.Foram publicados relatórios sobre a utilização segura e eficaz do etanol no tratamento de malformações venosas. O etanol é barato e fácil de administrar. No entanto, é doloroso e requer anestesia geral. Para aumentar a exposição do endotélio da lesão ao etanol, pode ser necessária limitação do fluxo venoso (compressão manual ou de banda de borracha). As complicações da escleroterapia com etanol incluem dor, necrose da pele, neuropatia transitória, hemorragia, toxicidade renal, paragem cardíaca e anafilaxia. A STS tem uma menor incidência de efeitos secundários graves quando comparada com o etanol, mas também pode ser menos eficaz. Bleomicina é um agente mais recente que tem sido usado para escleroterapia.
malformações linfáticas
tal como acontece com outras malformações vasculares, malformações linfáticas estão presentes à nascença e forradas por endotélio não proliferativo. Mais de 50% são reconhecidos à nascença e 90% aos 2 anos de idade. Podem ocorrer em qualquer parte do corpo, embora a região da cabeça e pescoço seja mais comumente afetada. As malformações linfáticas são lesões de baixo fluxo e podem existir como combinações de vasos linfáticos e venosos, caso em que são denominadas malformações venosas-linfáticas. Literatura mais antiga refere-se a malformações linfáticas por nomes como “higroma cístico” e “linfangioma”.”Estes termos devem ser abandonados porque implicam características tumorais que estas lesões não possuem. As malformações linfáticas geralmente crescem em proporção com o paciente, mas pode rapidamente expandir-se secundária a infecção, trauma, ou perturbação hormonal.
malformações linfáticas podem ser macrocística, microcística ou uma combinação. As lesões microcísticas são compostas por pequenos espaços císticos com menos de 1 cm de diâmetro. Embora possam apresentar-se em qualquer parte da cabeça e do pescoço, as lesões microcísticas ocorrem mais frequentemente acima do músculo miohióide na cavidade oral ou orofaringe. Eles também podem estar presentes no espaço parotídeo e preepiglótico. As lesões macrocísticas são compostas por espaços císticos maiores e geralmente ocorrem mais abaixo no pescoço. Quer se trate de malformações microcísticas ou macrocísticas, linfáticas, contêm fluido eosinofílico e proteináceo. Os vasos estão rodeados por coleções anormais de músculo liso e estriado.
apresentação
as malformações linfáticas Microcysticas são compostas por vesículas claras no tecido subcutâneo e nos músculos. Estas pequenas estruturas císticas unem-se para formar lesões um pouco firmes que se infiltram nos tecidos normais circundantes. Estas lesões mais comumente ocorrem superiores ao músculo milohióide, na cavidade oral, por exemplo (ver a imagem abaixo). As lesões macrocísticas são mais suaves e mais facilmente comprimidas. Eles geralmente aparecem sob pele azulada descolorada e como inchaços translúcidos quando expostos cirurgicamente. Normalmente, são menos infiltrados no tecido normal circundante. Todos os doentes com malformações linfáticas da cabeça e pescoço devem ter imagiologia da lesão e, se a lesão estiver presente no pescoço inferior, do peito, bem como para avaliar o envolvimento torácico.
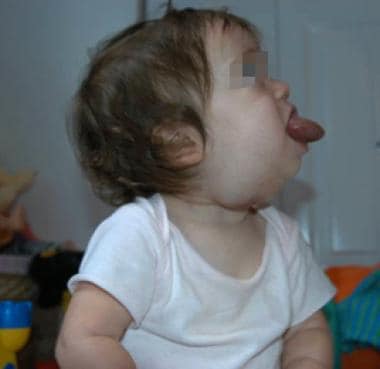 malformação linfática Microcística da língua e do chão da boca.
malformação linfática Microcística da língua e do chão da boca. as grandes malformações linfáticas são frequentemente observadas no útero durante a ultra-sonografia de rotina. Estas lesões podem ser definidas por ressonância magnética, geralmente no segundo trimestre. As lesões microcísticas aparecem como lesões isodense e infiltrativas. As lesões macrocísticas têm um aumento da margem anelar e são demarcadas acentuadamente do tecido normal circundante. Com grandes lesões notadas no útero, o comprometimento das vias aéreas é preocupante. Estes doentes e as suas mães podem necessitar de local e método de administração não rotineiros. Pode ser necessário um tratamento intra-parto ex utero (procedimento de saída) para controlar as vias aéreas do doente durante o parto. Neste procedimento, o paciente é parcialmente entregue do útero e mantido na circulação placentária até que seja alcançado o controle definitivo das vias aéreas. As intervenções vão desde a laringoscopia e intubação simples, broncoscopia flexível ou rígida e intubação, até uma via aérea cirúrgica (traqueotomia).
um sistema estadiamento para malformações linfáticas foi proposto com base na localização acima ou abaixo do osso hióide e se a lesão é unilateral ou bilateral. As lesões unilaterais infrahyoid têm os melhores resultados com a intervenção cirúrgica. Complicações
muitas complicações possíveis podem surgir de malformações linfáticas, incluindo compromisso das vias aéreas, infecção e desfiguração. Pode ocorrer compromisso das vias aéreas no nascimento, secundário à obstrução do efeito da lesão na massa. Além disso, o comprometimento das vias aéreas pode ocorrer quando a lesão aumenta rapidamente, como ocorre no cenário de infecção, trauma ou perturbação hormonal. Grandes lesões podem causar distúrbios secundários no crescimento do osso e do tecido mole, levando a desfiguração.Podem também ocorrer complicações secundárias ao tratamento. A excisão cirúrgica está associada com tecido cicatricial, tanto internamente quanto dentro da pele, além de colocar frequentemente vasos e nervos em risco intimamente envolvidos. A escleroterapia está associada a inchaço pós-tratamento, o que pode comprometer as vias aéreas e/ou deglutição, exigindo intervenção. Por esta razão (e porque a dor significativa está associada com o procedimento), a escleroterapia é frequentemente realizada no hospital sob anestesia geral, e os pacientes são geralmente observados para inchaço e compromisso respiratório por 24 horas.
Tratamento
O ideal da estratégia de tratamento de malformações linfáticas depende de vários fatores, incluindo a localização da lesão e sua extensão de infiltração nos tecidos normais, se é microcístico ou macrocystic, e as complicações encontradas ou previsivelmente para que determinada lesão. Tal como acontece com as malformações vasculares, existem essencialmente duas grandes estratégias de tratamento para além da observação: excisão cirúrgica e escleroterapia.A excisão cirúrgica é um tratamento ideal para as lesões que são amenizáveis. Lesões macrocísticas previamente não tratadas são os melhores candidatos para esta abordagem. Eles são frequentemente mais baixos no pescoço (abaixo do músculo Milo-hióide), menos infiltrados, e mais fácil de seguir através de planos de tecidos cirurgicamente quando comparados com seus homólogos microcísticos. No entanto, podem estar intimamente envolvidos com estruturas neurovasculares no pescoço (ver as imagens abaixo).
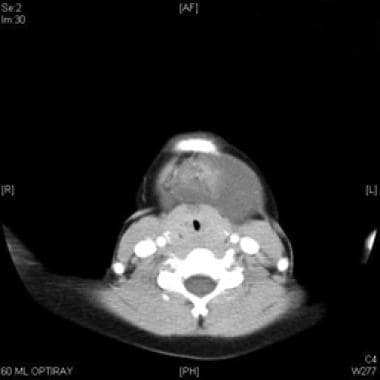 TC Axial com contraste de malformação linfática macrocística inferior ao músculo miohióide.
TC Axial com contraste de malformação linfática macrocística inferior ao músculo miohióide. 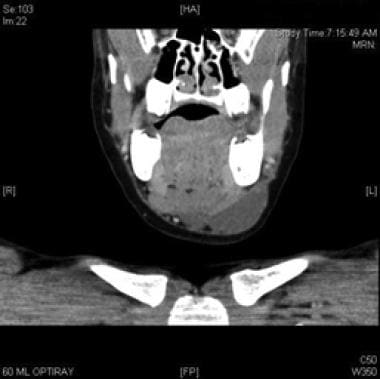 Tac Coronal com contraste da malformação linfática macrocística inferior ao músculo miohióide.
Tac Coronal com contraste da malformação linfática macrocística inferior ao músculo miohióide. 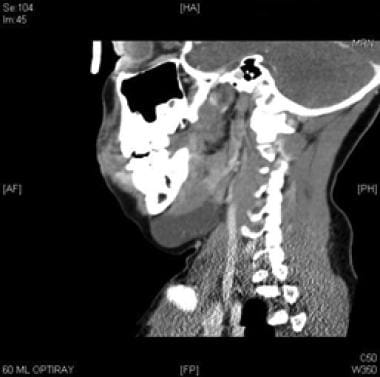 sagittal com contraste da malformação linfática macrocística inferior ao músculo milohióide.
sagittal com contraste da malformação linfática macrocística inferior ao músculo milohióide. 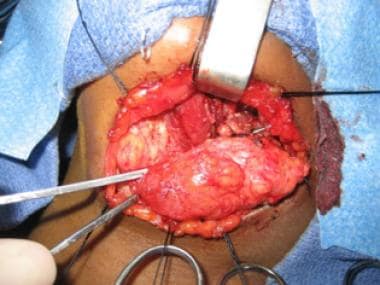 Vista intraoperatória da malformação linfática macrocística. O músculo digástrico é visível no centro da ferida.
Vista intraoperatória da malformação linfática macrocística. O músculo digástrico é visível no centro da ferida. 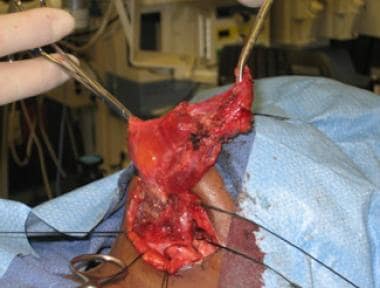 Vista intraoperatória da malformação linfática macrocística.
Vista intraoperatória da malformação linfática macrocística. a excisão cirúrgica também é o tratamento de escolha para lesões microcísticas, porque estas são mais desafiadoras, se não impossíveis de tratar com escleroterapia. Nestes casos, a excisão limitada é muitas vezes a regra porque as lesões são mais infiltrativas, falta planos distintos separando-os do tecido normal, e muitas vezes estão muito envolvidos com estruturas vitais para permitir a excisão completa. CO2 e Nd:Os lasers YAG têm sido usados para facilitar a excisão limitada destas lesões difíceis.
a escleroterapia é uma excelente escolha de tratamento para lesões macrocísticas, cuja remoção compromete as estruturas vitais, ou para pacientes que são pobres candidatos cirúrgicos. Embora não seja “curativo” na medida em que a lesão não é removida, a maioria dos pacientes atinge uma redução de 50% ou maior no tamanho da lesão. Em uma ampla revisão da literatura sobre escleroterapia, Acevedo et al descobriu que 87,5% dos pacientes tinham alguma quantidade de resposta positiva à escleroterapia e apenas 12.5% passaram a precisar de cirurgia subsequente. Estes autores concluem que a escleroterapia pode ser uma terapia de primeira linha apropriada para malformações linfáticas macrocísticas. Muitas lesões requerem apenas uma sessão de tratamento, embora não seja raro repetir a sessão caso o resultado inicial seja insatisfatório.
foram e estão a ser utilizados numerosos agentes para escleroterapia, incluindo etanol, STS, bleomicina e OK-432 (uma estirpe liofilizada do Grupo A Streptococcus pyogenes incubada com benzilpenicilina). OK-432 e bleomicina são os agentes mais usados. Foi demonstrado que o OK-432 se mantém dentro dos canais linfáticos da lesão e está associado a menos fibrose nos tecidos normais circundantes quando comparado com outros agentes. Além disso, o OK-432 está associado a um perfil de efeito secundário mais favorável do que a bleomicina. Os efeitos secundários mais frequentes são pirexia, dor local e eritema, embora sejam possíveis complicações importantes como edema e compromisso das vias aéreas. A bleomicina está associada a toxicidade pulmonar para além do inchaço.
em última análise, a escolha das intervenções depende da lesão particular e das preferências do médico e dos pais, além do conjunto particular de habilidades do médico assistente. Em doentes com insuficiência funcional mínima, a observação por si só pode ser suficiente, uma vez que alguns relatórios indicam regressão completa sem intervenção.
malformações arteriovenosas
malformações arteriovenosas (AVMs) são lesões de alto fluxo que permitem desviar o sangue do sistema arterial directamente para o sistema venoso. Pensa-se que são resíduos da falha das comunicações vasculares primitivas para obliterar. São raras quando comparadas com outras lesões vasculares. Eles são mais comumente encontrados na região da cabeça e pescoço, especialmente intracranialmente, e são os mais perigosos de todas as lesões vasculares. Embora não proliferem como os hemangiomas, os AVMs podem crescer, geralmente secundários ao desenvolvimento de canais colaterais para o fluxo sanguíneo. Além disso, estas lesões compartilham a capacidade com outras malformações vasculares de expandir rapidamente com infecção, trauma ou perturbação hormonal.Histologicamente, as paredes das artérias contêm músculo liso desorganizado. As veias sofrem hipertrofia progressiva, espessamento intimal, e esclerose, provavelmente como uma reação ao volume e taxa de fluxo sanguíneo que são necessários para acomodar.
apresentação
AVMs são frequentemente observados no nascimento. Na infância, eles são quase universalmente assintomáticos e são frequentemente confundidos por um hemangioma ou malformação capilar. Eles eventualmente se manifestam como inchaços subcutâneos ou submucosais que são quentes ao toque, têm uma emoção palpável, e um toque audível. Isso geralmente ocorre no final da infância, adolescência ou início da idade adulta, possivelmente secundária a mudanças hormonais. Quando a lesão se expande, o sangue é afastado da pele e ossos, levando possivelmente a ulceração da pele e necrose óssea.
o diagnóstico destas lesões baseia-se na história do exame físico, apoiado por ultra-sonografia e radiografia. A ultrassonografia Doppler provavelmente revela vasos ectáticos com alto fluxo. A RM e a RM são frequentemente utilizadas para confirmar a suspeita clínica e definir a extensão da lesão. A RM revela uma lesão de alto fluxo com vazios de fluxo e aumento difuso com contraste. A ARM revela a natureza emaranhada e ectática da vasculatura da lesão e dos principais recipientes de alimentação a partir da circulação normal.
complicações
AVMs podem causar dor, expansão e desfiguração, ulceração, hemorragia com risco de vida, hipertrofia cardíaca e insuficiência cardíaca secundárias à elevada potência cardíaca mantida. Durante a ressecção destas lesões podem ocorrer hemorragias excessivas e suas morbilidades associadas e mortalidade potencial. O AVC é outra complicação conhecida da MAV intracraniana.
tratamento
pequenas lesões assintomáticas são melhor observadas. Excisão cirúrgica tem sido utilizada, na maioria das vezes após tentativas de embolizar a lesão. Na verdade, a embolização intra-arterial seguida de excisão cirúrgica é a única modalidade de tratamento “curativo”. No entanto, estas lesões são muitas vezes intimamente envolvidas com estruturas vitais e o esqueleto facial, tornando sua remoção cirúrgica completa impraticável. A embolização geralmente precede a cirurgia por 1-2 dias e é projetado para diminuir a perda de sangue e facilitar a cirurgia, não encolher a massa.
a embolização pode ser utilizada como uma modalidade única na paliação de doentes cujas lesões não são ressecáveis sem complicações inaceitáveis. A ligação cirúrgica dos vasos de alimentação tem pouco papel. Pensa-se que isto conduza a um recrutamento rápido de outras embarcações e a uma possível via de embolização.